Композиции, улучшающие перфузию в области инфаркта, и способы восстановления сосудистого повреждения - RU2550959C2
Код документа: RU2550959C2
Чертежи





Описание
ПЕРЕКРЕСТНАЯ ССЫЛКА НА РОДСТВЕННЫЕ ЗАЯВКИ
Эта заявка испрашивает приоритет заявки на патент США No. 11/552396 (зарегистрированной 24 октября 2006 года), предварительной заявки на патент США No. 61/119552, зарегистрированной 3 декабря 2008 года и предварительной заявки на патент США 61/169850, зарегистрированной 16 апреля 2009 года. Содержание каждой из этих заявок приводится здесь путем ссылки на них.
ОБЛАСТЬ ТЕХНИКИ, К КОТОРОЙ ОТНОСИТСЯ ИЗОБРЕТЕНИЕ
Описываемое изобретение относится к композициям, улучшающим перфузию в области инфаркта, включающим хемотаксический продукт гемопоэтических стволовых клеток, и способам их применения у субъекта, подвергаемого реваскуляризации, для восстановления повреждения области инфаркта вследствие острого инфаркта миокарда, обусловленного естественным патологическим процессом.
УРОВЕНЬ ТЕХНИКИ
Сердечный цикл
Термин "диастола" относится к нормальной постсистолической дилатации полостей сердца, во время которой они наполняются кровью. Термин "систола" относится к сокращению сердца, в частности, желудочков, с помощью которых кровь направляется через аорту и легочную артерию в большой и малый круг кровообращения, соответственно.
Термин "сердечный цикл" используют для обозначения всех или любого из механических явлений, связанных с коронарным кровотоком или кровяным давлением, которые возникают от начала одного сердечного сокращения до начала следующего. Кровяное давление повышается и понижается на протяжении всего сердечного цикла. Частота сердечного цикла представляет собой сердечный ритм. Каждый одиночный "удар" сердца включает пять главных стадий: (1) "пресистола", которая происходит, когда полулунные клапаны закрываются, атриовентрикулярные клапаны открываются и все сердце находится в расслабленном состоянии; (2) "систола предсердий", которая происходит, когда миокард левого и правого предсердия сокращается, атриовентрикулярные клапаны открываются и кровь течет из предсердия в желудочек; (3) "изоволюметрическое вентрикулярное сокращение", которое происходит, когда желудочки начинают сокращаться, атриовентрикулярные и полулунные клапаны закрываются, и не происходит изменение объема; (4) "желудочковый выброс", который происходит, когда желудочки пусты, но все еще сокращаются и полулунные клапаны открыты; и (5) "изоволюметрическое вентрикулярное расслабление", когда давление понижается, кровь не поступает в желудочки, желудочки прекращают сокращаться и начинают расслабляться, и полулунные клапаны закрываются в результате давления на них крови в аорте. Сердечный цикл координируется с помощью серии электрических импульсов, которые продуцируются специальными сердечными клетками, находящимися в синусно-предсердном узле и атриовентрикулярном узле.
Коронарный кровоток
Поток крови через коронарные артерии является пульсирующим, с характерными фазовыми систолическими и диастолическими компонентами потока. Систолический поток, который относится к сокращению или фазе накачки сердечного цикла, имеет короткие, ретроградные ответные реакции. Диастолический поток, который относится к расслаблению или фазе наполнения сердечного цикла, возникает во время фазы расслабления после миокардиального сокращения, при этом он мгновенно увеличивается выше систолических уровней и постепенно уменьшается параллельно с уменьшением артериальных диастолических давлений. Интрамуральный коронарный объем крови изменяется в процессе каждого сердечного сокращения, при этом миокард компенсирует изменение объема, обусловленное мышечным сокращением. Коронарный венозный поток не совпадает по фазе с коронарным артериальным потоком, возникая преимущественно при систоле и практически отсутствуя во время диастолы.
Для каждого сердечного сокращения, кровяное давление изменяется между систолическим давлением и диастолическим давлением. Термин "систолическое давление" относится к пиковому давлению в артериях, которое возникает почти в конце сердечного цикла, когда желудочки сокращаются. Термин "диастолическое давление" относится к минимальному давлению в артериях, которое возникает практически в начале сердечного цикла, когда желудочки наполнены кровью.
Коронарный кровоток является не только фазовым, но также изменяется в зависимости от типа сосуда и его расположения в миокарде. По-видимому, коронарные артериолы имеют специальные регуляторные элементы на протяжении всей их длины, которые "последовательно" функционируют интегральным способом. Система множества функциональных "клапанов" позволяет тонко регулировать коронарное кровообращение. Самые маленькие артериолы расширяются во время метаболического стресса, что приводит к пониженному капиллярному сопротивлению и повышенной миокардиальной перфузии. Стеноз или сужение кровеносного сосуда продуцирует сопротивление току крови, связанное непосредственно с морфологическими особенностями стеноза. Так как давление в находящихся выше по току крови артериолах снижается вследствие падения расширяющего давления в месте стеноза, происходит миогенная дилатация находящихся выше по току крови чуть более крупных артериол, которая вызывает дополнительное понижение сопротивления. Увеличенный поток в самых крупных артериолах усиливает гемодинамический удар и запускает опосредованную потоком дилатацию, дополнительно понижая сопротивление этой сети сосудов.
Характеристики артериального и венозного пульсирующего потока сердца зависят от внутримиокардиальной растяжимости. Термин "растяжимость" относится к свойству полого органа препятствовать возврату к его исходным размерам при удалении действия расширяющей или сжимающей силы. Чем выше растяжимость, тем более эластичным является материал. Растяжимость вычисляют с помощью следующего уравнения, где ΔV является изменением объема, а ΔP является изменением давления:

Объем сердца как резервуара регулируется путем сопротивления артериол коронарному васкулярному притоку. Сопротивление на выходе связано с интрамуральными венами сердца. Внутримиокардиальное сопротивление капилляров влияет как на артериальные, так и на венозные ответные реакции, но преимущественно действует согласованно с сопротивлением на выходе.
Приблизительно 75% суммарного коронарного сопротивления возникает в артериальной системе, которое включает проводимость (R1), сопротивление преартериолярных (R2) и артериолярных и внутримиокардиальных капиллярных сосудов (R3). Нормальные эпикардиальные коронарные артерии у людей обычно имеют диаметр от 0,3 до 5 мм, и они не оказывают заметного сопротивления току крови. Обычно, сопротивление крупного эпикардиального сосуда (R1) является незначительным до тех пор, пока его просвет не сужают атеросклеротические обструкции. Прекапиллярные артериолы (R2) (с диаметром от 100 до 500 мкм) являются сосудами, оказывающими сопротивление кровотоку и соединяющими эрикародиальные капилляры с миокардиальными капиллярами, и прекапиллярные артериолы являются главными регуляторами коронарного кровотока. Они вносят вклад примерно от 25% до 35% в суммарное коронарное сопротивление. Дистальные прекапиллярные артериолярные сосуды (с диаметром <100 мкм), главное место метаболической регуляции коронарного кровотока, ответственны за 40-50% сопротивления коронарному потоку. Густая сеть примерно из 4000 капилляров на квадратный миллиметр обеспечивает примыкание каждого миоцита к капилляру. Капилляры не являются в одинаковой степени проходимыми (то есть, открытыми; позволяющими свободное прохождение), так как прекапиллярные сфинктеры регулируют поток в зависимости от потребности миокарда.
Некоторые состояния, такие как гипертрофия левого желудочка, ишемия миокарда, или диабет, могут негативно влиять на микроциркуляторное сопротивление (R3), снижая максимальное абсолютное увеличение коронарного потока в моменты повышенной потребности в кислороде.
Ишемия
Миокард практически полностью зависит от аэробного метаболизма, так как запасы кислорода в сердце незначительны. Миокардиальное обеспечение кислородом увеличивается и уменьшается в ответ на потребления кислорода (энергии) миокардом. Термин "ауторегуляция" относится к способности поддерживать на постоянном уровне миокардиальную перфузию, несмотря на изменение воздействующих факторов. Ауторегуляция поддерживает коронарную перфузию на относительно постоянных уровнях в широком диапазоне среднего артериального давления. Когда давление крови в аорте превышает верхний или нижний предел этого диапазона, коронарный кровоток пропорционально резко уменьшается или увеличивается.
Сердце нуждается в снабжении соответствующим количеством кислорода для предотвращения недостаточной перфузии. Когда пониженное давление перфузии вдали от мест возникновения стенозов не компенсируется путем ауторегуляторный дилатации сосудов, оказывающих сопротивление потоку, возникает ишемия, то есть, недостаток снабжения кровью и кислородом. Так как зона с самым низким уровнем снабжения обычно является самой удаленной зоной, то ишемия обычно проявляется в областях, наиболее удаленных для кровоснабжения.
После полной или почти полной окклюзии коронарной артерии, возникает миокардиальная перфузия через коллатеральные каналы, означающие васкулярные каналы, которые взаимно соединяют эпикардиальные артерии. Коллатеральные каналы могут образовываться очень быстро или могут заранее существовать в недоразвитом состоянии до появления заболевания коронарной артерии. Заранее существующие коллатеральные каналы являются тонкостенными структурами с диаметром от 20 мкм до 200 мкм, имеющими различную плотность в зависимости от их типа. Заранее существующие коллатеральные каналы обычно являются закрытыми и нефункционирующими, так как отсутствует градиент давления для возникновения потока между артериями, которые они соединяют. После коронарной окклюзии, дистальное давление резко падает и заранее существующие коллатеральные каналы практически мгновенно открываются.
Термин "ишемия миокарда" относится к снижению снабжения кровью и кислородом клеток миокарда. Развитие ишемии миокарда объясняется на основе двух механизмов: (1) повышенной потребности миокарда в кислороде, и (2) сниженной миокардиальной перфузии и доставки кислорода. (Willerson, J.T. et al, JACC 8(1):245-50 (1986)). Обычно первой появляется ишемия миокарда, и она является более обширной в субэндокардиальной области, так как эти более глубокие миокардиальные слои находятся дальше всех от кровоснабжения, то есть, имеют большую потребность в кислороде.
Транзиторная ишемия, гибернирующий миокард, и инфаркт миокарда являются клинически различными состояниями.
Транзиторная ишемия. Используемый здесь термин "транзиторная ишемия" относится к обратимому (то есть, при этом поражении миоциты остаются живыми) сужению коронарной артерии в состоянии покоя или при физической нагрузке, при котором отсутствует тромб или отрыв бляшки, но не обеспечивается необходимое кровоснабжение. Каждый раз, когда потребность сердца в кислороде увеличивается, возникает дисбаланс между потребностью в кислороде и его обеспечением. Транзиторная ишемия продуцирует каскад явлений, начиная с метаболических и биохимических нарушений, приводящих к нарушению расслабления желудочков и диастолической дисфункции, нарушению систолической функции, и отклонениям на электрокардиограмме с изменениями сегмента ST, и затем повышению конечно-диастолического давления с диссинхронией левого желудочка, гипокинезии, акинезии, и дискинезии, и, наконец, болевым симптомам стенокардии. Даже если ишемические миоциты подвергаются физиологическим и метаболическим изменениям в течение нескольких секунд прекращения коронарного кровотока, приводящего к нарушениям зубца T и иногда ST сегмента (но без повышения уровня сывороточного фермента), ишемия не приводит к гибели клеток (Kloner, R.A. and Jennings, RB, Circulation 104:2981-89 (2001)). Как только ток крови восстанавливается, происходит полное восстановление сократительной функции миоцита.
Несмотря на то, что стенокардия (боль в груди) может являться симптомом транзиторной ишемии, тем не менее, вообще говоря, у 79% субъектов транзиторная ишемия протекает бессимптомно (то есть, наблюдается депрессии сегмента ST, по меньшей мере, в 1 мм без связанных симптомов, например, боли в груди). Например, у большинства пациентов со стабильной стенокардией, физические усилия или эмоции, приводящие в результате к повышению сердечного ритма, кровяного давления, или сжимающему состоянию или любой их комбинации, увеличивают миокардиальную потребность в кислороде без соответствующей доставки необходимого количества кислорода через сильно суженные (стенозированные) коронарные артерии. Более чем 40% пациентов со стабильной стенокардией, подвергаемых лечению с помощью одного или более антиангинальных лекарственных средств, имеют частые приступы бессимптомной ишемии, что, как было показано, может приводить к высокому риску возникновения сердечных приступов и остановки сердца (Deedwania, PC, Carbajal, EV, Arch. Intern. Med. 150:2373-2382 (1991)).
Хроническая ишемия миокарда. Используемый здесь термин "хроническая ишемия миокарда (CMI)" относится к продолжительному подострому или хроническому состоянию ишемии миокарда вследствие сужения коронарного кровеносного сосуда, при котором миокард "гибернирует (спит)", что означает, что миокард понижающее регулирует и снижает свою сократительную способность, и, следовательно, свою миокардиальную потребность в кислороде, для того чтобы подобрать соответствующую пониженную перфузию, и тем самым сохранить жизнеспособность клеток и избежать апоптоза. Лежащий в основе этого явления механизм, с помощью которого миокард все это осуществляет, недостаточно изучен. Этот гибернирующий миокард способен возвращаться к нормальному или почти нормальному функционированию при восстановлении соответствующего кровоснабжения. Однако, после того как коронарный кровоток восстановлен до нормального или почти нормального состояния и ишемия устранена, гибернирующий миокард все еще не сокращается. Эта несогласованность функционирования потока, приводящая к медленному восстановлению сердечной функции после устранения ишемии, было названа оглушенностью. Период времени, требующийся для восстановления сердечной функции, является достаточно переменчивой величиной, изменяясь от дней до месяцев, и он зависит от ряда параметров, включающих продолжительность исходного ишемического поражения, тяжесть ишемии во время исходного поражения, и достаточность восстановления притока артериальной крови. В ряде исследований было представлено доказательство наличия воспаления в гибернирующем миокарде (Heusch, G. et al, Am. J. Physiol. Heart Circ. Physiol. 288:984-99 (2005)). При исследовании, проведенном на модели миокардиальной гибернации на свиньях, при котором средний остаточный коронарный кровоток в левой нисходящей артерии снижали примерно до 60% от начального уровня в течение периода времени от 24 часов до четырех недель, обнаруживали апоптотические миоциты у всех подвергнутых эксперименту свиней в гибернирующих областях, снабжаемых кровью с помощью стенозированной левой нисходящей артерии, что указывает на то, что функциональное недорегулирование может быть недостаточным для предотвращения постепенной, непрерывной гибели миоцитов в результате апоптоза в гибернирующим миокарде (Chen, C, et al., J. Am. Coll. Cardiol. 30:1407-12 (1997)). При исследовании образцов биопсии, взятых у людей, подвергнутых байпасной хирургии коронарной артерии, в качестве важного явления при гибернирующем миокарде также обнаруживался апоптоз миоцитов, который негативно влияет на восстановление функции левого желудочка (Angelini, A., et al., Eur. J. Heart Failure 9(4):377-83 (2006)).
Острый инфаркт миокарда (AMI). При остром инфаркте миокарда возникает другой тип поражения. Острый инфаркт миокарда представляет собой резкое изменение просвета коронарного кровеносного сосуда, которое приводит к ишемическому инфаркту, при этом подразумевается, что он продолжается до тех пор, пока не погибает сердечная мышца. При беглом осмотре, инфаркт миокарда может быть подразделен на два главных типа: трансмуральные инфаркты, при которых миокардинальный некроз поражает полностью или почти полностью толщину стенки желудочка, и субэндокардиальные (нетрансмуральные) инфаркты, при которых миокардинальный некроз поражает субэндокард, интрамуральный миокард, или и тот, и другой, без распространения по всей поверхности через стенку желудочка в эпикард. Часто имеет место полная окклюзия сосуда с повышением сегмента ST вследствие образования тромба в просвете сосуда в результате разрушения бляшки. Продолжительное ишемическое поражение приводит к апоптозной и некротической гибели кардиомиоцитной клетки. Смотрите Kajstura, J., et al., Lab Invest. 74:86-107 (1996). Некроз представляет угрозу целостности сарколемной мембраны и внутриклеточных макромолекул, в результате чего высвобождаются сывороточные маркеры сердечнососудистого риска, такие как кардиоспецифические тропонины, и ферменты, такие как сывороточная креатинкиназа (CK). Кроме того, пациент может иметь изменения в электрокардиограмме (ЭКГ) вследствие повреждения всей толщины мышцы. Инфаркт миокарда с повышением сегмента ST (STEMI) представляет собой более обширное повреждение, чем инфаркт миокарда без повышения сегмента ST. Повышение сегмента ST и зубцы Q на ЭКГ, два признака, указывающие с высокой долей вероятности на инфаркт миокарда, наблюдаются только примерно в половине случаев выявленного инфаркта миокарда.
Обычно регистрируемая за год частота случаев острого инфаркта миокарда составляет 1,1 миллиона только в США (Antman, E. M., Braunwald, E., Acute Myocardial Infarction, in Principles of Internal Medicine, 15th Ed., Braunwald, E. et al, Eds., New York: McGraw-Hill (2001)). Доклинические и клинические данные показывают, что после инфаркта миокарда, острая потеря миокардиальных мышечных клеток и сопутствующая гипоперфузия периинфарктной зоны приводят к каскаду явлений, вызывающих мгновенное снижение сердечной функции при вероятности сохранения этого состояния в течение длительного времени. Степень потери миокардиальных клеток зависит от длительности окклюзии коронарной артерии, наличия коллатеральной коронарной циркуляции и состояния сердечного микроциркуляторного русла (Paul et al., Am. Heart J. 131:710-15 (1996); Pfeffer, M. A., Braunwald, E., Circulation 81:1161-72 (1990); Sheilban, I. e. al., J. Am. Coll. Cardiol. 38:464-71 (2001); Braunwald E., Bristow, M. R., Circulation 102:IV-14-23 (2000); Rich et al., Am. J. Med. 92:7-13 (1992); Ren et al., J. Histochem. Cytochem. 49:71-79 (2002); Hirai, T. et al., Circulation 79:791-96 (1989); Ejiri, M. et al., J. Cardiology 20:31-37 (1990)). Так как миокардиальные клетки практически не способны к регенерации, инфаркт миокарда приводит к постоянной кардиальной дисфункции вследствие потери клеток сократительной сердечной мышцы и замены их нефункционирующим фиброзным рубцом (Frangogiannis, N. G., et al., Cardiovascular Res. 53(1):31-47 (2002)). Кроме того, компенсаторная гипертрофия жизнеспособной сердечной мышцы приводит к микрососудистой недостаточности, которая имеет своим результатом дальнейшее расстройство сердечной функции вследствие гибернации миокардинальной мышцы и апоптоза гипертрофированных миоцитов в периинфарктной зоне.
У пациентов, выживших при инфаркте миокарда, на остаточную сердечную функцию влияет степень вентрикулярного ремоделирования (имеется в виду изменения размера, формы, и функции, обычно прогрессирующее снижение функции, сердца после повреждения). После инфаркта миокарда возникают изменения в вентрикулярной топографии (имеется в виду форма, конфигурация или морфология желудочка) как в подвергнутой инфаркту, так и здоровой сердечной ткани (Pfeffer, M. A., Braunwald, E., Circulation 81:1161-72 (1990)). Вентрикулярная дилатация (то есть, растяжение, увеличение или расширение желудочка) вызывает снижение общей сердечной функции, и на нее влияет размер инфаркта, процесс заживления инфаркта и нагрузки на стенку желудочка. Недавно были предприняты успешные попытки минимизировать ремоделирование путем ограничения размера инфаркта в результате быстрой реперфузии (то есть, восстановления тока крови) с помощью тромболитических средств и механических воздействий, включая, но этим не ограничивая, установку стента, наряду с уменьшением нагрузок на стенку желудочка путем продуманного использования терапий предварительного нагружения и соответствующей тактики лечения после снятия нагрузок (та же самая публикация). Вне зависимости от этих воздействий, существенный процент пациентов испытывают клинически объяснимую и длительную сердечную дисфункцию после инфаркта миокарда (Sheiban, I. et al., J. Am. Coll. Cardiol. 38:464-71 (2001)). Несмотря на реваскуляризацию циркуляции связанной с инфарктом артерии и соответствующую тактику лечения для минимизации нагрузок на стенку желудочка, значительный процент этих пациентов испытывает вентрикулярное ремоделирование, постоянную сердечную дисфункцию, и прогрессирующее ухудшение сердечной функции, и, следовательно, для них сохраняется на протяжении оставшейся жизни повышенный риск проявления неблагоприятных кардиальных событий, включая смерть (Paul et al, Am. Heart J. 131:710-15 (1996); Pfeffer, M. A., Braunwald, E., Circulation 81:1161-72 (1990).
На клеточном уровне, сразу после инфаркта миокарда, постоянно возникает транзиторная генерализованная кардиальная дисфункция. При возникновении кратковременной (то есть, длящейся от трех до пяти минут) окклюзии коронарной артерии, нарушается энергетический обмен, что приводит к очевидной дисфункции сердечной мышцы, которая может сохраняться в течение времени до 48 часов, несмотря на мгновенную реперфузию. Это так называемое "явление оглушенного миокарда" возникает вслед за реперфузией или после реперфузии и считают, что оно является результатом воздействия реакционноспособных соединений кислорода. Процесс является транзиторным и он не связан с ответной воспалительной реакцией (Frangogiannis, N. G., et al., Cardiovascular Res. 53(1):31-47 (2002)). После успешной реваскуляризации происходит существенное избавление от состояния оглушенности в течение от трех до четырех дней, хотя полное восстановление может потребовать значительно более длительного времени (Boli, R., Prog. Cardiovascular Disease 40(6):477-515 (1998); Sakata, K. et al., Ann. Nucleic Med. 8:153-57 (1994); Wollert, K. C. et al., Lancet 364:141-48 (2004)).
Окклюзия коронарной артерии со значительно более длительной продолжительностью, то есть, длящаяся более чем пять минут, приводит к ишемии миокарда и связана со значительной ответной воспалительной реакцией, которая начинается сразу же после реперфузии и может длиться в течение до семи недель (Frangogiannis, N.G., et al., Cardiovascular Res. 53(1):31-47 (2002); Frangogiannis, N. G. et al, Circulation 98:687-798 (1998)).
Воспалительный процесс после реперфузии является сложным процессом. Вначале он способствует повреждению миокарда, но затем приводит к заживлению и образованию рубца. По-видимому, этот сложный процесс протекает в две фазы. В первой, так называемой "горячей" фазе (в течение первых пяти дней), реакционноспособные соединения кислорода (в ишемической миокардиальной ткане) и активация комплемента генерируют сигнал, хемотаксический для лейкоцитов (хемотаксисом является направленное движение мигрирующей клетки, организма или части в направлении к окружающей среде, в случае восприятия ее притягательной, и/или прочь от окружающей среды, в случае восприятия ее отпугивающей) и инициирует цитокиновый каскад. Lefer, D. J., Granger, D. N., Am. J. Med. 4:315-23 (2000); Frangogiannis, N. G., et al., Circulation 7:699-710 (1998). Дегрануляция тучных клеток, высвобождение фактора некроза опухолей альфа (TNFα), и повышенный интерлейкин-6 (IL-6), экспрессия фактора межклеточной адгезии 1 ("ICAM-1" или CD-54, рецептор, обычно экспрессирующий на эндотелиальных клетках и клетках иммунной системы), селектина (L, E и P) и интегрина (CD1 Ia, CD1 Ib и CD 18) все это, по-видимому, способствует аккумуляции и дегрануляции нейтрофилов в ишемическом миокарде (Frangogiannis, N. G. et al., Circulation 7:699-710 (1998), Kurrelmeyer, K. M, et al., Proc. Nat'l Acad. Sci. 10:5456-61 (2000); Lasky, L. A., Science 258:964-69 (1992); Ma, X. L., et al., Circulation 88(2):649-58 (1993); Simpson, P. J. et al., J. Clin. Invest. 2:624-29 (1998)). Нейтрофилы в значительной степени способствуют повреждению и гибели миокардиальных клеток в результате микроваскулярной обструкции и активации проводящих путей окислительного взрыва нейтрофилов после лиганд-специфической адгезии к кардиомиоцитам (Entman, M. L., et al., J. Clin. Invest. 4:1335-45 (1992). Во время "горячей" фазы, ангиогенез ингибируется вследствие высвобождения ангиостатических веществ, включая индуцируемый гамма- интерфероном белок (IP 10) Frangogiannis, N. G., et al, FASEB J. 15:1428-30 (2001)).
Во второй фазе, начинается процесс восстановления миокарда (начиная примерно с 6 дня до примерно 14 дня), который, в конечном счете, приводит к образованию рубца (начиная примерно с 14 дня до примерно 21 дня) и последующему вентрикулярному ремоделированию (начиная примерно с 21 дня до примерно 90 дня). Вскоре после реперфузии, моноциты инфильтрируют пораженный инфарктом миокард. Привлекаемые комплементом (C5a), трансформирующим фактором роста B1 ("TGF-B1") и белком моноцитарного хемоаттрактанта-1 ("MCP-1"), моноциты дифференцируются в макрофаги, которые инициируют процесс заживления путем удаления омертвелой ткани, регулирования метаболизма внеклеточного матрикса и индуцирования пролиферации фибробластов (Birdshall, H. H., et al., Circulation 3:684-92 (1997)). Секреция интерлейкина 10 (IL-10) вследствие инфильтрации лимфоцитов также способствует заживлению в результате подавления воспалительных цитокинов и влияния ремоделирования ткани (Frangogiannis, N. G. et al., J. Immunol. 5:2798-2808 (2000)). Тучные клетки также, по-видимому, вовлечены в последние стадии восстановления миокарда в результате участия в образовании фиброзной рубцовой ткани. Фактор стволовых клеток (SCF) является сильнодействующим аттрактором тучных клеток. Было показано, что фактор стволовых клеток (SCF) мРНК активируется в ишемических миокардиальных сегментах в модели инфаркта миокарда на собаках и, следовательно, может способствовать аккумуляции тучных клеток в местах ишемии миокарда (Franigogiannis, N. G. et al., Circulation 98:687-798 (1998)). Продукты тучных клеток (включая TGF-B, основной фактор роста фибробластов (bFGF), фактор роста эндотелия сосудов (VEGF) и желатиназы A и B) индуцируют пролиферацию фибробластов, оказывают воздействие на метаболизм внеклеточного матрикса, и индуцируют ангиогенез (Fang, K. C, et al., J. Immunol. 162:5528-35 (1999); Takeshi, S., et al., Cardiology 93:168-74 (2000)).
После инфаркта миокарда, возникает неоангиогенез, после того как ослабевает "горячая" фаза воспалительного процесса (примерно на 5 день), совпадающий с ростом уровней VEGF (VEGF повышается до максимального уровня примерно на 7 день и постепенно снижается до исходного уровня примерно в период от 14 до 21 дня). Во время этой фазы процесса заживления, эндотелиальные клетки-предшественники (EPC) становятся подвижными и направляются в место инфаркта (Shinitani, S., et al, Circulation 103:2776-79 (2001)). Без серьезного теоретического обоснования, но, тем не менее, было высказано предположение, что хемокин выделенного из стромальных клеток фактора-1 (SDF-1), который является лигандом для CXCR-4 рецептора хемокина, экспрессируемого CD34+ клетками, также играет роль в хоминге клеток к областям ишемического повреждения (Ceredini, D. J., et al., Nature Medicine 10:858-63 (2004); Askari, A., et al., Lancet 362:697-703 (2003); Yamaguchi, J. et al., Circulation 107:1322-34 (2003)). В то время как известно, что SDF-1 играет роль в гемопоэзе и вовлечен в миграцию, хоминг и выживание гематопоэтических клеток-предшественников, и, кроме того, SDF-1 причастен к образованию новых сосудов при ишемии in vivo в результате возрастания EPC рекрутинга в места ишемии (Yamaguchi et al. Circulation 107:1322-1328 (2003)), роль SDF-1 в неоангиогенезе не определена. Существует косвенное доказательство причастности SDF-1 к неоангиогенезу. Например, повышается регуляция экспрессии SDF-1 гена при гипоксии, дефиците кислорода в тканях, с помощью индуцируемого гипоксией фактора-1 (HIF-1). Кроме того, CD34+ клетки обладают способностью к хомингу в области ишемии с высоким содержанием SDF-1, включая пораженный инфарктом миокард (Askari et al., Lancet 362:697-703 (2003)). Более того, практически все клетки, которые экспрессируют VEGF-2, коэкспрессируют CD34 и CXCR-4, но только примерно от 1% до 2% CD34+CXCR-4+ клеток коэкспрессируют VEGF-2.
Периинфарктная пограничная зона
Зона дисфункционального миокарда, продуцируемая окклюзией коронарной артерии, распространяется за пределы области инфаркта с включением меняющейся границы прилегающей нормальной по внешнему виду ткани (Hu, Q., et al, Am. J. Physiol. Heart Circ. Physiol. 291:H648-657 (2006)). Эта ишемизированная, но жизнеспособная, периинфарктная зона ткани разделяет центральную зону прогрессирующего некроза от окружающего нормального миокарда. Периинфарктная зона не взаимосвязана с энзиматическими параметрами размера инфаркта и является значительно более обширной при небольших инфарктах (Stork, A., et al., European Radiol. 16(10):2350-57 (2006)).
Ишемия вследствие отека и сжатия кровеносных сосудов в граничной области может быть очень важной с точки зрения последствий. Например, известно, что после острого инфаркта миокарда, в граничных областях возникает транзиторная ишемия и что чрескожное вмешательство на коронарных сосудах, которое раскрывает связанную с инфарктом артерию, может негативно сказаться на состоянии периинфарктных пограничных зон. Было высказано предположение, что могут существовать промежуточные уровни усредненного тока крови в результате смешения полуостровков ишемизированной ткани, перемешивающейся с областями нормально перфузируемого миокарда на границе инфаркта. (Hu, Q., et al., Am. J. Physiol. Heart Circ Physiol. 291:H648-657 (2006)). Однако, граница перемешивающихся коронарных микрососудов, которая у собак составляет не более чем 3 мм в ширину, не может объяснить относительно широкую область дисфункционального миокарда, окружающего инфаркт (Murdock, RH, Jr., et al., Cir. Res. 52:451-59 (1983); Buda, AJ, et al., J. Am. Coll. Cariol. 8:150-58 (1986)). Прогрессирующая дисфункция этого периинфарктного миокарда с течением времени может способствовать переходу от состояния скомпенсированного ремоделирования к прогрессирующей сердечной недостаточности после острого инфаркта миокарда.
В настоящее время не существует идеальной терапии для предотвращения длительных неблагоприятных последствий сосудистой недостаточности, в частности, значительной сосудистой недостаточности после инфаркта миокарда. Несмотря на то, что реваскуляризация крупного сосуда (то есть, успешная установка стента) кажется весьма перспективной, проводимые в настоящее время исследования показали, что такие применения являются неэффективными в связи с возрастающим числом осложнений, вызываемых компенсаторной гипертрофией миокарда. В результате, обычно возникает распространение инфаркта и фиброзное замещение вне зависимости от реваскуляризации крупного сосуда, соответствующей лечебной терапии снижения нагрузок на стенку желудочка, и перспективного естественного, но, тем не менее, недостаточного, опосредованного CD34+ клетками неоангиогенеза (одна из теорий относительно первопричины инфаркта миокарда заключается в том, что может быть биологически ограниченной способность этих клеток к мобилизации).
Возник повышенный интерес к оценке способности эндотелиальных и миокардиальных клеток-предшественников ограничивать повреждение миокарда после инфаркта и ограничивать или предотвращать вентрикулярное ремоделирование. Значительный объем данных доклинических исследований и некоторые данные клинических исследований демонстрируют безопасность и возможности клеточной терапии с помощью ряда клеток-предшественников (в частности, гематопоэтических клеток) для положительного воздействия на неангиогенез, ограниченный кардиальный миогенез (в основном, путем слияния), и предохранение мышцы в миокардиальной инфарктной зоне. Смотрите, например, Jackson, et al., J. Clin. Invest. 107:1395-1402 (2001); Edelberg, J. M., et al., Cir. Res. 90:e89-e93 (2002); Schichinger, V. et al., New Engl. J. Med. 355 (12):1210-21 (2006) (использование клеток-предшественников, полученных из костного мозга); Assmus, B. et al., New Engl. J. Med. 355 (12) 1222-32 (2006) (использование клеток-предшественников, полученных из костного мозга), и смотрите Lunde, K. et al., New Eng. J. Med. 355 (12):1199-209 (2006) (использование клеток-предшественников, полученных из костного мозга). Неизвестно, при каких обстоятельствах или в какой степени ремоделирование левого желудочка является обратимым.
Костный мозг состоит из различных типов клеток-предшественников и костных клеток, включая гемопоэтические клетки (предшественники зрелых эритроцитов) и стромальные клетки (предшественники широкого спектра клеток соединительной ткани), при этом и те и другие, по-видимому, способны дифференцироваться в другие типы клеток (Wang, J. S. et al., J. Thorac. Cardiovasc. Surg. 122:699-705 (2001); Tomita, S. et al., Circulation 100 (Suppl. II):247-256 (1999); Saito, T. et al., Tissue Eng. 1:327-43 (1995)). Немодифицированные (то есть, не фракционированные) полученные из мозга или крови клетки уже давно используют в различных клинических исследованиях, например, Hamano, K. et al., Japan Cir. J. 65:845-47 (2001); Strauer, B. E., et al., Circulation 106:1913-18 (2002); Assmus, et al., Circulation 106:3009-3017 (2002); Dobert, N. et al., Eur. J. Nuel. Med. Mol. Imaging, 8:1146-51 (2004); Wollert, K. C. et al., Lancet 364:141-48 (2004). Так как мононуклеарная фракция костного мозга содержит стромальные клетки, кроветворные клетки-предшественники, и эндотелиальные клетки-предшественники, относительный вклад каждой из этих популяций в наблюдаемые эффекты, если они имеют место, остается неизвестным.
CD34 является антигеном гемопоэтической стволовой клетки, селективно экспрессируемой на кроветворных стволовых клетках и клетках-предшественниках, полученных из костного мозга, крови и печени плода человека (Yin et al., Blood 90:5002-5012 (1997); Miaglia, S. et al., Blood 90:5013-21 (1997)). Клетки, которые экспрессируют CD34, называют CD34+клетками. Стромальные клетки не экспрессируют CD34 и их, соответственно, называют CD34-. Выделенные из крови человека CD34+ клетки могут быть способны к дифференцировке в кардиомиоциты, эндотелиальные клетки, и гладкомышечные клетки in vivo. Смотрите Yeh, et al., Circulation 108:2070-73 (2003). CD34 клетки представляют примерно 1% полученных из костного мозга ядросодержащих клеток; CD34 антиген также экспрессируется незрелыми эндотелиальными клетками-предшественниками, в то время как зрелые эндотелиальные клетки не экспрессируют CD34 (Peichev, M. et al, Blood 95:952-58 (2000)). In vitro, CD34+ клетки, полученные из костного мозга взрослого человека, дают начало большинству клеток-предшественников гранулоцитов/макрофагов (CFU-GM), некоторым смешанным колониеобразующим единицам (CFU-Mix) и минорной популяции примитивных эритроидных клеток-предшественников (бурстобразующих единиц, эритроцитов или BFU-E) (Yeh, et al., Circulation 108:2070-73 (2003)). CD34+ клетки также могут обладать способностью к дифференцировке или содействовать развитию новой миокардиальной мышцы, хотя и с меньшей частотой.
Разработаны методики, в которых используют иммуномагнитную сепарацию с помощью магнитных микросфер для выделения высокочистой и жизнеспособной популяции CD34+ клеток из мононуклеарных клеток костного мозга. Смотрите патентные документы U.S. Pat. Nos. 5536475, 5035994, 5130144, 4965205, полное содержание которых приводится здесь путем ссылки на них. В двух клинических исследованиях приводятся доказательства возможности клинического применения полученных из костного мозга CD34+ клеток после инфаркта миокарда. Смотрите C. Stamm, et al., Lancet 361:45-46 (2003); Herenstein, B. et al., Blood Supplement, Abs. 2696 (2004).
Модели на животных
Предпочтительная терапия после острого инфаркта миокарда могла бы предотвращать гибель клеток в период восстановления, которая приводит к обратному ремоделированию и неблагоприятному исходу, или заменять погибающие клетки кардиомиоцитами.
Условная трансгенная система, которая позволяет регулировать момент времени VEG-F экспрессии, была описана на мышах (May, D et al, Proc. Nat'l Acad. Sci. 105(1):282-87(2008)). Систему использовали для создания регулируемого состояния вентрикулярной гипоперфузии и ишемии миокарда. При условиях, когда крупная фракция кардиомиоцитов стремится войти в режим гибернация еще без наблюдаемой гибели клеток, было обнаружено, что дисфункция кардиомиоцита (гибернация) линейно связана со степенью снижения капиллярной плотности. Эта система не позволяет моделировать индуцируемое острым инфарктом миокарда вентрикулярное ремоделирование, которое осложнено процессами расширения инфаркта, воспаления, образования рубца и гипертрофии миоцита.
Заболевание периферической артерии (PAD), также называемое заболеванием периферических сосудов (PVD), моделируют с помощью модели ишемии задней конечности, в которой перевязывают бедренную артерию мыши для моделирования заболевания периферической артерии. Заболевание периферической артерии, которое обычно поражает артерии, снабжающие кровью ногу, и включает все заболевания, вызываемые обструкцией крупных артерий в руках и ногах, может быть результатом атеросклероза, воспалительных процессов, приводящих к стенозу, эмболии или образования тромба. Ограниченность тока крови вследствие артериального стеноза или окклюзии часто вызывает у пациентов жалобы на мышечную боль при ходьбе (перемежающаяся хромота). Любое дальнейшее снижение тока крови вызывает ишемическую боль в состоянии покоя. Это состояние называют хронической ишемией конечности, означающей, что потребность в кислороде не может быть обеспечена в состоянии покоя. Затем может последовать изъязвление и гангрена на пальцах ноги, которые находятся дальше всех от кровоснабжения, и может повлечь за собой потерю затронутой ишемией конечности, если не проводить ее лечения.
Терапии ишемии конечности направлены на развитие коллатеральных сосудов и восстановление кровоснабжения. Полученные из костного мозга CD34+ мононуклеарные клетки были исследованы на моделях такой ишемии задней конечности, но модель ишемии задней конечности не моделирует те процессы, которые происходят в сердце.
Наиболее приближенная животная модель, модель на свиньях, не является удовлетворительной моделью заболевания человека, так как (i) все эксперименты обычно проводятся на неатеросклеротических животных, (ii) животных не подвергают пластической операции на сосудах, (iii) у нормальных свиней отсутствует эмболия кровеносных сосудов; (iv) кровообращение у свиньи не является точно таким же, как у человека; и (iv) может не быть аналогичной периинфарктной пограничной зоны.
Недавно было сообщено о незначительном улучшении симптомов стенокардии, когда с помощью GCSF делали подвижными CD34+ клетки, подвергали аферезу через 5 дней, и затем на основе картирования с помощью системы Noga вводили в ишемизированную область сердца.
Описываемое изобретение является терапией для улучшения перфузии в области инфаркта после инфаркта миокарда. Данные исследования фазы I представили доказательства того, что субъекты, подвергнутые лечению с помощью, по меньшей мере, 10×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток, содержащих субпопуляцию, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью, испытывали значительное улучшение скоростей остаточной перфузии на 6 месяц по сравнению с субъектами, получающими 5 миллионов клеток и контрольный препарат, измеряемое суммарной оценкой в баллах тяжести состояния (Total Severity Score) с помощью однофотонной эмиссионной компьютерной томографии (SPECT) (-256 против +13, p=0,01).
СУЩНОСТЬ ИЗОБРЕТЕНИЯ
Описываемое изобретение предлагает фармацевтические композиции для лечения повреждения области инфаркта и способы лечения или восстановления повреждения области инфаркта у субъекта, подвергаемого реваскуляризации, вследствие острого инфаркта миокарда, обусловленного естественным патологическим процессом, путем введения субъекту парентерально через катетер стерильной фармацевтической композиции, содержащей терапевтически эффективное количество ненабухаемого стерильно выделенного хемотаксического продукта гемопоэтических стволовых клеток в качестве первого терапевтического средства, и, необязательно, терапевтически эффективное количество, по меньшей мере, одного совместимого второго терапевтического средства. Улучшающее состояние области инфаркта количество стерильно выделенного хемотаксического продукта гемопоэтических стволовых клеток включает обогащенную популяцию выделенных аутогенных CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, так что обогащенная популяция выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью.
Согласно одному аспекту, описываемое изобретение предлагает способ лечения или восстановления повреждения области инфаркта у субъекта, подвергаемого реваскуляризации после острого инфаркта миокарда, обусловленного естественным патологическим процессом, где способ включает стадии: (a) введения субъекту парентерально через катетер стерильной фармацевтической композиции, включающей: (i) улучшающее перфузию в области инфаркта количество ненабухаемого стерильно выделенного хемотаксического продукта гемопоэтических стволовых клеток в качестве первого терапевтического средства, где улучшающее перфузию в области инфаркта количество хемотаксического продукта гемопоэтических стволовых клеток включает обогащенную популяция выделенных аутогенных CD34+ гемопоэтических стволовых клеток, содержащих субпопуляцию высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью, так что обогащенная популяция выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью; (ii) стабилизирующее количество сыворотки, где стабилизирующее количество сыворотки составляет более чем 20% (об./об.), и (iii) необязательно, терапевтически эффективное количество, по меньшей мере, одного совместимого второго терапевтического средства; и (b) улучшение перфузии, по меньшей мере, в одной зоне инфаркта по сравнению с контрольными случаями, где, по меньшей мере, 70% клеток в обогащенной популяции выделенных CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью, при прохождении через катетер и при испытании in vitro являются CD34+ клетками, и где обогащенная популяция выделенных CD34+ клеток, содержащая субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью, при прохождении через катетер и при испытании in vitro (1) сохраняют CXCR-4-опосредованную хемотаксическую активность; (2) являются, по меньшей мере, примерно на 70% жизнеспособными; и (3) способны образовывать гемопоэтические колонии in vitro, примерно в течение, по меньшей мере, 24 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4; где стадию введения (a) осуществляют во время проведения одной или более инфузий, и, где время проведения первой инфузии включает конкретный временной интервал, определяемый первым моментом времени и вторым моментом времени, где первым моментом времени является время после пикового продуцирования воспалительного каскада цитокинов в области инфаркта и вторым моментом времени является время до образования миокардиального рубца в области инфаркта. Согласно одному варианту осуществления способа, улучшающее перфузию в области инфаркта количество хемотаксического продукта гемопоэтических стволовых клеток включает обогащенную популяцию, по меньшей мере, 10×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток, содержащую субпопуляцию 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью. Согласно другому варианту осуществления, повреждение области инфаркта включает потерю кардиомиоцитов в результате апоптоза в области инфаркта. Согласно другому варианту осуществления, повреждение области инфаркта включает неблагоприятное вентрикулярное ремоделирование после острого инфаркта миокарда по сравнению с контрольными случаями. Согласно другому варианту осуществления, повреждение области инфаркта включает прогрессирующее ухудшение функции сердечной мышцы после острого инфаркта миокарда. Согласно другому варианту осуществления, повреждение области инфаркта включает гипоперфузию, по меньшей мере, одной ишемической периинфарктной зоны миокардиальной ткани. Согласно другому варианту осуществления, повреждение области инфаркта включает миокардиальную гибернацию в периинфарктной пограничной зоне. Согласно другому варианту осуществления, способ дополнительно включает стадию: введения в момент времени проведения второй инфузии замороженной и размороженной второй аликвоты второй стерильной фармацевтической композиции, где замороженная и размороженная вторая аликвота включает (i) замороженную и размороженную обогащенную популяцию выделенных аутогенных CD34+ гемопоэтических стволовых клеток, содержащую субпопуляцию, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью; и (ii) стабилизирующее количество сыворотки, где стабилизирующее количество сыворотки составляет более чем 20% (об./об.), замороженная и размороженная обогащенная популяция выделенных CD34+ клеток, содержащая субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, второй аликвоты при прохождении через катетер и при испытании in vitro, (1) сохраняет CXCR-4-опосредованную активность; (2) содержит, по меньшей мере, 70% CD34+ клеток; (3) является, по меньшей мере, на 70% жизнеспособной; и (4) способна образовывать гемопоэтические колонии in vitro, по меньшей мере, в течение около 24 часов после размораживания второй аликвоты. Согласно другому варианту осуществления, способ дополнительно включает стадию: необязательного введения в момент времени проведения третьей инфузии замороженной и размороженной третьей аликвоты стерильной фармацевтической композиции, при этом замороженная и размороженная третья аликвота включает замороженную и размороженную обогащенную популяцию выделенных аутогенных CD34+ гемопоэтических стволовых клеток, содержащую субпопуляцию, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью; (ii) стабилизирующее количество сыворотки, где стабилизирующее количество сыворотки составляет более чем 20% (об./об.), где замороженная и размороженная обогащенная популяция выделенных CD34+ клеток, содержащая субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, третьей аликвоты при прохождении через катетер и при испытании in vitro (1) сохраняет CXCR-4-опосредованную активность; (2) содержит, по меньшей мере, 70% CD34+ клеток; (3) является, по меньшей мере, на 70% жизнеспособной; и (4) способна образовывать гемопоэтические колонии in vitro, по меньшей мере, в течение около 24 часов после размораживания третьей аликвоты. Согласно другому варианту осуществления, момент времени проведения второй инфузии составляет около 30 дней после момента времени проведения первой инфузии. Согласно другому варианту осуществления, момент времени проведения третьей инфузии составляет около 60 дней после момента времени проведения первой инфузии. Согласно другому варианту осуществления, обогащенная популяция CD34+ клеток, содержащая субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью (a) способна образовывать гемопоэтические колонии in vitro и (b) сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активности в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 в (a). Согласно другому варианту осуществления, обогащенная популяция CD34+ клеток, содержащая субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью (a) способна образовывать гемопоэтические колонии in vitro; и (b) сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активности в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 в (a). Согласно другому варианту осуществления, субпопуляция высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью, сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активности в течение, по меньшей мере, 24 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 в (a). Согласно другому варианту осуществления, способ дополнительно включает стадию интраваскулярной доставки композиции в инфаркт-связанную артерию. Согласно другому варианту осуществления, дополнительно включает стадию доставки композиции через катетер в миокард. Согласно другому варианту осуществления, катетером является катетер с регулируемым потоком. Согласно другому варианту осуществления, катетером является баллонный расширяющий катетер. Согласно другому варианту осуществления, катетер имеет внутренний диаметр, по меньшей мере, около 0,36 мм. Согласно другому варианту осуществления, первый момент времени конкретного временного интервала момента времени первой инфузии составляет, по меньшей мере, около 5 дней после инфаркта. Согласно другому варианту осуществления, второй момент времени конкретного временного интервала момента времени первой инфузии составляет меньше чем примерно 14 дней после инфаркта. Согласно другому варианту осуществления, первый момент времени конкретного временного интервала момента времени первой инфузии составляет, по меньшей мере, около 5 дней после инфаркта и второй момент времени конкретного временного интервала момента времени первой инфузии составляет меньше чем примерно 14 дней после инфаркта. Согласно другому варианту осуществления, необязательным вторым терапевтическим средством является, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов. Согласно другому варианту осуществления, необязательное второе терапевтическое средство выбирают из группы, состоящей из ингибитора ангиотензин-превращающего фермента, бета-адреноблокатора, диуретика, противоаритмического средства, антиангинального средства, агониста рецептора тирозинкиназы, вазоактивного средства, антикоагулянта, фибринолитического средства, и гиперхолестеринемического средства. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает агонист рецептора тирозинкиназы нейрегулин 1. Согласно другому варианту осуществления, способ уменьшает повреждение области инфаркта в большей степени, чем компоненты (i) плюс (ii) или только один компонент (iii). Согласно другому варианту осуществления, способ улучшает микроциркуляторный кровоток в области инфаркта по сравнению с контрольными случаями. Согласно другому варианту осуществления, способ уменьшает область повреждения при инфаркте по сравнению с контрольными случаями. Согласно другому варианту осуществления, способ уменьшает массу инфаркта по сравнению с контрольными случаями. Согласно другому варианту осуществления, способ увеличивает перфузию, по меньшей мере, одной ишемической периинфарктной зоны миокардиальной ткани по сравнению с контрольными случаями. Согласно другому варианту осуществления, способ увеличивает перфузию гибернирующего миокарда, по меньшей мере, в одной периинфарктной зоне миокардиальной ткани по сравнению с контрольными случаями. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает фактор роста эндотелия сосудов, выбранный из группы, состоящей из VEGF-A, VEGF-B, VEGF-C, и VEGF-D. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает плацентный фактор роста. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает катехоламин. Согласно другому варианту осуществления, катехоламином является норэпинефрин. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает эндотелин-1. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает простагландин F2α. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает ангиотензин II. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает форболовый эфир. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает нейропептид Y. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает активный трансформирующий фактор роста β1. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает Gq белок. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает диацилглицерин. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает салусин-α. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает салусин-β. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает инсулиноподобный фактор роста-1. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает миостатин. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает гранулоцитарный колониестимулирующий фактор. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает макрофагный колониестимулирующий фактор. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает фактор некроза опухолеподобный слабый индуктор апоптоза (TWEAK). Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает тиазолидинедион. Согласно другому варианту осуществления, тиазолидинедионом является росиглитазон.
Согласно другому аспекту, описываемое изобретение предлагает фармацевтическую композицию для лечения повреждения области инфаркта у субъекта, подвергаемого реваскуляризации, после острого инфаркта миокарда, обусловленного естественным патологическим процессом, включающую: (a) улучшающее состояние инфарктного повреждения количество стерильно выделенного хемотаксического продукта гемопоэтических стволовых клеток, где улучшающее состояние области инфаркта количество стерильно выделенного хемотаксического продукта гемопоэтических стволовых клеток включает обогащенную популяцию выделенных аутогенных CD34+ клеток, содержащую субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, так что обогащенная популяция выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью; (b) стабилизирующее количество сыворотки, где стабилизирующее количество сыворотки составляет больше чем 20% (об./об.), и (c) терапевтически эффективное количество, по меньшей мере, одного совместимого средства, которое ускоряет рост кардиомиоцитов, где композицию вводят субъекту парентерально через катетер; где, по меньшей мере, 70% клеток обогащенной популяции выделенных CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью, при пропускании их через катетер и испытании in vitro являются CD34+ клетками, и где обогащенная популяция выделенных CD34+ клеток, содержащая субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью, при прохождении через катетер и при испытании in vitro: (1) сохраняет CXCR-4-опосредованную хемотаксическую активность; (2) является, по меньшей мере, примерно на 70% жизнеспособной; и (3) способна образовывать гемопоэтические колонии in vitro в течение, по меньшей мере, примерно через 24 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4. Согласно одному варианту осуществления, улучшающее перфузию в области инфаркта количество хемотаксического продукта гемопоэтических стволовых клеток включает обогащенную популяцию, по меньшей мере, 10×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток, содержащую субпопуляцию 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция уменьшает повреждение области инфаркта в большей степени, чем компоненты (i) плюс (ii) или только один компонент (iii). Согласно другому варианту осуществления, повреждение области инфаркта включает потерю кардиомиоцитов в результате апоптоза в области инфаркта. Согласно другому варианту осуществления, повреждение области инфаркта включает неблагоприятное вентрикулярное ремоделирование после острого инфаркта миокарда по сравнению с контрольными фармацевтическими композициями. Согласно другому варианту осуществления, повреждение области инфаркта включает прогрессирующее ухудшение функции сердечной мышцы после острого инфаркта миокарда. Согласно другому варианту осуществления, повреждение области инфаркта включает гипоперфузию, по меньшей мере, одной ишемической периинфарктной зоны миокардиальной ткани. Согласно другому варианту осуществления, повреждение области инфаркта включает миокардиальную гибернацию в периинфарктной пограничной зоне. Согласно другому варианту осуществления, обогащенную популяцию выделенных CD34+ клеток, содержащую субпопуляцию высокоактивных клеток, эксапессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, очищают от клеточных элементов пунктата костного мозга, взятого у субъекта. Согласно другому варианту осуществления, обогащенную популяцию выделенных CD34+ клеток, содержащую субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, очищают от периферической крови. Согласно другому варианту осуществления, обогащенная популяция CD34+ клеток, содержащая субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью (a) способна образовывать гемопоэтические колонии in vitro; и (b) сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активности в течение, по меньшей мере, примерно 48 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4, в (a). Согласно другому варианту осуществления, обогащенная популяция CD34+ клеток, содержащая субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью (a) способна образовывать гемопоэтические колонии in vitro; и (b) сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активности в течение, по меньшей мере, примерно 72 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4, в (a). Согласно другому варианту осуществления, обогащенная популяция CD34+ клеток, содержащая субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью, сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активностью в течение, по меньшей мере, примерно 24 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4, в (a). Согласно другому варианту осуществления, композицию вводят через катетер интраваскулярно в инфаркт-связанную артерию. Согласно другому варианту осуществления, композицию вводят через катетер в миокард. Согласно другому варианту осуществления, композиция улучшает микроциркуляторный кровоток в области инфаркта по сравнению с контрольными композициями. Согласно другому варианту осуществления, композиция увеличивает перфузию, по меньшей мере, одной ишемической периинфарктной зоны миокардиальной ткани по сравнению с контрольными композициями. Согласно другому варианту осуществления, композиция увеличивает перфузию гибернирующего миокарда, по меньшей мере, в одной периинфарктной зоне миокардиальной ткани по сравнению с контрольными композициями. Согласно другому варианту осуществления, композиция уменьшает площадь повреждения области инфаркта по сравнению с контрольными композициями. Согласно другому варианту осуществления, композиция уменьшает массу инфаркта по сравнению с контрольными композициями. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, выбирают из группы, состоящей из ингибитора ангиотензин-превращающего фермента, бета-адреноблокатора, диуретика, противоаритмического средства, антиангинального средства, агониста рецептора тирозинкиназы, вазоактивного средства, антикоагулянта, фибринолитического средства, и гиперхолестеринемического средства. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает агонист рецептора тирозинкиназы нейрегулин 1. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает фактор роста эндотелия сосудов, выбранный из группы, состоящей из VEGF-A, VEGF-B, VEGF-C, и VEGF-D. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает плацентный фактор роста. Согласно другому варианту осуществления, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает катехоламин. Согласно другому варианту осуществления, катехоламином является норэпинефрин. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает эндотелин-1. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает простагландин F2α. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает ангиотензин II. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает форболовый эфир. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает нейропептид Y. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает активный трансформирующий фактор роста β1. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает Gq белок. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает диацилглицерин (DAG). Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает салусин-α. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает салусин-β. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает инсулиноподобный фактор роста-1. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает миостатин. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает гранулоцитарный колониестимулирующий фактор. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает макрофагный колониестимулирующий фактор. Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает фактор некроза опухолеподобный слабый индуктор апоптоза (TWEAK). Согласно другому варианту осуществления, по меньшей мере, одно совместимое средство, которое ускоряет рост кардиомиоцитов, включает тиазолидинедион. Согласно другому варианту осуществления, тиазолидинедионом является росиглитазон.
КРАТКОЕ ОПИСАНИЕ ФИГУР
На фигуре 1 показано, что функциональная жизнеспособность хемотаксического продукта гемопоэтических клеток изобретения на момент времени 72 часа эквивалента функциональной жизнеспособности хемотаксического продукта гемопоэтических клеток на момент времени 48 часов.
На фигуре 2 приведена эффективность миграции приготовленного хемотаксического продукта гемопоэтических клеток, включающего CD34+ клетки изобретения.
На фигуре 3 показана улучшенная стабильность CD34+ клеток, приготовленных в сыворотке человека.
На фигуре 4(A) показано изменение размера инфаркта в виде зависимости процента массы левого желудочка от продукта (CD34+ доза, умноженная на % CD34+ клеток, подвижных в градиенте фактора стромальных клеток SDF). На фигуре 4(B) показано изменение дефекта перфузии (RTSS) в зависимости от продукта (CD34+ доза, умноженная на % CD34+ клеток, подвижных в градиенте фактора стромальных клеток SDF).
ПОДРОБНОЕ ОПИСАНИЕ ИЗОБРЕТЕНИЯ
Изобретение предлагает композиции, улучшающие перфузию в области инфаркта, включающие ненабухаемый стерильно выделенный хемотаксический продукт гемопоэтических стволовых клеток, и способы их применения для лечения поражения в области инфаркта и улучшения сердечной функции после острого инфаркта миокарда, обусловленного естественным патологическим процессом у субъекта, подвергаемого реваскуляризации.
СЛОВАРЬ СПЕЦИАЛЬНЫХ ТЕРМИНОВ
Термин "трансформирующий фактор роста β1" (TGF-β1) относится к многофункциональному белку, который регулирует пролиферацию, дифференцировку и другие функции клеток многих типов. Многие клетки синтезируют TGF-β1 и имеют специфические рецепторы для него. Он положительно и отрицательно регулирует многие другие факторы роста, и в качестве мощного стимулятора остеобластического костеобразования, вызывающего хемотаксис, пролиферацию и дифференцировку в задействованных остеобластах, играет важную роль в ремоделировании кости (Schluter, K.D., and Piper, H.M. FASEB J. 13:S17-S-22 (1999)).
Термин "вводить", используемый здесь в его различных грамматических формах, означает предоставлять или применять. Используемый здесь термин "введение" включает введение in vivo, а также введение непосредственно в ткань ex vivo. Обычно, композиции могут быть введены системно, либо парентерально, либо топически, в форме разовых доз, содержащих при желании традиционные нетоксические фармацевтически приемлемые носители, вспомогательные вещества, и среды, или могут быть введены местно с помощью таких способов, но этим не ограничивая, как инъекция, имплантация, прививка, топическое нанесение, или парентерально. Способы введения клеток могут включать, но этим не ограничивая, инфузию.
Используемый здесь термин "последствие" относится к следствию или результату, который возникает из какого-либо события или следует после события.
Используемый здесь термин "ангиогенез" относится к процессу образования и развития кровеносных сосудов.
Термин "ангиотензин II" относится к полипептидному гормону, который образуется из ангиотензина I под воздействием ангиотензин-конвертирующего фермента (или ACE).
Термины "апоптоз" или " запрограммированная гибель клеток" относятся к активному процессу с высокой степени регулирования, который способствует биологическому гомеостазу, составляющему ряд биохимических событий, которые приводят к различным морфологическим изменениям, включающим пузырение, изменения в клеточных мембранах, таких как потеря асимметрии мембраны и фиксации, сморщивание клеток, ядерная фрагментация, конденсация хроматина, и хромосомная ДНК фрагментация, без повреждения организма.
Апоптозная гибель клетки индуцируется многими различными факторами и включает многочисленные сигнальные пути, некоторые из которых зависят от протеаз каспазы (класса протеаз цистеина), а другие являются независимыми от каспазы. Апоптоз может запускаться в результате действия различных клеточных раздражителей, включая рецепторы клеточной поверхности, митохондриальную ответную реакцию на стресс, и цитотоксические T клетки, приводящих к активации апоптозных сигнальных путей.
Вовлеченные в апоптоз каспазы передают апоптозный сигнал в протеолитический каскад, при этом каспазы расщепляют и активизируют другие каспазы, которые затем разлагают другие клеточные объекты, что ведет к гибели клетки. Каспазы на верхнем конце каскада включают каспазу-8 и каспазу-9. Каспаза-8 является исходной каспазой, вовлеченной под действием рецепторов в домены смерти (DD), такой как Fas.
Рецепторы в семействе рецепторов фактора некроза опухолей связаны с индуцированием апоптоза, а также с передачей воспалительных сигналов. Рецептор Fas (CD95) является промежуточным звеном в передаче апоптозного сигнала с помощью Fas-лиганда, экспрессируемого на поверхности других клеток. Fas-FasL взаимодействие играет важную роль в иммунной системе, и недостаточность этой системы приводит к аутоиммунной реакции, указывающей, что Fas-опосредованный апоптоз удаляет аутореактивные лимфоциты. Передача Fas сигнала также вовлечена в иммунный надзор для удаления трансформированных клеток и инфицированных вирусом клеток. Связывание Fas с олигомерным FasL на другой клетке активирует передачу апоптозного сигнала через цитоплазматический домен, называемый доменом смерти (DD), который взаимодействует с адаптерами передачи сигнала, включающими FAF, FADD и DAX, с активацией протеолитического каскада каспазы. Каспаза-8 и каспаза-10 сначала активируются для того чтобы затем расщеплять и активировать нижележащие каспазы и ряд клеточных субстратов, что приводит к гибели клетки.
Митохондрии участвуют в передачах апоптозного сигнала путем высбождения митохондриальных белков в цитоплазме. Цитохром C, ключевой белок в переносе электронов, высвобождается из митохондрий в ответ на апоптозные сигналы, и активирует Apaf-1, протеазу, высвобождаемую из митохондрий. Активированная Apaf-1 активирует каспазу-9 и остальную часть каскада реакций каспазы. Из митохондрий высвобождаются Smac/DIABLO и ингибируют IAP белки, которые обычно взаимодействуют с каспазой-9 с ингибированием апоптоза. Происходит регулирование апоптоза с помощью белков семейства Bcl-2, так как члены семейства образуют комплексы, которые проникают в митохондриальную мембрану, регулируя высвобождение цитохрома С и других белков. Семейство рецепторов фактора некроза опухолей, которые вызывают апоптоз, непосредственно активируют каскад реакций каспазы, но могут также активировать Bid, член семейства Bcl-2, который активирует опосредованный митохондриями апоптоз. Bax, другой член семейства Bcl-2, активируется с помощью этого каскада реакций для ограничения распространения к митохондриальной мембране и увеличения ее проницаемости, высвобождая цитохром С и другие митохондриальные белки. Bcl-2 и Bcl-xL предотвращают образование пор, блокируя апоптоз. Также как цитохром С, AIF (апоптоз-индуцирующий фактор) является белком, находящимся в митохондрии, который высвобождается из митохондрий в результате апоптозного раздражения. В то время как цитохром C связан с каспаза-зависимой передачей апоптозного сигнала, высвобождение AIF стимулирует каспаза-независимый апоптоз при перемещении в ядро, где он связывает ДНК. Связывание ДНК с помощью AIF стимулирует конденсацию хроматина и фрагментацию ДНК, возможно, в результате рекрутмента нуклеаз.
Каскад реакций митохондриального стресса начинается с высвобождения цитохрома С из митохондрий, который затем взаимодействует с Apaf-1, вызывая саморасщепление и активацию каспазы-9. Каспаза-3, каспаза-6 и каспаза-7 являются нижележащими каспазами, которые активируются вышележащими протеазами и действуют сами по себе для расщепления клеточных объектов.
Гранзим B и пороформирующие белки, высвобождаемые цитотоксическими T клетками, индуцируют апоптоз в клетках-мишенях, образуя трансмембранные поры и запуская апоптоз, возможно в результате расщепления каспаз, несмотря на то, что были предложены каспаза-независимые механизмы опосредованного Гранзимом B апоптоза.
Фрагментация ядерного генома с помощью многочисленных нуклеаз, активируемых апоптозными сигнальными путями для создания нуклеосомной лестницы, является характеристикой апоптоза на ответную реакцию клеток. Одной нуклеазой, вовлеченной в апоптоз, является фактор фрагментации ДНК (DFF), каспазой-активированная ДНКаза (CAD). DFF/CAD активируется через расщепление его связанного ингибитора ICAD с помощью каспаз протеаз во время апоптоза. DFF/CAD взаимодействует с компонентами хроматина, такими как топоизомераза II и гистон H1, с конденсацией структуры хроматина и, возможно, рекрутированием CAD в хроматин. Другой активированной апоптозом протеазой является эндонуклеаза G (EndoG). EndoG кодируется в ядерном геноме, но локализуется в митохондриях в нормальных клетках. EndoG может играть некоторую роль в репликации митохондриального генома, а также в апоптозе. Апоптозная сигнальная система вызывает высвобождение EndoG из митохондрий. Выработка EndoG и DFF/CAD являются независимыми, так как выработка EndoG все же происходит в клетках, не имеющих DFF.
Гипоксия, а также гипоксия после реоксигенации, может запускать высвобождение цитохрома C и апоптоз. Серин-треонин киназа типа гликоген-синтаза-киназы-3 (GSK-3), повсеместно экспрессируемая в большинстве типов клеток, по-видимому, является промежуточным звеном или потенцирует апоптоз в результате многих раздражителей, которые активируют каскад реакций гибели митохондриальных клеток (Loberg, RD, et al., J. Biol. Chem. 277 (44):41667-673 (2002)). Было показано, что она индуцирует активацию каспазы 3 и активирует проапоптозный ген-супрессор опухолевого роста p53. Было также выдвинуто предположение, что GSK-3 ускоряет активацию и транслокацию проапоптозного члена семейства Bcl-2, Bax, который, после агрегации и митохондриальной локализации, индуцирует высвобождение цитохрома C. Akt является особо важным регулятором GSK-3, и фосфорилирование и инактивирование GSK-3 может опосредовать некоторые противоапоптозные эффекты Akt.
Используемый здесь термин "биомаркер" относится к объективно измеряемому индикатору вероятности заболевания, лежащих в основе патобиологических процессов, диагностики и стадии заболевания, прогноза, эффекта лечения, рецидива, и исходов заболеваний. Биомаркер может принимать форму гена, генетических изменений, РНК белков и метаболитов. Биомаркеры, которые достоверно отражают или предсказывают развитие или улучшение болезненного состояния могут оказывать помощь при диагностике заболевания и оценке тяжести заболевания, вероятности возникновения и развития.
Термин "c-kit" относится к белку на поверхности некоторых клеток, которые связываются с фактором стволовых клеток (веществом, которое вызывает рост определенного типа клеток). Видоизмененные формы этого рецептора могут быть связаны с некоторыми типами рака.
Термин "сердечные биомаркеры" относятся к ферментам, белкам и гормонам, имеющим отношение к сердечной функции, повреждение или недостаточность которых используют в диагностических и прогностических целях. Различные сердечные биомаркеры характеризуются различными моментами времени, при которых их уровни в организме возрастают, достигают максимума, и падают, что позволяет использовать их не только для прослеживания развития сердечного приступа, но и оценки времени его начала и мониторинга рецидива. Некоторые из биомаркеров являются специфичными только для сердца, в то время как другие возрастают при повреждении скелетной мышцы. Современные сердечные биомаркеры включают, но этим не ограничивая, CK (креатинфосфокиназу или креатинкиназу) и CK-MB (уровни креатинкиназы-миоглобина (для того чтобы было легче различать скелетную мышцу от сердечной мышцы)), тропонин (уровни тропонина I или T в крови остаются высокими в течение 1-2 недель после сердечного приступа; на тропонин обычно не влияет повреждение других мышц), миоглобин (для определения, была ли повреждена мышца, в частности, сердечная мышца), и BNP (натрийуретический пептид мозга) или NT-proBNP (N-терминальный прогормон натрийуретического пептида мозга (для диагностики сердечной недостаточности и степени тяжести сердечной недостаточности).
Термин "катетеризация сердца" относится к процедуре, при которой катетер пропускают через артерию в сердце, и в коронарную артерию. Эта методика позволяет получать ангиограммы (то есть, рентгеновские изображения) коронарных артерий и левого желудочка, главной насосной камеры сердца, которые могут быть использованы для измерения давлений в легочной артерии, и для мониторинга сердечной функции.
Термин "катехоламин" относится к любому из класса аминов, который имеет катехольное (C6H4(OH2)) кольцо. Неограничивающие примеры катехоламинов включают допамин, адреналин, и норэпинефрин (норадреналин).
Дифференцировочный кластер (часто сокращенно обозначается как CD) является протоколом, используемым для идентификации и исследования клеточных поверхностей молекул, присутствующих на лейкоцитах. CD молекулы могут действовать различным образом, часто действуя в качестве важных для клетки рецепторов или лигандов (то есть, молекулы, которая активирует рецептор). Обычно, инициируется сигнальный каскад, изменяющий поведение клетки. Некоторые CD белки не принимают участие в клеточной сигнализации, но обладают другими функциями, такими как неспецифическая адгезия клеток.
Используемый здесь термин "маркер клеточной поверхности" относится к антигенной детерминанте или эпитопу, находящемуся на поверхности клетки специфического типа. Маркеры клеточной поверхности могут облегчать получение характеристик типа клетки, его идентификацию, и, в конечном счете, его выделение.
Используемый здесь термин "CD34+ клетки" относится к гемопоэтическим стволовым клеткам и клеткам-предшественникам, получаемым из костного мозга человека, которые "являются положительными для", то есть, "экспрессируют", антигены гемопоэтических стволовых клеток, по меньшей мере, субпопуляция которых экспрессирует CXCR4, и которая может мигрировать в поврежденные области.
Термин "CD38" относится к белковому маркеру, присутствующему на макрофагах, дендритных клетках, и активированных B и NK клетках, которые могут опосредовать адгезию между лимфоцитами и эндотелиальными клетками.
Термины "CD45" и "общий лейкоцитарный антиген" относятся к протеинтирозинфосфатазе (PTP), расположенной в гемопоэтических клетках, за исключением эритроцитов и тромбоцитов.
Термин "CD59" относится к мембранному гликопротеину, связанному с гликозилфосфатидилинозитом (GPI), который защищает клетки человека от комплемент-опосредованного лизиса.
Используемый здесь термин "CXCR-4" относится к рецептору хемокина, связанного с G-белком.
Используемый здесь термин "цитокин" относится к растворимым белковым веществам небольшого размера, секретируемым клетками, которые оказывают ряд воздействий на другие клетки. Цитокины опосредуют многие важные физиологические функции, включая рост, развитие, заживление ран, и иммунный ответ. Они действуют путем связывания с их рецепторами, специфическими для клеток, расположенными в клеточной мембране, что позволяет запустить в клетке каскад особой сигнальной трансдукции, который, в конечном счете, приводит к биохимическим и фенотипическим изменениям в клетках-мишенях. Обычно, цитокины оказывают местное действие. Они включают цитокины типа I, охватывающие многие из интерлейкинов, а также несколько гематопоэтических факторов роста; цитокины типа II, включающие интерфероны и интерлейкин-10; молекулы, относящиеся к фактору некроза опухолей ("TNF"), включающие TNFα и лимфотоксин; члены суперсемейства иммуноглобулина, включающие интерлейкин 1 ("IL-1"); и хемокины, семейство молекул, которые играют жизненно важную роль в широком спектре иммунных и воспалительных функций. Один и тот же цитокин может оказывать различные воздействия на клетку в зависимости от состояния клетки. Цитокины часто регулируют экспрессию других цитокинов и запускают каскады их превращений.
Термин "колониестимулирующий фактор" относится к цитокину, ответственному за регулирование продукции лейкоцитов. Типы включают гранулоцитарный колониестимулирующий фактор (G-CSF), макрофагальный колониестимулирующий фактор (M-CSF), и гранулоцитарно-макрофагальный колониестимулирующий фактор (GM-CSF).
Термин "диацилглицерин" (DAG) относится к глицериду, состоящему из двух цепей жирных кислот, ковалентно связанных с молекулой глицерина через эфирные связи. Диацилглицерины могут также иметь много различных комбинаций жирных кислот, присоединенных по обоим C1 и C2 положениям.
Термин "эндотелин" относится к вазоконстрикторному пептиду, который синтезируется и высвобождается васкулярным эндотелием и который является маркером эндотелиальной функции.
Термины "состав" и "композиция" используют здесь равнозначно для обозначения продукта описываемого изобретения, который включает все активные и инертные ингредиенты. Термин "активный" относится к ингредиенту, компоненту или составляющей композиций описываемого изобретения, обеспечивающих предполагаемый терапевтический эффект. Используемые здесь термины "фармацевтический состав" или "фармацевтическая композиция" относятся к составу или композиции, которую применяют для предотвращения, снижения интенсивности, излечения или же лечения конкретного состояния или заболевания.
Термин "Gq" белок относится к субъединице гетеротримерного G белка, которая активирует фосфолипазу C и участвует в различных клеточных сигнальных путях.
Термин "гемопоэтическая стволовая клетка" относится к клетке, выделенной из крови или из костного мозга, которая может сама себя обновлять, дифференцироваться в различные специализированные клетки, перемещаться из костного мозга в циркулирующую кровь, и подвергаться программированной гибели клетки (апоптозу). В некоторых вариантах осуществления описываемого изобретения, гемопоэтические стволовые клетки, полученные от людей, экспрессируют, по меньшей мере, один тип маркера клеточной поверхности, включающий, но этим не ограничивая, CD34, CD38, HLA-DR, c-kit, CD59, Sca-1, Thy-1, и/или CXCR-4, или их комбинацию.
"HLA-DR" относится к антигену тканевой совместимости класса II человека, присутствующему на клетках различного типа, включая антиген представляющие клетки, B клетки, моноциты, макрофаги, и активированные T клетки.
Термин "инсулиноподобный фактор роста 1" (IGF-I) относится к белку, аналогичному по функции и структуре инсулину, который является членом семейства белков, вовлеченных в опосредование процессов роста и развития.
Используемый здесь термин "выделять" и его различные грамматические формы относятся к размещению, отделению, или получению белка, молекулы, вещества, нуклеиновой кислоты, пептида, клетки или частицы, в форме, практически не содержащей примесей или других материалов, с которыми они обычно ассоциированы.
Используемый здесь термин "интерлейкин" относится к цитокину, секретируемому лейкоцитами в качестве средства коммуникации с другими лейкоцитами.
Термины "VEGF", "VEGF-1" или "фактор роста эндотелия сосудов-1" используют здесь равнозначно для обозначения цитокина, который опосредует многочисленные функции эндотелиальных клеток, включая пролиферацию, миграцию, инвазию, выживаемость и проницаемость. Термин "VEGF-2" относится к регулятору роста васкулярного эндотелия и гладкомышечных клеток. VEGF-2 стимулирует рост васкулярных эндотелиальных клеток человека, но ингибирует рост аортальных гладкомышечных клеток человека, индуцируемый фактором роста тромбоцитов.
Используемый здесь термин "хемокин" относится к классу хемотаксических цитокинов, которые подают сигнал лейкоцитам двигаться в конкретном направлении.
Термины "хемотаксис" или "хемотаксический" относятся к направленному движению подвижной клетки или части вдоль градиента концентрация химического реагента в направлении условий окружающей среды, которые воспринимаются как притягательные, и/или от окружающей обстановки, которая воспринимается как отталкивающая. В одном аспекте описываемого изобретения, активные CD34+CXCR-4+ клетки описываемого изобретения могут мигрировать, то есть, они могут двигаться из одного места, расположения или области в другое. В одном варианте осуществления, их миграция вызывается хемотаксисом.
Термин "полный анализ крови" (CBC) относится к лабораторному тесту, который дает подробную информацию о количестве и качестве каждого из типов клеток крови. Он обычно включает измерение каждого из трех главных типов клеток крови (эритроцитов, лейкоцитов, и тромбоцитов) и измерение гемоглобина и гематокрита. "Гемоглобин" (HGB) относится к числу граммов гемоглобина в децилитре крови (г/дцл). Нормальные уровни гемоглобина у здоровых взрослых людей составляют примерно от 14 г/дцл до 18 г/дцл для мужчин и примерно от 12 г/дцл до 16 г/дцл для женщин. В качестве грубого ориентира, гемоглобин обычно должен составлять около одной третьей гематокрита. "Гематокрит" (HCT) относится к доле эритроцитов, выраженной в процентах к суммарному объему крови. Нормальный гематокрит у людей составляет примерно от 40% до 55% для мужчин и примерно от 35% до 45% для женщин. "Определение количества эритроцитов" (RBC) относится к суммарному числу эритроцитов в образце крови. Нормальные интервалы у людей составляют примерно от 4,5 миллионов клеток/мм3 до 6,0 миллионов клеток/мм3 для мужчин и примерно от 4,0 миллионов клеток/мм3 до 5,5 миллионов клеток/мм3 для женщин. "Определение количества лейкоцитов" (WBC) относится к суммарному числу белых кровяных телец или лейкоцитов в образце крови. Нормальные интервалы у людей составляют примерно от 4,3×103 клеток/мм3 до 10,8×103 клеток/мм3.
Используемый здесь термин "заболевание" или "расстройство" относится к ухудшению здоровья или состоянию патологического функционирования. Используемый здесь термин "синдром" относится к набору симптомов, указывающих на некоторое заболевание или состояние. Используемый здесь термин "состояние" относится к ряду состояний здоровья, и подразумевается, что оно включает расстройства или заболевания, вызванные любым лежащим в их основе механизмом или расстройством, повреждением, и стимуляцией здоровых тканей и органов.
Используемый здесь термин "воспаление" относится к ответной реакции на инфекцию и повреждение, при которых клетки, вовлеченные в детоксикацию и восстановление, мобилизуются в аномальное место с помощью медиаторов воспаления.
Вне зависимости от провоцирующего фактора, физиологические изменения, сопровождающие острое воспаление, заключают в себе четыре основных признаков: (1) вазодилатацию, которая приводит к чистому приросту тока крови, и которая является одной из самых ранних естественных ответных реакций на острое повреждение ткани; (2) в ответ на воспалительное раздражение, эндотелиальные клетки, выстилающие венулы, сжимаются, расширяя места внутриклеточных соединений с образованием промежутков, приводящих к повышенной проницаемости сосудов, что делает возможным истечение белков плазмы крови и эритроцитов из кровеносных сосудов; (3) воспаление часто характеризуется сильной инфильтрацией лейкоцитов в месте воспаления, в частности, нейтрофилов (полиморфно-ядерных клеток). Эти клетки ускоряют повреждение ткани в результате высвобождения токсичных веществ на стенки сосуда или в поврежденной ткани; и (4) лихорадка, продуцируемая пирогенами, высвобождающимися из лейкоцитов в ответ на специфическое раздражение.
Во время воспалительного процесса, растворимые медиаторы воспаления воспалительной реакции системно работают вместе с клеточными компонентами в попытке содержать и устранить вещества, вызывающие физическое недомогание. Используемые здесь термины "воспалительный" или "иммунновоспалительный" в отношении медиаторов относятся к молекулярным медиаторам воспалительного процесса. Эти растворимые, способные диффундировать молекулы действуют как локально в месте повреждения ткани и инфекции, так и в более удаленных местах. Некоторые медиаторы воспаления активируются воспалительным процессом, в то время как другие медиаторы воспаления синтезируются и/или высвобождаются из клеточных источников в ответ на острое воспаление или с помощью других растворимых медиаторов воспаления. Примеры медиаторов воспаления воспалительной реакции включают, но этим не ограничивая, протеазы плазмы, комплемент, кинины, коагулирующие и фибринолитические белки, липидные медиаторы, простагландины, лейкотриены, фактор активации тромбоцитов (PAF), пептиды и амины, включая, но этим не ограничивая, гистамин, серотонин, и нейропептиды, и провоспалительные цитокины, включая, но этим не ограничивая, интерлейкин-1, интерлейкин-4, интерлейкин-6, интерлейкин-S, фактор некроза опухолей (TNF), интерферон-гамма, и интерлейкин 12.
Термин "период сбора (in-date)" относится к интервалу времени между окончанием взятия у субъекта в стерильных условиях препарата крови, включающего обогащенную популяцию высокоактивных CD34+ клеток, и начала стерильной очистки высокоактивных CD34+ клеток от препарата крови. Термин "период приготовления готового продукта (out-date)" относится к интервалу времени между окончанием взятия у субъекта в стерильных условиях препарата крови, включающего обогащенную популяцию высокоактивных CD34+ клеток, и инфузией субъекту приготовленной фармацевтической композицией, включающей хемотаксический продукт гемопоэтических клеток.
Используемые здесь термины "проводить инфузию" или "инфузия" относятся к введению с терапевтическими целями жидкости, не являющейся кровью, в кровеносный сосуд субъекта, включая людей.
"Инфузионный раствор" описываемого изобретения без сыворотки содержит забуференный фосфатом физиологический раствор (PBS) с добавлением 25 USP единиц/мл гепарина и 1% сывороточного альбумина человека (HSA). В некоторых вариантах осуществления, инфузионный раствор дополняют сывороткой. В некоторых вариантах осуществления, сыворотка является аутогенной.
Термин "травма" относится к повреждению или ущербу, причиняемому структуре или функции организма субъекта, вызываемому средством или силой, которые могут быть физическими или химическими. Термин "сосудистое повреждение" относится к повреждению сосудистой системы (то есть, сети сосудов, имея в виду сеть кровеносных сосудов или каналов, которые транспортируют жидкости, такие как, без ограничений, кровь или лимфа).
Используемый здесь термин "ограничение" относится к ограничению или удержанию в определенных пределах размера, степени, или количества.
Используемый здесь термин "макрофаг" относится к одноядерной, активной фагоцитарной клетке, возникающей из моноцитарных стволовых клеток в костном мозге. Эти клетки широко распределены в организме и имеют различную морфологию и подвижность. Фагоцитарная активность обычно опосредуется сывороточными факторами распознавания, включающими некоторые иммуноглобулины и компоненты системы комплемента, но они также могут быть неспецифическими. Макрофаги также вовлечены как в продукцию антител, так и в клеточно-опосредованный иммунный ответ, в частности, в представление антигенов лимфоцитам. Они секретируют различные иммунорегуляторные молекулы.
Термины "микроб" или "микроорганизм" используются здесь равнозначно для обозначения организма, который слишком мал для того, чтобы его можно было четко видеть невооруженным глазом, включая, но этим не ограничивая, микроскопические бактерии, грибы (плесени), водоросли, простейшие и вирусы.
Используемый здесь термин "модулировать" в его различных грамматических формах означает регулировать, изменять, адаптировать, манипулировать, или корректировать конкретную величину или соотношение. Таким модулированием может быть любое изменение, включая необнаруживаемое изменение.
Термин "инфаркт миокарда" относится к гибели или к необратимому повреждению сердечной мышцы. Большинство сердечных приступов вызываются блокадой коронарных артерий, которая нарушает поток крови и кислорода в сердечную мышцу, вызывая гибель сердечных клеток в этой области. Поврежденная сердечная мышца теряет свою способность сокращаться, предоставляя оставшейся сердечной мышце возможность компенсировать ослабленную область. Описываемое изобретение включает стадии, связанные с оценкой возможности применения на субъектах лечения согласно описываемому изобретению путем использования тестов для определения размера, формы и функции сердца в виде его ритмического сокращения, для обнаружения изменений ритма сердца, и для обнаружения и оценки поврежденных тканей и блокированных артерий. Примеры таких тестов включают, но этим не ограничивая, электрокардиографию, эхокардиографию, коронарографию и ядерную вентрикулографию. Сердечные биомаркеры также используют для оценки возможности применения на субъектах лечения согласно описываемому изобретению.
Термин "миостатин" (MSTN) относится к белку, который является членом семейства костных морфогенетических белков (BMP) и суперсемейства TGF-β. Эта группа белков характеризуется многоосновным сайтом протеолитического процессинга, который расщепляется с продуцированием зрелого белка, содержащего семь консервативных радикалов цистеина. Члены этого семейства являются регуляторами клеточного роста и дифференцировки, как в эмбриональные, так и ткани взрослого человека.
Термин "нейропептид Y" относится к нейропептиду, широко экспрессируемому в центральной нервной системе, и который влияет на многие физиологические процессы, включая возбудимость коры головного мозга, стрессовую реакцию, поглощение пищи, циркадные ритмы и сердечнососудистую функцию. Он выполняет функции при помощи сопряженного с G-белком рецепторов ингибирования аденилатциклазы, ингибирования активированной митоген-активируемой протеинкиназы (MAPK), регулирования внутриклеточных уровней кальция и активации калиевых каналов.
Используемый здесь термин "перфузия" относится к процессу доставки питающей артериальной крови в капиллярное ложе в биологической ткани. Перфузия ("F") может быть рассчитана по формуле F=((PA-PV)/R), где PA обозначает артериальное давление, Pv обозначает венозное давление, и R является сосудистым сопротивлением. Перфузия ткани может быть измерена in vivo, например, но этим не ограничивая, с помощью методов магнитной резонансной томографии (MRI). Такие методы включают использование введения контрастного вещества и артериальной спиновой метки (ASL) (где артериальную кровь метят с помощью магнита до того как она попадает в исследуемую ткань и количество введенной метки измеряют и сравнивают с контрольным замером).
Термин "плацентный фактор роста" (PIGF) относится к цитокину, который является членом семейства факторов роста эндотелия сосудов.
Термин "форболовый эфир" относится к природному, получаемому из растений органическому соединению, которое является членом тиглианового семейства дитерпенов.
Используемый здесь термин "активный" или "активность" относится к необходимой биологической активности хемотаксического продукта гемопоэтических стволовых клеток описываемого изобретения, то есть, активные CD34+CXCR-4+ клетки описываемого изобретения остаются жизнеспособными, являются способными к CXCR-4-опосредованной хемотаксической подвижности, и способны к росту, то есть, к образованию гемопоэтических колоний при проведении in vitro исследования колониеобразующих единиц.
Используемый здесь термин "простагландин" относится к любым веществам из группы физиологически активных веществ, которые являются производными простановой кислоты, структуры с 20 углеродными атомами, которая является жирной кислотой, содержащей 5-членное циклопентановое кольцо.
Используемый здесь термин "клетка-прородитель" относится к незрелой клетке в костном мозге, которая может быть выделена путем выращивания суспензий клеток костного мозга в чашке для культивирования с добавлением факторов роста. Клетки-прородители вызревают в клетки-предшественники, которые вызревают в клетки крови. Клетками-прородителями называют колониеобразующие единицы (CFU) или колониеобразующие клетки (CFC). Специфическая линия дифференцировки клетки-прородителя указывается с помощью суффикса, такого как, но этим не ограничивая, CFU-E (эритроцитарная), CFU-GM (гранулоцитарная/макрофагоцитарная), и CFU-GEMM (полипотентная гемопоэтическая клетка-прородитель).
Термин "снижать" или "снижение" в его различных грамматических формах используют здесь для обозначения уменьшения, сужения или понижения до меньшей величины, размера, количества, степени, или интенсивности.
Используемый здесь термин "восстановление" в качестве существительного относится к любой коррекции, укреплению, обновлению, средству лечения, компенсированию, оздоровлению, возрождению, исправлению, пластике, или другим подобным действиям, которые восстанавливают функционирование. При использовании в качестве глагола, он означает такие действия, как корректировать, укреплять, обновлять, подвергать лечению, компенсировать, оздоровлять, возрождать, исправлять, осуществлять пластику или же восстанавливать функционирование. В некоторых вариантах осуществления, "восстановление" включает полное восстановление и частичное восстановление.
Термин "салусин" относится к биологически активному пептиду из 28 аминокислот (салусин-α) или 20 аминокислот (салусин-β), который транслируется из альтернативно сплайсированной мРНК TOR2A, гена, кодирующего белок семейства торсионной дистонии. Салусины увеличивают содержание внутриклеточного Ca2+, повышающе регулируют различные гены, и индуцируют клеточный митогенез.
Термин "Sca-1" или "антиген стволовых клеток-1" относится к компоненту поверхностного белка в сигнальном пути, который воздействует на способность к самообновлению мезенхимальных стволовых клеток.
Термин "стволовые клетки" относится к недифференцированным клеткам, обладающим высоким пролиферативным потенциалом со способностью к самообновлению, которые могут генерировать дочерние клетки, которые могут подвергаться термической дифференцировке в более чем один отличающийся клеточный фенотип.
Термин "стент" используется для обозначения небольшой трубочки, используемой для поддержания артерии в открытом состоянии. Стент сжимают до небольшого диаметра, помещают вокруг баллонного катетера, вводят через главную артерию в паховой области (бедренную артерию) или руке (плечевую артерию) и проталкивают вверх к суженной/блокированной части артерии. Когда он достигает соответствующего места, баллон слегка надувают для того чтобы протолкнуть какую-либо бляшку, находящуюся на пути движения, и расширить артерию (баллонная ангиопластика). Когда баллон надувают, стент расширяется, фиксируется на месте, и образует каркас для удержания артерии в открытом состоянии. Стент остается в артерии навсегда. У определенных субъектов, стент уменьшает повторное сужение, которое возникает после баллонной ангиопластики или других процедур, при которых используют катетер. Стент также может способствовать восстановлению нормального тока крови и сохранять артерию в открытом состоянии, если она была разодрана или повреждена баллонным катетером. Повторное закрытие (рестеноз) может являться проблемой для метода установки стента. Высвобождающие лекарственные средства стенты являются стентами с нанесенными покрытиями из лекарственных средств, которые медленно высвобождаются. Эти лекарственные средства могут способствовать предохранению кровеносного сосуда от повторного закрытия.
Термины "субъект" и "пациент" используют здесь равнозначно, и они включают виды животных, относящихся к млекопитающим, включая людей.
Используемый здесь термин "подверженный заболеванию субъект" относится к члену группы риска.
Термин "тиазолидинедионы" (TZD) относится к классу соединений, которые связывают рецептор активатора пролиферации пероксисом (PPAR), группы рецепторных молекул внутри ядра клетки. Члены этого класса соединений являются производными исходного соединения тиазолидинедиона и включают росиглитазон, пиоглитазон и троглитазон.
Термин "Thy-1" относится к клеточному поверхностному гликопротеину Thy-1 суперсемейства Ig, экспрессируемого на иммунных клетках и нейронах грызунов и людей, который, как предполагается, функционирует при неспецифической адгезии клеток и сигнальной трансдукции при дифференцировке, пролиферации и апоптозе T клеток.
Используемые здесь термины "лечить" или "лечение" применяют равнозначно, включая при этом аннулирование (ликвидацию, избавление), значительное ингибирование, замедление или обратное развитие состояния, значительное облегчение (улучшение) клинических или эстетических симптомов состояния, значительное предотвращение проявления клинических или эстетических симптомов состояния, защиту от вредных раздражителей, а также для осуществления одной или более из следующих функций: (a) снижения тяжести расстройства, заболевания или состояния; (b) ограничения развития симптомов, присущих расстройству, заболеванию или состоянию, подвергаемых лечению; (c) ограничения ухудшения симптомов, присущих расстройству, заболеванию или состоянию, подвергаемых лечению; (d) ограничения рецидива расстройства, заболевания или состояния у пациентов, которые ранее имели расстройство, заболевание или состояние; и (e) ограничения рецидива симптомов у пациентов, которые ранее не обнаруживали симптомов расстройства, заболевания или состояния.
Термин "фактор некроза опухоли-подобный слабый индуктор апоптоза" (TWEAK) относится к члену семейства фактора роста TNF-α, который продуцируется в виде трансмембранного белка типа II и процессируется в 156-аминокислотный растворимый цитокин. (Chicheportiche, Y. et al, J Biol. Chem. 272:32401-410 (1997)). TWEAK обладает множеством видов биологической активности, включая стимулирование клеточного роста и ангиогенез, индуцирование воспалительных цитокинов, и при ряде экспериментальных условий, стимулирование апоптоза (Wiley, S.R., et al. Cytokine Growth Factor Rev. 14(3-4):241-9, 2003), и он является положительным регулятором пролиферации кардиомиоцитов (Novoyatieva, T., et al. Cardiovacs. Res. 2009 Nov. 26, PMID:19887380). TWEAK опосредует эти процессы с помощью рецептора индуцибельного фактора роста фибробластов 14 (Fn14) (Смотрите Harada, N. et al, Biochem. Biophys. Res. Commun. 299:488-93 (2002); Nakayama, M et al., Biochem. Biophys. Res. Communic, 306:819-825 (2003)), жестко регулируемого и индуцируемого рецептора, который, как предполагают, передает сигнал через ряд последующих сигнальных каскадов. (Ando, T., et al., Arthritis Res. Ther. 8:R146 (2006); Brown, S.A., et al., Biochem. J. 371:395-403 (2003); Saitoh, T. et al., J. Biol. Chem. 278:36005-36012 (2003); Dogra, C. et al., FASEB J. 21:1857-69 (2007), содержание которых приводится здесь путем ссылки на них).
Термин "сосудистая недостаточность" относится к недостаточному току крови.
Описываемое изобретение предлагает фармацевтические композиции, улучшающие перфузию области инфаркта, и способы лечения и восстановления повреждения области инфаркта вследствие острого инфаркта миокарда, обусловленного естественным патологическим процессом.
В одном аспекте, описываемое изобретение предлагает фармацевтическую композицию для лечения повреждения области инфаркта у субъекта, подвергнутого реваскуляризации после острого инфаркта миокарда, обусловленного естественным патологическим процессом, включающую: (a) улучшающее состояние области инфаркта количество стерильно выделенного хемотаксического продукта гемопоэтических стволовых клеток, где улучшающее состояние области инфаркта количество стерильно выделенного хемотаксического продукта гемопоэтических стволовых клеток включает обогащенную популяцию, по меньшей мере, 10×106 выделенных аутогенных CD34+ клеток, содержащую субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью; (b) стабилизирующее количество сыворотки, где стабилизирующее количество сыворотки составляет более чем 20% (об./об.), и (c) терапевтически эффективное количество, по меньшей мере, одного совместимого средства, которое ускоряет рост кардиомиоцитов, где композицию вводят субъекту парентерально через катетер; и где, по меньшей мере, 70% клеток в обогащенной популяции выделенных CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью, при пропускании через катетер и при исследовании in vitro являются CD34+ клетками, и где обогащенная популяция выделенных CD34+ клеток, содержащая субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью, при прохождении через катетер и при испытании in vitro (1) сохраняет CXCR-4-опосредованную хемотаксическую активность; (2) является, по меньшей мере, примерно на 70% жизнеспособной; и (3) способна образовывать гемопоэтические колонии in vitro, в течение, по меньшей мере, примерно 24 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4. Согласно некоторым таким вариантам осуществления, средство, которое ускоряет рост кардиомиоцитов выбирают из группы, состоящей из ингибитора ангиотензин-превращающего фермента, бета-адреноблокатора, диуретика, противоаритмического средства, антиангинального средства, агониста рецептора тирозинкиназы, вазоактивного средства, антикоагулянта, фибринолитического средства и гиперхолестеринемического средства. Согласно другому варианту осуществления, по меньшей мере, одним совместимым средством, которое ускоряет рост кардиомиоцитов, является агонист рецептора тирозинкиназы нейрегулин 1. Дополнительные совместимые активные средства, которые ускоряют рост кардиомиоцитов, включают, но этим не ограничивая, фактор роста эндотелия сосудов (VEGF)-A, VEGF-B, VEGF-C, VEGF-D, плацентный фактор роста (PIGF), катехоламины, такие как, но этим не ограничивая, норэпинефрин, эндотелин-1, простагландин F2α, ангиотензин II, форболовые эфиры, нейропептид Y, активный трансформирующий фактор роста β1 (TGF-1β), Gq белок, диацилглицерин (DAG), салусин-α, салусин-β, инсулиноподобный фактор роста (IGF-I), миостатин, гранулоцитарный колониестимулирующий фактор (G-CSF), макрофагный колониестимулирующий фактор (M-CSF), фактор некроза опухолеподобный слабый индуктор апоптоза (TWEAK), тиазолидинедионы, такие как, но этим не ограничивая, росиглитазон, и их варианты или рекомбинантные производные.
Согласно одному варианту осуществления, композиция уменьшает повреждение области инфаркта в большой степени, чем компоненты композиции (a) плюс (b), или только один компонент (c). В некоторых вариантах осуществления, композиция улучшает микроциркуляторный кровоток в области инфаркта по сравнению с контрольными случаями. В некоторых вариантах осуществления, повреждение области инфаркта включает потерю кардиомиоцитов в результате апоптоза в области инфаркта по сравнению с контрольными случаями. В некоторых вариантах осуществления, повреждение области инфаркта включает вентрикулярное ремоделирование, измеряемое по падению фракции выброса левого желудочка (LVEF) или по увеличению конечно-систолического объема левого желудочка (LVESV). В некоторых вариантах осуществления, повреждение области инфаркта включает прогрессирующее ухудшение функции сердечной мышцы, возникающее вследствие острого инфаркта миокарда. В некоторых вариантах осуществления, повреждение области инфаркта включает гипоперфузию в периинфарктной пограничной зоне по сравнению с контрольными случаями. В некоторых вариантах осуществления, повреждение области инфаркта включает миокардиальную гибернацию в периинфарктной пограничной зоне по сравнению с контрольными случаями. В некоторых вариантах осуществления, композиция увеличивает перфузии, по меньшей мере, одной ишемической периинфарктной зоны миокардиальной ткани по сравнению с контрольными случаями. В некоторых вариантах осуществления, композиция увеличивает перфузию в гибернирующий миокард, по меньшей мере, в одной периинфарктной зоне миокардиальной ткани по сравнению с контрольными случаями. В некоторых вариантах осуществления, композиция уменьшает область инфаркта по сравнению с контрольными случаями. В некоторых вариантах осуществления, композиция снижает массу инфаркта по сравнению с контрольными случаями.
Согласно другому варианту осуществления, обогащенную популяцию выделенных CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, очищают от клеточных компонентов пунктата костного мозга, взятого у субъекта. Согласно другому варианту осуществления, обогащенную популяцию выделенных CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, очищают от периферической крови. Согласно одному варианту осуществления, обогащенная популяция CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью (a) способна образовывать гемопоэтические колонии in vitro, и (b) сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активности, в течение, по меньшей мере, примерно 48 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4, в (a). Согласно одному варианту осуществления, обогащенная популяция CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью (a) способна образовывать гемопоэтические колонии in vitro и (b) сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активности, в течение, по меньшей мере, примерно 72 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4, в (a). Согласно одному варианту осуществления, обогащенная популяция CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью, сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активности в течение, по меньшей мере, примерно 24 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4, в (a).
Согласно одному варианту осуществления, хемотаксический продукт гемопоэтических стволовых клеток приготавливают путем выделения или очистки обогащенной популяции выделенных CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, из костного мозга, взятого у субъекта. Согласно другому варианту осуществления, хемотаксический продукт гемопоэтических стволовых клеток приготавливают путем выделения или очистки обогащенной популяции выделенных CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, из периферической крови.
Согласно описываемому изобретению, хемотаксический продукт гемопоэтических стволовых клеток, обогащенный CD34+ клетками, содержит, по меньшей мере, около 70% чистых CD34+ клеток. В некоторых вариантах осуществления, хемотаксический продукт гемопоэтических стволовых клеток, обогащенный CD34+ клетками, содержит, по меньшей мере, около 75% чистых CD34+ клеток. В некоторых вариантах осуществления, хемотаксический продукт гемопоэтических стволовых клеток, обогащенный CD34+ клетками, содержит, по меньшей мере, около 80% чистых CD34+ клеток. В некоторых вариантах осуществления, хемотаксический продукт гемопоэтических стволовых клеток, обогащенный CD34+ клетками, содержит, по меньшей мере, около 85% чистых CD34+ клеток. В некоторых вариантах осуществления, хемотаксический продукт гемопоэтических стволовых клеток, обогащенный CD34+ клетками, содержит, по меньшей мере, около 90% чистых CD34+ клеток. В некоторых вариантах осуществления, хемотаксический продукт гемопоэтических стволовых клеток, обогащенный CD34+ клетками, содержит, по меньшей мере, около 95% чистых CD34+ клеток.
В другом варианте осуществления, по меньшей мере, около 70% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, примерно 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 75% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, примерно 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 80% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 85% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В некоторых вариантах осуществления, по меньшей мере, около 90% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В некоторых вариантах осуществления, по меньшей мере, около 95% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, примерно 24 часов после взятия обогащенной популяции CD34+ клеток.
В другом варианте осуществления, по меньшей мере, около 70% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, примерно 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 75% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, примерно 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 80% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 85% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В некоторых вариантах осуществления, по меньшей мере, около 90% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В некоторых вариантах осуществления, по меньшей мере, около 95% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, примерно 48 часов после взятия обогащенной популяции CD34+ клеток.
В другом варианте осуществления, по меньшей мере, около 70% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, примерно 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 75% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, примерно 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 80% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 85% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В некоторых вариантах осуществления, по меньшей мере, около 90% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В некоторых вариантах осуществления, по меньшей мере, около 95% CD34+ клеток являются жизнеспособными в течение, по меньшей мере, примерно 72 часов после взятия обогащенной популяции CD34+ клеток.
В другом варианте осуществления, CD34+ клетки могут образовывать гемопоэтические колонии in vitro в течение, по меньшей мере, примерно 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, CD34+ клетки могут образовывать гемопоэтические колонии in vitro в течение, по меньшей мере, примерно 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, CD34+ клетки могут образовывать гемопоэтические колонии in vitro в течение, по меньшей мере, примерно 72 часов после взятия обогащенной популяции CD34+ клеток.
Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, включает, по меньшей мере, около 10 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 11 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 12 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 13 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 14 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 15 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 16 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 17 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 18 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 19 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 20 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 25 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 30 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 35 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 40 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 45 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 50 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 55 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью. Согласно другому варианту осуществления, композиция, улучшающая перфузию в области инфаркта, дополнительно включает, по меньшей мере, около 60 миллионов CD34+ клеток, взятых у субъекта и содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью.
Клетки CD34+ могут быть обогащены/селектированы с помощью любых методов, известных специалисту в этой области. Например, в некоторых вариантах осуществления, популяцию клеток костного мозга, включающую CD34+ клетки, обогащают клетками, экспрессирующими антиген CD34 клеток и антиген CXCR4 клеток, с помощью клеточного сортера с возбуждением флуоресценции (FACS). В некоторых вариантах осуществления, CD34+ клетки в костном мозге обогащают/селектируют с помощью методов положительной или отрицательной иммуносепарации. В некоторых вариантах осуществления, выделение и/или очистка гемопоэтических стволовых клеток из костного мозга основаны на методах фракционирования клеток по размеру и плотности клеток, по оттоку из клеток метаболических красителей, или по устойчивости к действию цитотоксических средств. Например, в одном варианте осуществления, CD34+ клетки в костном мозге обогащают/селектируют с помощью моноклональных антител анти-CD34 и метода иммуномагнитной сепарации.
Селектированные CD34+ клетки могут быть идентифицированы, подсчитаны и охарактеризованы с помощью известных в технике методов. Например, в некоторых вариантах осуществления, процент CD34+ клеток в костном мозге и в хемотаксическом продукте гемопоэтических стволовых клеток может быть определен с помощью клеточного сортера с возбуждением флуоресценции (FACS). В другом варианте осуществления, экспрессию белка CD34 количественно определяют с помощью метода вестерн-блоттинга. Термин "вестерн-блоттинг" относится к методу идентификации белков в сложной смеси; белки разделяют электрофоретически в гелевой среде; переносят из геля на белок-связывающую пластинку или мембрану; и пластинку или мембрану, содержащую разделенные белки, подвергают воздействию специфических антител, которые связывают, локализуют, и позволяют визуализировать представляющий интерес белок (белки). Например, моноклональные антитела анти-CD34 могут быть использованы для обнаружения in situ прикрепленного к мембране CD34 белка.
В другом варианте осуществления, может быть количественно определена экспрессия CD34 мРНК и ДНК в выделенных CD34+ клетках. Используемый здесь термин "нозерн-блоттинг" относится к методу, в котором РНК из образца разделяют на геле с помощью электрофореза на ее составные части и переносят на специально модифицированную бумагу, так что мРНК фиксируется в ее соответствующих электрофоретических положениях. CD34 связанные последовательности идентифицируют с помощью зондов, включающих репортерную группу, такую как, без ограничения, радиоактивная метка. В другом варианте осуществления, уровень CD34 и/или экспрессию CXCR4 определяют с помощью количественных или полуколичественных методов полимеразной цепной реакции (PCR) или полимеразной цепной реакции в реальном масштабе времени ("RT-PCR"). Сокращение "PCR" относится к полимеразной цепной реакции, которая является методом амплификации ДНК, который позволяет более легко выделять, клонировать и секвенировать ДНК. Смотрите, например, патентные документы U.S. Pat. Nos. 5656493, 5333675, 5234824, и 5187083, содержание каждого из которых приводится здесь путем ссылки на них. Полимеразная цепная реакция в реальном масштабе времени является методом одновременного количественного определения и амплификации ДНК, в результате которого ДНК специфически амплифицируется в результате полимеразной цепной реакции (PCR), и после каждого цикла амплификации ДНК определяют количественно.
Селектированные CD34+ гемопоэтические стволовые клетки хемотаксического продукта гемопоэтических стволовых клеток описываемого изобретения содержат субпопуляцию CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью. В одном варианте осуществления, продукт гемопоэтических стволовых клеток описываемого изобретения включает минимальное число выделенных CD34+ гемопоэтических стволовых клеток, так что присутствует субпопуляция, по меньшей мере, 0,5×106 CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью. В другом варианте осуществления, по меньшей мере, около 2% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 3% CXCR-4 опосредованной хемотаксической активности CD34 CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 4% CXCR-4 опосредованной хемотаксической активности CD34 CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 5% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 6% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 7% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 8% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 9% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 10% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 11% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 12% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 13% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 14% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 15% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 16% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 17% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 18% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 19% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 20% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 21% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 22% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 23% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 24% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 25% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 26% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 27% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 28% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 29% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 30% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 31% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 32% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 33% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 34% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 35% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 35% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 40% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 45% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 50% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 55% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 60% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 65% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 70% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 75% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 80% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 85% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 90% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 95% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток.
В другом варианте осуществления, по меньшей мере, около 2% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 3% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 4% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 5% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 6% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 7% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 8% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 9% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 10% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 11% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 12% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 13% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 14% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 15% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 16% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 17% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 18% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 19% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 20% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 21% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 22% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 23% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 24% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 25% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 26% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 27% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 28% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 29% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 30% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 31% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 32% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 33% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 34% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 35% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 40% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 45% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 50% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 55% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 60% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 65% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 70% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 75% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 80% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 85% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 90% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 95% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток.
В другом варианте осуществления, по меньшей мере, около 2% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 3% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 4% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 5% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 6% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 7% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 8% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 9% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 10% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 11% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 12% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 13% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 14% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 15% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 16% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 17% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 18% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 19% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 20% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 21% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 22% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 23% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 24% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 25% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 26% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 27% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 28% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 29% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 30% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 31% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 32% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 33% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 34% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 35% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 40% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 45% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 50% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 55% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 60% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 65% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 70% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 75% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 80% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 85% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 90% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, около 95% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток.
В другом варианте осуществления, по меньшей мере, в среднем около 17% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 24 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, в среднем около 17% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, по меньшей мере, в среднем около 17% CXCR-4 опосредованной хемотаксической активности CD34+CXCR-4+ клеток сохраняется в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток. В другом варианте осуществления, CD34 CXCR-4+ клетки в хемотаксическом продукте гемапоэтических клеток сохраняют, по меньшей мере, около 2% CXCR-4 опосредованной хемотаксической активности в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток.
Фармацевтическая композиция изобретения, улучшающая перфузию в области инфаркта, дополнительно включает сыворотку при концентрации, по меньшей мере, 10% от объема композиции. В одном варианте осуществления, сыворотка является аутогенной. В другом варианте осуществления, сывороткой является синтетическая или рекомбинантная сыворотка. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 10%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 15%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 20%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 21%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 22%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 23%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 24%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 25%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 26%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 27%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 28%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 29%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 30%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 31%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 32%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 33%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 34%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 35%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 36%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 37%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 38%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 39%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 40%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 45%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 50%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 55%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 60%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет, по меньшей мере, около 65%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, составляет, по меньшей мере, около 70%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, составляет, по меньшей мере, около 75%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, составляет, по меньшей мере, около 80%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, составляет, по меньшей мере, около 85%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, составляет, по меньшей мере, около 90%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, минимальная концентрация сыворотки, присутствующей в композиции, составляет, по меньшей мере, около 95%, выраженных в виде мл/100 см3 конечного объема композиции.
В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 100%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 95%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 90%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 85%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 80%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 75%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 70%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 65%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 60%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 55%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 50%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 45%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 40%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 39%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 38%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 37%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 36%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 35%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 34%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 33%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 32%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 31%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 30%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 29%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 28%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 27%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 26%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 25%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 24%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 23%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 22%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 21%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 20%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 15%, выраженных в виде мл/100 см3 конечного объема композиции. В другом варианте осуществления, максимальная концентрация сыворотки, присутствующей в композиции, улучшающей перфузию в области инфаркта, составляет около 10%, выраженных в виде мл/100 см3 конечного объема композиции.
В некоторых вариантах осуществления, композиция, улучшающая перфузию в области инфаркта, может быть приготовлена с применением вспомогательного вещества, носителя или среды, включая, но этим не ограничивая, растворитель. Используемые здесь термины "вспомогательное вещество", "носитель" или "среда" относятся к материалам носителям, применяемым для приготовления и введения описываемого здесь хемотаксического продукта гемопоэтических стволовых клеток. Применяемые здесь носители и среды включают известные в технике любые такие материалы, которые являются нетоксичными и не взаимодействуют с другими компонентами. Используемая здесь фраза "фармацевтически приемлемый носитель" относится к любому практически нетоксичному носителю, который можно использовать для приготовления и введения композиции описываемого изобретения, в котором хемотаксический продукт гемопоэтических стволовых клеток описываемого изобретения будет оставаться стабильным и биодоступным.
Фармацевтически приемлемый носитель должен быть достаточно высокой чистоты и с достаточно низкой токсичностью, для того чтобы его можно было применять для введения млекопитающему, подвергаемому лечению. Кроме того, он должен поддерживать стабильность и биологическую доступность активного средства. Фармацевтически приемлемый носитель может быть жидким или твердым, и его выбирают, учитывая планируемый способ введения, для обеспечения требуемого объема, консистентности, и так далее, при объединении с активным средством и другими компонентами данной композиции. Например, фармацевтически приемлемым носителем может являться, без ограничения, связующее (например, желатинированный кукурузный крахмал, поливинилпирролидон или гидроксипропилметилцеллюлоза, и так далее), наполнитель (например, лактоза и другие сахара, микрокристаллическая целлюлоза, пектин, желатин, сульфат кальция, этилцеллюлоза, полиакрилаты, гидрофосфат кальция, и так далее), скользящее вещество (например, стеарат магния, тальк, диоксид кремния, коллоидный диоксид кремния, стеариновая кислота, стеараты металлов, гидрированные растительные масла, кукурузный крахмал, полиэтиленгликоли, бензоат натрия, ацетат натрия, и так далее), разрыхлитель (например, крахмал, натрия гликолят крахмала, и так далее), или смачивающее вещество (например, лаурилсульфат натрия, и так далее). Другие подходящие фармацевтически приемлемые носители для композиций описываемого изобретения включают, но этим не ограничивая, воду, солевые растворы, спирты, полиэтиленгликоли, желатины, амилозы, стеараты магния, тальки, кремниевые кислоты, вязкие парафины, гидроксиэтилцеллюлозы, поливинилпирролидоны и другие подобные носители. Такие растворы носителя также могут содержать буферы, разбавители и другие подходящие добавки. Используемый здесь термин "буфер" относится к раствору или жидкости, химический состав которых позволяет нейтрализовывать кислоты или основания без значительного изменения pH. Примеры буферов, предусматриваемых описываемым изобретением, включают, но этим не ограничивая, забуференный фосфатом физиологический раствор Дульбекко (PBS), раствор Рингера, 5% декстроза в воде (D5W), и изотонический/физиологический раствор хлорида натрия (0,9% NaCl). В некоторых вариантах осуществления, раствор для инфузии является изотоническим для тканей субъекта. В некоторых вариантах осуществления, раствор для инфузии является гипертоническим для тканей субъекта. Композиции описываемого изобретения, которые предназначены для парентерального введения, могут включать фармацевтически приемлемые носители, такие как стерильные водные растворы, неводные растворы в часто используемых растворителях, таких как спирты, или растворы на основе жидких масел.
В некоторых вариантах осуществления, носитель композиции, улучшающей перфузию в области инфаркта, описываемого изобретения может включать носитель, регулирующий высвобождение лекарственного средства, такой как носитель, обеспечивающий замедленное высвобождение, или носитель, обеспечивающий отсроченное высвобождение. В таких вариантах осуществления, носитель может быть любым материалом, способным обеспечивать замедленное или отсроченное высвобождение активного средства для обеспечения более эффективного введения, например, приводящего к менее частому введению дозы и/или введению пониженной дозы композиции, более удобному обращению, и к усилению или отсрочке воздействий на заболевания, расстройства, состояния, синдромы, и другие подобные состояния, подвергаемые лечению, предотвращению или провоцированию. Неограничивающие примеры таких носителей включают липосомы, микрогубки, микросферы, или микрокапсулы из природных и синтетических полимеров и других подобных материалов. Липосомы могут быть сформированы из различных фосфолипидов, таких как холестерин, стеариламины или фосфатидилхолины.
Композиция, улучшающая перфузию в области инфаркта, описываемого изобретения может быть введена парентерально в форме стерильной инъецируемой водной или масляной суспензии. Используемый здесь термин "парентеральный" или "парентерально" относится к внедрению в организм лекарственного средства с помощью инъекции (то есть, введению путем инъекции), включая, но этим не ограничивая, методы инфузии. Композицию, улучшающую перфузию в области инфаркта, описываемого изобретения, включающую хемотаксический продукт гемопоэтических стволовых клеток, доставляют в организм субъекта с помощью баллонного катетера, приспособленного для доставки жидких композиций (то есть, композиций, способных к течению) в выбранную анатомическую структуру.
Стерильная композиция, улучшающая перфузию в области инфаркта, описываемого изобретения может являться стерильным раствором или суспензией в нетоксичном, приемлемом для парентерального введения разбавителе или растворителе. Раствором обычно считают гомогенную смесь двух или более веществ; он часто, хотя и необязательно, представляет собой жидкость. В растворе, молекулы растворенного вещества (или растворяемого вещества) равномерно распределены между молекулами растворителя. Суспензией является дисперсия (смесь), в которой тонко измельченные вещества объединяют с другими веществами, при этом первые вещества так тонко измельчены и смешаны, что они быстро не осаждаются. В повседневной жизни, самыми распространенными суспензиями являются суспензии твердых веществ в жидкой воде. Среди приемлемых сред и растворителей, которые могут быть использованы, находятся вода, раствор Рингера, и изотонический раствор хлорида натрия (физиологический раствор). В некоторых вариантах осуществления, используются гипертонические растворы. Кроме того, в качестве растворителя или суспендирующей среды традиционно используют стерильные нелетучие масла. Для парентерального применения, особенно подходящие среды состоят из растворов, предпочтительно, масляных или водных растворов, а также суспензий, эмульсий, или имплантатов. Водные суспензии могут содержать вещества, которые повышают вязкость суспензии, и они включают, например, карбоксиметилцеллюлозу натрия, сорбит и/или декстран.
Дополнительные композиции, улучшающие перфузию в области инфаркта, описываемого изобретения легко могут быть приготовлены с помощью известной в технике технологии, например, описанной в монографии Remington's Pharmaceutical Sciences, 18th or 19th editions, published by the Mack Publishing Company of Easton, Pa., содержание которой приводится здесь путем ссылки на нее.
Используемый здесь термины "терапевтически эффективное количество", "количество, улучшающее состояние области инфаркта", "количество, улучшающее перфузию" или "фармацевтически эффективное количество" относятся к количеству композиций изобретения, которое приводит к терапевтическому или положительному эффекту после его введения субъекту. Эффектом, улучшающим состояние области инфаркта, улучшающим перфузию, терапевтическим эффектом или фармацевтическим эффектом может являться излечение, минимизация, предотвращение или улучшение состояния заболевания или расстройства, или любое другое действие, улучшающее состояние области инфаркта, улучшающее перфузию, положительное терапевтическое или фармацевтическое действие. Концентрацию вещества выбирают так, чтобы она оказывало действие, улучшающее состояние области инфаркта, улучшающее перфузию, терапевтическое или фармацевтическое действие, но достаточно низкую, для того чтобы исключить значительные побочные эффекты, на основании компетентного мнения врача. Эффективное количество композиции может зависеть от возраста и физического состояния биологического субъекта, подвергаемого лечению, тяжести состояния, продолжительности лечения, природы параллельно проводимой терапии, момента времени проведения инфузии, используемого конкретного соединения, композиции или других активных ингредиентов, используемого конкретного носителя, и других подобных факторов.
Специалист в этой области может определить фармацевтически эффективное количество композиций изобретения путем определения количества композиции в единичной дозе (то есть, количества, вводимого за один раз), которое обеспечивает определенную интенсивность действия, далее называемое "разовой дозой". Термин "зависимость доза-интенсивность" обозначает зависимость интенсивности действия от величины дозы у индивидуального реципиента. Интенсивность действия обычно обозначают в виде 50% максимальной интенсивности. Соответствующую дозу называют 50% эффективной дозой или индивидуальной ED50. Использование термина "индивидуальный" позволяет различать используемый здесь ED50 на основе интенсивности действия от средней эффективной дозы, обозначаемой сокращенно как ED50, которую определяют по данным частоты ответной реакции в группе пациентов. Используемый здесь термин "Эффективность" относится к свойству композиций описываемого изобретения обеспечивать требуемую ответную реакцию, и "максимальная эффективность" относится к максимально достигаемому эффекту. Количество хемотаксического продукта гемопоэтических стволовых клеток в фармацевтических композициях описываемого изобретения, которое будет эффективным при лечении конкретного расстройства или состояния, зависит от природы расстройства или состояния, и может быть определено стандартными клиническими методами. (Смотрите, например, монографии и справочники Goodman and Gilman's THE PHARMACOLOGICAL BASIS OF THERAPEUTICS, Joel G. Harman, Lee E. Limbird, Eds.; McGraw Hill, New York, 2001; THE PHYSICIAN'S DESK REFERENCE, Medical Economics Company, Inc., Oradell, N. J., 1995; and DRUG FACTS AND COMPARISONS, FACTS AND COMPARISONS, INC., St. Louis, Mo., 1993). Точная величина дозы, используемой в композициях описываемого изобретения, также будет зависеть от способа ее введения и тяжести заболевания или расстройства, и ее следует определять в соответствии с заключением лечащего врача и особенностями состояния каждого субъекта. Предусматривается, что для субъектов может давать положительный эффект многократные введения фармацевтической композиции описываемого изобретения.
В другом варианте осуществления, фармацевтические композиции согласно описываемому изобретению содержат, по меньшей мере, 10×106 CD34+ гемопоэтических стволовых клеток, имеющих субпопуляцию, по меньшей мере, 0,5×106 CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью, в разовой дозе для парентерального введения по усмотрению врача.
В другом аспекте описываемого изобретения, фармацевтические композиции, улучшающие состояние области инфаркта, описываемого изобретения могут дополнительно включать один или более совместимых активных ингредиентов, которые служат для придания композиции, улучшающей перфузию в области инфаркта, дополнительного фармацевтического действия помимо того, которое оказывает выделенный хемотаксический продукт гемопоэтических стволовых клеток описываемого изобретения. Используемый здесь термин "совместимое" означает, что активные ингредиенты такой композиции можно объединять друг с другом, и в результате этого отсутствует взаимодействие, которое могло бы существенно снизить эффективность каждого активного ингредиента композиции при обычных условиях ее применения. В некоторых вариантах осуществления, комбинированная терапия включает введение субъекту, если это ему необходимо, фармацевтической композиции, улучшающей перфузию в области инфаркта, включающей хемотаксический продукт гемопоэтических стволовых клеток описываемого изобретения, объединенный со средством, выбранным из группы, состоящей из ингибитора ангиотензин превращающего фермента (ACE), бета-адреноблокатора, диуретика, противоаритмического средства, антиангинального средства, агониста рецептора тирозинкиназы, вазоактивного средства или инотропного препарата, антикоагулянта, фибринолитического средства, и гиперхолестеринемического средства.
В некоторых вариантах осуществления, агонистом рецептора тирозинкиназы является нейрегулин 1. Нейрегулин 1 (NRG1) является агонистом рецептора тирозинкиназы семейства рецепторов фактора роста эпидермиса, состоящего из ErbB1, 2, 3, и 4. (Fuller, SJ, et al., J. Mol. Cell Cariol. 44:831-54 (2008)). Связывание NRG1 с Erb4 повышает его киназную активность и приводит к гетеродимеризации с erbB2 или гомодимеризации с ErbB4 и стимулированию путей внутриклеточной сигнальной трансдукции (та же публикация). Субъединицы ErbB2 и ErbB4 рецептора NFRG1 также экспрессируются в дифференцированных кардиомиоцитах (та же публикация). Недавно было показано на мышах, что NRG1 индуцирует пролиферацию дифференцированных одноядерных кардиомиоцитов in vivo путем индуцирования выхода дифференцированных кардиомиоциты из состояния пролиферативного покоя (Bersell, K. et al., Cell 138:257-70 (2009). Недифференцированные стволовые клетки и клетки-прародители не способствуют этой пролиферации (та же публикация). С помощью модели на мышах, в которой надолго перевязывали левую переднюю нисходящую коронарную артерию (LAD) у двухмесячной мыши и через одну неделю вводили ежедневно NRG1 в течение 12 недель, было показано, что введение NRG1 в течение 12 недель приводит к устойчивому улучшению миокардиальной функции, определяемой по фракции изгнания, уменьшенному размера инфарктного рубца, и ослаблению гипертрофии кардиомиоцитов (та же публикация).
После острого инфаркта миокарда, помимо некротической гибели клеток в результате ишемии, постоянная апоптозная гибель клеток и гибернация кардиомиоцитов в совокупности приводит к снижению сердечной функции, которая может в течение времени ухудшаться и, в конечном счете, вызывать обширные нежелательные кардиальные явления. После гибели кардиомиоциты не способны к значительной регенерации для восстановления сердечной функции. С помощью меченых углеродом 14 кардиомиоцитов показано, что регенеративная способность сердечной мышцы составляет менее 1% в год (Bergman O., Science. 2009; 324:98-101).
В некоторых вариантах осуществления, композиция описываемого изобретения дополнительно включает примерно от 0,5% до 5% альбумина. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 0,5%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 0,75%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 1,0%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 1,25%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 1,5%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 1,75%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 2,0%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 2,5%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 2,75%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 3,0%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 3,5%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 4,0%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 4,5%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, минимальное количество альбумина составляет около 5,0%, выраженных в виде мл/100 см3 объема композиции.
В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 5,0%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 4,75%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 4,5%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 4,0%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 4,25%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 4,0%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 3,75%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 3,5%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 3,25%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 3,0%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 2,75%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 2,0%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 1,75%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 1,5%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 1,25%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, максимальное количество альбумина в композициях описываемого изобретения составляет около 1%, выраженных в виде мл/100 см3 объема композиции. В некоторых вариантах осуществления, альбумином является человеческий альбумин. В некоторых вариантах осуществления, альбумином является рекомбинантный человеческий альбумин.
Способы описываемого изобретения
В другом аспекте, описываемое изобретение предлагает способ приготовления фармацевтической композиции, улучшающей перфузию в области инфаркта, включающей хемотаксический продукт гемопоэтических стволовых клеток, для лечения субъекта, если это ему необходимо. Способ включает стадии
(1) взятия препарата крови, включающего обогащенную популяцию высокоактивных CD34+ клеток у субъекта в стерильных условиях с помощью метода сбора хемотаксических клеток;
(2) стерильной очистки высокоактивных CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, от препарата;
(3) стерильного приготовления очищенных высокоактивных CD34+ клеток для формирования хемотаксического продукта гемопоэтических стволовых клеток;
(4) стерильного приготовления хемотаксического продукта гемопоэтических стволовых клеток, содержащих субпопуляция активных CD34 CXCR-4+ клеток, обладающих хемотаксической активностью, для формирования фармацевтической композиции;
(5) оценки стерильности фармацевтической композиции;
(6) выпуска стерильной фармацевтической композиции в качестве разрешенной к применению композиции для инфузии субъекту;
(7) загрузки терапевтически эффективного количества фармацевтической композиции в устройство доставки; и
(8) необязательно, транспортировки устройства доставки, содержащего терапевтически эффективное количество стерильной фармацевтической композиции, включающей хемотаксический продукт гемопоэтических стволовых клеток, в лабораторию катетеризации сердца для инфузии субъекту.
В одном варианте осуществления, стадию (2) начинают осуществлять в пределах примерно от 12 часов до 24 часов после завершения стадии взятия препарата (1). В другом варианте осуществления, стадию выпуска композиции (6) осуществляют только в том случае, если стерильный приготовленный продукт клеток планируют вводить путем инфузии субъекту в пределах примерно от 48 часов до 72 часов после завершения стадии взятия препарата (1). В другом варианте осуществления, стадию (2) начинают осуществлять в пределах примерно от 12 часов до 24 часов после завершения стадии взятия препарата (1), и стадию выпуска композиции (6) осуществляют только в том случае, если стерильный приготовленный продукт клеток планируют вводить путем инфузии субъекту в пределах примерно от 48 часов до 72 часов после завершения стадии взятия препарата (1).
В одном варианте осуществления, стадия (5), то есть, стадия оценки стерильности фармацевтической композиции, дополнительно включает стадии (i) центрифугирования хемотаксического продукта гемопоэтических стволовых клеток, включающих активные CD34 CXCR-4+ клетки для формирования осадка клеток и надосадочной жидкости, при этом осадок клеток включает активные CD34 CXCR-4+ клетки; (ii) стерильного удаления надосадочной жидкости без повреждения осадка клеток; и (iii) проведения анализа на возможное загрязнение надосадочной жидкости микробом, что позволяет определять стерильность осадка клеток без извлечения его клеточного содержания.
В одном варианте осуществления, на стадии (a), способом взятия хемотаксических клеток является мини-метод забора костного мозга, используемый для взятия препарата, включающего обогащенную популяцию высокоактивных CD34+ клеток из костного мозга субъекта в стерильных условиях. Для метода забора костного мозга, стадия (a) способа дополнительно включает стадии: (i) предварительной загрузки шприцов для забора гепарином перед забором костного мозга у субъекта; (ii) отсасывания костного мозга из левого заднего подвздошного гребня и правого заднего подвздошного гребня субъекта с помощью шприцов для забора и мини-метода забора костного мозга с получением забранного костного мозга; и (iii) переливания забранного костного мозга в приемный мешок. В одном варианте осуществления, шприцы для забора на стадии (i) и приемный мешок на стадии (iii) содержат несодержащий консервантов гепаринизированный раствор, включающий 0,9% раствор натрия хлорида. Конечная концентрация гепарина в гепаринизированном физиологическом растворе составляет примерно от 20 единиц на миллилитр до 25 единиц на миллилитр.
В одном варианте осуществления способа, забранный костный мозг, необязательно, переносят в лабораторию для обработки, которая не является лабораторией, где забирали костный мозг. В одном варианте осуществления, способ переноса забранного костного мозга в лабораторию для обработки включает стадии (a) помещения забранного костного мозга в приемный мешок; (b) помещения приемного мешка во второй мешок; (c) помещения второго мешка, содержащего приемный мешок, в контейнер для транспортировки, включающий внутреннее отделение, содержащее замороженный водный лед и, по меньшей мере, один лист воздушно-пузырьковой упаковочной пленки; (d) прикрепления кабельного наконечника регистрирующего устройства температуры к внутреннему отделению контейнера для транспортировки; (e) герметического закрытия крышкой контейнера для транспортировки; и (f) переноса контейнера для транспортировки в лабораторию для обработки.
В другом аспекте, описываемое изобретение предлагает способ лечения или восстановления повреждения области инфаркта у субъекта, подвергаемого реваскуляризации после острого инфаркта миокарда, обусловленный естественным патологическим процессом, где способ включает стадии: (a) введения субъекту парентерально через катетер стерильной фармацевтической композиции, включающей: (i) количество, улучшающее перфузию в области инфаркта, ненабухаемого стерильно выделенного хемотаксического продукта гемопоэтических стволовых клеток в качестве первого терапевтического средства, где количество, улучшающее перфузию в области инфаркта, хемотаксического продукта гемопоэтических стволовых клеток включает обогащенную популяцию, по меньшей мере, 10×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток, содержащих субпопуляцию, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью; (ii) стабилизирующее количество сыворотки, где стабилизирующее количество сыворотки составляет более чем 20% (об./об.), и (iii) необязательно, терапевтически эффективное количество, по меньшей мере, одного совместимого второго терапевтического средства; где, по меньшей мере, 70% клеток в обогащенной популяции выделенных CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью, при прохождении через катетер и при испытании in vitro являются CD34+ клетками, и где обогащенная популяция выделенных CD34+ клеток, содержащая субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4 и которые обладают CXCR-4-опосредованной хемотаксической активностью, при прохождении через катетер и при испытании in vitro (1) сохраняет CXCR-4-опосредованную хемотаксическую активность; (2) является, по меньшей мере, примерно на 70% жизнеспособной; и (3) способна образовывать гемопоэтические колонии in vitro в течение, по меньшей мере, примерно 24 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4; и (b) улучшения перфузии в области инфаркта по сравнению с контрольными случаями, где стадию введения (a) проводит в один или более моментов времени проведения инфузии, и первый момент времени проведения инфузии включает конкретный интервал времени, определяемый первым моментом времени и вторым моментом времени, где первый момент времени наступает после пикового продуцирования воспалительного каскада цитокинов в области инфаркта, и второй момент времени наступает перед образованием миокардиального рубца в области инфаркта.
Согласно одному варианту осуществления, терапевтически эффективное количество хемотаксического продукта гемопоэтических стволовых клеток включает, по меньшей мере, 15×106 выделенных CD34+ гемопоэтических стволовых клеток, содержащих субпопуляцию, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью. Согласно другому варианту осуществления, обогащенная популяция CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью (a) способна образовывать гемопоэтические колонии in vitro; и (b) сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активности в течение, по меньшей мере, 48 часов после взятия обогащенной популяции CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4, в (a). Согласно другому варианту осуществления, обогащенная популяция CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью, (a) способна образовывать гемопоэтические колонии in vitro; и (b) сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активности в течение, по меньшей мере, 72 часов после взятия обогащенной популяции CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4, в (a). Согласно другому варианту осуществления, субпопуляция высокоактивных клеток, экспрессирующая CXCR-4 и обладающая CXCR-4 опосредованной хемотаксической активностью, сохраняет, по меньшей мере, 2% CXCR-4-опосредованной хемотаксической активности в течение, по меньшей мере, 24 часов после взятия у субъекта обогащенной популяции CD34+ клеток, содержащих субпопуляцию высокоактивных клеток, которые экспрессируют CXCR-4, в (a).
Согласно некоторым вариантам осуществления, необязательное второе терапевтическое средство выбирают из группы, состоящей из ингибитора ангиотензин-превращающего фермента, бета-адреноблокатора, диуретика, противоаритмического средства, антиангинального средства, агониста рецептора тирозинкиназы, вазоактивного средства, антикоагулянта, фибринолитического средства, и гиперхолестеринемического средства. Согласно некоторым вариантам осуществления, агонистом рецептора тирозинкиназы является нейрегулин 1. Согласно некоторым вариантам осуществления, повреждением в области инфаркта является прогрессирующее ухудшение функции сердечной мышцы после острого инфаркта миокарда.
Согласно другому варианту осуществления, способ уменьшает, по меньшей мере, одно повреждение в области инфаркта в большой степени, чем компоненты композиции (i) плюс (ii) или только один компонент (iii). Согласно некоторым вариантам осуществления, повреждение в области инфаркта включает потерю кардиомиоцитов в результате апоптоза в области инфаркта. Согласно некоторым вариантам осуществления, повреждение в области инфаркта включает неблагоприятное вентрикулярное ремоделирование после острого инфаркта миокарда. Согласно некоторым вариантам осуществления, повреждение в области инфаркта включает прогрессирующее ухудшение функции сердечной мышцы, возникающее вследствие острого инфаркта миокарда. Согласно некоторым вариантам осуществления, способ увеличивает перфузию, по меньшей мере, в одной периинфарктной зоне ишемической миокардиальной ткани по сравнению с контрольными случаями. Согласно некоторым вариантам осуществления, способ увеличивает перфузию к гибернирующему миокарду, по меньшей мере, в одной периинфарктной зоне миокардиальной ткани по сравнению с контрольными случаями. Согласно некоторым вариантам осуществления, повреждение в области инфаркта включает гипоперфузии в периинфарктной пограничной зоне относительно контрольных случаев. Согласно некоторым вариантам осуществления, повреждение в области инфаркта включает миокардиальную гибернацию в периинфарктной пограничной зоне относительно контрольных случаев. Согласно некоторым вариантам осуществления, способ улучшает микроциркуляторный кровоток в области инфаркта по сравнению с контрольными случаями. Согласно некоторым вариантам осуществления, способ уменьшает размер области инфаркта по сравнению с контрольными случаями. Согласно некоторым вариантам осуществления, способ уменьшает массу инфаркта по сравнению с контрольными случаями.
Согласно одному варианту осуществления описываемого изобретения, субъект является пациентом с инфарктом миокарда, которому в случае, если ему это необходимо, проводят реваскуляризацию. Используемый в этом варианте осуществления термин "подвергаемый реваскуляризации" относится к успешной установке стента. Клинические оценки коронарной недостаточности, например, с помощью нелабораторных методов исследований, катетеризации сердца, количественного определения воспалительных цитокинов, и количественного определения сердечных биомаркеров, могут быть использованы для определения соответствующего времени для введения фармацевтических композиций с помощью способов описываемого изобретения. В некоторых вариантах осуществления, обнаружение пикового продуцирования воспалительного каскада цитокинов позволяет проводить введение препарата в точно определенный промежуток времени, наиболее важный для конкретного субъекта. В некоторых вариантах осуществления, пиковое продуцирование воспалительного каскада цитокинов определяют путем измерения уровней соответствующего цитокина (цитокинов) в плазме и/или моче. В других вариантах осуществления, уровень (уровни) соответствующего цитокина (цитокинов) измеряют иммунохимическим методом, например, с помощью сэндвич-варианта иммуноферментного анализа, фермент-связанных иммуносорбентных методов анализа (ELISA) или мультиплексных наборов микросфер.
Согласно одному варианту осуществления, композицию вводят субъекту в момент времени проведения первой инфузии после пиков продуцирования воспалительного каскада цитокинов. В некоторых вариантах осуществления, композицию вводят пациенту с инфарктом миокарда, подвергнутому реваскуляризации, в момент времени проведения первой инфузии через, примерно, от 5 до 14 дней после инфаркта. Минимальное время, через которое вводят композицию пациенту с инфарктом миокарда, подвергнутому реваскуляризации, в момент времени проведения первой инфузии составляет около 5, 6, 7, 8, 9, 10, 11, 12, 13, или 14 дней. Максимальное время, через которое вводят композицию в момент времени проведения первой инфузии составляет около 14, 12, 11, 10, 9, 8, 7, 6, или 5 дней.
Согласно некоторым вариантам осуществления, минимальное число CD34+ клеток в обогащенной популяции CD34+ клеток, содержащей субпопуляцию высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью, составляет такое число клеток, которое обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Поэтому, описываемое изобретение предполагает, что в некоторых вариантах осуществления, в которых может быть повышена экспрессия CXCR-4 и CXCR-4 опосредованная подвижность, например, путем селектирования и обогащения CXCR-4+ подвижных клеток, для продуцирования воздействия, улучшающего перфузию в области инфаркта, может понадобиться меньшее число CD34+ клеток. Согласно некоторым таким вариантам осуществления, обогащенная популяция, по меньшей мере, 1×105 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Согласно некоторым таким вариантам осуществления, по меньшей мере, 5×105 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Согласно некоторым таким вариантам осуществления, по меньшей мере, 9×105 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Согласно некоторым таким вариантам осуществления, по меньшей мере, 1×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Согласно некоторым таким вариантам осуществления, по меньшей мере, 2×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Согласно некоторым таким вариантам осуществления, по меньшей мере, 3×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Согласно некоторым таким вариантам осуществления, по меньшей мере, 4×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Согласно некоторым таким вариантам осуществления, по меньшей мере, 5×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Согласно некоторым таким вариантам осуществления, по меньшей мере, 6×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Согласно некоторым таким вариантам осуществления, по меньшей мере, 7×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Согласно некоторым таким вариантам осуществления, по меньшей мере, 8×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта. Согласно некоторым таким вариантам осуществления, по меньшей мере, 9×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток обеспечивает достаточное число высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной подвижностью для продуцирования воздействия, улучшающего перфузию в области инфаркта.
Согласно некоторым вариантам осуществления, количество CD34+ клеток, улучшающее перфузию в области инфаркта, содержащих субпопуляцию, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью, включает обогащенную популяцию, по меньшей мере, 10×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток, содержащих субпопуляцию, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью, вводят с помощью инфузии в момент времени проведения второй инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 5 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 6 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 7 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 8 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 9 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 10 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 11 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 12 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 13 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 14 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 15 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 15 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 16 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 17 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 18 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 19 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 20 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 21 день после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 22 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 23 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 24 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 25 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 26 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 27 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 28 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 29 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 30 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 31 день после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 32 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 33 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 34 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 35 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 36 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 37 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 38 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 39 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 40 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 45 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 50 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 55 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения второй инфузии составляет, по меньшей мере, 60 дней после момента времени проведения первой инфузии.
Согласно некоторым вариантам осуществления, количество хемотаксического продукта гемопоэтических стволовых клеток, улучшающего перфузию в области инфаркта, включающего обогащенную популяцию, по меньшей мере, 10×106 выделенных аутогенных CD34+ гемопоэтических стволовых клеток, содержащую субпопуляцию, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью, вводят с помощью инфузии в момент времени проведения третьей инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 30 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 31 день после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 32 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 33 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 34 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 35 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 36 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 37 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 38 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 39 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 40 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 45 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 50 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 55 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 60 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 61 день после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 62 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 63 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 64 дня после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 65 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 66 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 67 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 68 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 69 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 70 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 75 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 75 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 80 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 85 дней после момента времени проведения первой инфузии. Согласно некоторым таким вариантам осуществления, момент времени проведения третьей инфузии составляет, по меньшей мере, 90 дней после момента времени проведения первой инфузии.
В некоторых вариантах осуществления, устройство для доставки, используемое для доставки фармацевтической композиции описываемого изобретения субъекту, если это ему необходимо, включает инфузионный шприц, промывочный шприц, четырехходовой кран, и баллонный катетер. В одном варианте осуществления, устройство для доставки включает (a) инфузионное устройство, соединенное со стерильным четырехходовым краном, содержащее фармацевтическую композицию, включающую хемотаксический продукт гемопоэтических стволовых клеток; (b) промывочное устройство, соединенное со стерильным четырехходовым краном, содержащее промывочный раствор, и (c) катетер, соединенные с устройством для доставки с помощью стерильного четырехходового крана. Согласно одному варианту осуществления, инфузионным устройством является шприц, изготовленный из подходящего материала. Корпус и ручка подходящего четырехходового крана могут быть изготовлены из аналогичного или другого материала. Примеры подходящих четырехходовых кранов включают, без ограничения, кран с поликарбонатным корпусом/поликарбонатной ручкой, кран с полиэтиленовым корпусом/полиэтиленовой ручкой, кран с поликарбонатным корпусом/полиэтиленовой ручкой, или одноразовый кран. В другом варианте осуществления, к крану дополнительно присоединяют устройство для регулирования давления, оказываемого на доставляемый раствор. В некоторых вариантах осуществления, неразборное промывочное устройство или шприц подсоединяют к крану. В одном варианте осуществления, катетером является баллонный катетер. Термин "баллонный катетер" относится к типу "мягкой" тонкой гибкой трубочке, имеющей на конце надувной "баллон", который используют во время процедура катетеризации для расширения узкого отверстия или протока в организме. Сдутый баллонный катетер устанавливают в требуемом месте, надувают для выполнения необходимой процедуры, и снова сдувают, для того чтобы его удалить.
Жизнеспособность и потенциальная эффективность хемотаксического продукта гемопоэтических стволовых клеток описываемого изобретения, включающего активные CD34 CXCR-4+ клетки, зависят от клеток, сохраняющих свою активность при их прохождении через катетер. Катетер, используемый в способах описываемого изобретения, имеет внутренний диаметр, по меньшей мере, 0,36 мм. Любой тип катетера, имеющий внутренний диаметр, по меньшей мере, 0,36 мм, может быть эффективным при доставке фармацевтических композиций описываемого изобретения.
Например, катетер с регулируемым потоком, который замедляет отток крови через сосудистую сеть коронарных артерий, позволяет клеткам успеть пройти через стенку кровеносного сосуда и проникнуть в ткань.
В некоторых вариантах осуществления, катетером является баллонный катетер. Были опробованы, например, без ограничения, следующие баллонные дилатационные катетеры, которые производятся фирмами Cordis, Boston Scientific, Medtronic и Guidant, с внутренним диаметром около 0,36 мм (смотрите таблицу 1).

Кроме того, описаны катетеры, имеющие канал подачи жидкости, совмещенный с баллоном, в результате чего баллон может быть надут напротив стенки сосуда для изолирования места доставки из канала от гемодинамики, противоположной движению баллона, которое может располагаться далеко от баллона. Кроме того, раскрыты баллонные катетеры, имеющие полости, оканчивающиеся в боковых каналах, расположенных близко к баллонному катетеру; эти баллонные катетеры в целом могут быть названы как "балонные/доставляющие" катетеры, хотя конкретным названиям могут соответствовать различные описания катетеров. Смотрите, например, патентный документ U.S. Pat. No. 5415636 to Forman, содержание которого приводится здесь путем ссылки на него.
В некоторых вариантах осуществления, способ лечения или восстановления повреждения в области инфаркта вследствие острого инфаркта миокарда, обусловленного естественным патологическим процессом, включает введение фармацевтической композиции, улучшающей перфузию в области инфаркта, посредством интраваскулярной баллонной катетеризации (то есть, внутри кровеносного сосуда) в инфарктную артерию. В некоторых вариантах осуществления, после ангиопластики, баллонный катетер для доставки лекарственного средства вводят через бедренную артерию в требуемую коронарную артерию, такую как левая передняя нисходящая коронарная артерия. Некоторые медицинские состояния для обеспечения лечения могут требовать применение, как баллонного катетера, так и катетера для доставки жидкости. В некоторых вариантах осуществления, катетер используют для непосредственной инъекции клеток в миокард.
В случае, когда приводится диапазон значений, предполагается, что, если в тексте однозначно не указано иначе, то каждое промежуточное значение, вплоть до одной десятой единицы нижнего предела, между верхним и нижним пределом этого диапазона и любое другое заявленное или промежуточное значение в этом заявленном диапазоне входит в объем изобретения. Верхний и нижний пределы тех более узких диапазонов, которые могут быть независимо включены в более узкие диапазоны, также входят в объем изобретения, за исключением любого специально изъятого предела в заявленном диапазоне. В случае, когда заявленный диапазон включает один или оба предела, диапазоны, исключающие один из двух включенных пределов, также входят в изобретение.
Если не определено иначе, то все используемые здесь технические и научные термины имеют значения, которые обычно таким же образом истолковываются обычным специалистом в области, к которой относится изобретение. Несмотря на то, что любые способы и материалы, аналогичные или эквивалентные описываемым здесь способам и материалам, могут также быть использованы при осуществлении или испытании описываемого изобретения, здесь описываются предпочтительные способы и материалы. Все упоминаемые здесь публикации приводятся здесь путем ссылки на них для раскрытия и описания способов и/или материалов, в связи с которыми цитируются публикации.
Используемые здесь и в прилагаемых пунктах формулы изобретения "неопределенный артикль", "союз и", и "определенный артикль" в форме единственного числа включают упоминаемые объекты и во множественном числе, если в содержание однозначно не указано иначе. Все используемые здесь технические и научные термины имеют одинаковые значения на протяжении всего описания.
Содержание каждой из цитируемых здесь публикаций приводится путем ссылки на нее. Обсуждаемые здесь публикации представляются исключительно только с целью их раскрытия до даты подачи настоящей заявки. Ничего здесь не должно истолковываться в качестве признания того, что в отношении описываемого изобретения можно противопоставлять такую публикацию с более ранним сроком опубликования в качестве прототипа. Кроме того, приводимые даты опубликования могут отличаться от действительных дат опубликования, для которых может потребоваться независимое подтверждение.
ПРИМЕРЫ
Следующие примеры приводятся для того, чтобы обеспечить обычных специалистов в этой области полным раскрытием и описанием осуществления описываемого изобретения, и они не служат в качестве ограничения того, что авторы считают своим изобретением, равно как и то, что ниже приведенные эксперименты не представляют все эксперименты или только проведенные эксперименты. Большое внимание уделялось обеспечению точности используемых числовых значений (например, количеств, температуры, и так далее), но следует учитывать вероятность возникновения некоторых экспериментальных ошибок и отклонений. Если не указано иначе, то части являются частями по массе, молекулярная масса является среднемассовой молекулярной массой, температура приводится в градусах Цельсия, и давление является атмосферным давлением или давлением близким к атмосферному.
Фаза I протокола клинических испытаний
ПРИМЕР 1. Отбор подходящих субъектов
Субъектов/пациентов с симптомами и клиническими данными, вызывающими подозрение по поводу инфаркта миокарда, срочно подвергали диагностике, и они получали клиническое лечение в соответствии с установленными рекомендациями. В случае подтверждения трансмурального (то есть, пронизывающего стенку) инфаркта миокарда, регистрировали момент времени возникновения первых симптомов и момент времени успешной установки стента. Субъекты, подвергнутые реваскуляризации, получали соответствующее медицинское лечение для уменьшения нагрузок на стенку желудочка в соответствии с установленными рекомендациями. Используемый в этом варианте осуществления термин "подвергнутый реваскуляризации" означает успешную установку стента.
Все типы стентов, включая выделяющие лекарственное средство стенты (например, паклитаксел или сиролимус) являются приемлемыми для использования при реваскуляризации инфаркт-связанной артерии ("IRA"). Ранее проведенные исследования использования баллонных катетеров для инфузии клеточных продуктов не выявили ограничений для номинального диаметра сосуда при установке стента. Так как это исследование было посвящено распределению клеточного продукта в потоке крови в инфаркт-связанной артерии (IRA) и попытке ограничить возможность повреждения очень мелких сосудов, для осуществления описываемого изобретения было необходимо, чтобы стенты устанавливали до того, как проводили инфузию хемотаксического продукта гемопоэтических стволовых клеток описываемого изобретения.
Связанные со стентом действия лекарственных средств происходят, преимущественно, в месте контакта стента со стенкой сосуда. Вследствие расширения с помощью баллона, ограничивается ток крови через стент во время инфузии клеток, и, поэтому, не ожидалось значительного отрицательного воздействия, опосредованного лекарственным средством, на CD34+ клетки в хемотаксическом продукте гемопоэтических стволовых клеток. Более того, предшествующие клинические исследования показали, что через 96 часов после установки стента, выделяющего лекарственное средство, уровни в цельной крови либо паклитаксела, либо сиролимуса, находятся ниже пределов обнаружения. Поэтому, предполагали, что уровни лекарственного средства в ткани в местах сердечной мышцы, к которым должны были мигрировать инфузируемые CD34+ клетки, экспрессирующие CXCR-4 и обладающие CXCR-4-опосредованной хемотаксической активностью, должны быть незначительными. Смотрите публикацию Sousa, J. et ah, Circulation 107:2274-79, 2383-89 (2003).
Во время реваскуляризации с помощью стандартных методов проводили оценку сердечной функции субъекта и перфузии. Соответствующие измерения сердечной функции после инфаркта миокарда включают оценку общей фракции изгнания, объемов желудочков, остаточной перфузии, и размера инфаркта.
Термин "фракция изгнания" ("EF") относится к проценту крови, выкачиваемой из желудочка во время сокращения. Более конкретно, это часть конечно-диастолического объема, который выкачивается при каждом толчке; то есть, это ударный объем крови (SV), деленный на конечно-диастолический объем (EDV). Объем крови в желудочке сразу перед сокращением называют конечно-диастолическим объемом, в то время как объем крови, оставшейся в желудочке в конце сокращения, называют конечно-систолическим объемом. Разница между конечно-диастолическим и конечно-систолическим объемами является ударным объемом, объемом крови, выкачиваемым при каждом ударе. У здорового мужчины массой 70 кг (154 фунта), SV составляет приблизительно 70 мл и EDV левого желудочка составляет 120 мл, что дает величину фракции изгнания 70/120, или 0,58 (58%). Величина EF в интервале 55-60% считается нормой. Фракция изгнания правого желудочка ("RVEF") обычно равна в узких пределах фракции изгнания левого желудочка ("LVEF").
Эхокардиография, радиоизотопное сканирование [например, радиоизотопная вентрикулография (MUGA), ядерное сканирование, которое оценивает функцию изгнания желудочков, полости и как сокращается сердце] и левокардиография были легко доступны и позволяли точно измерять фракцию изгнания левого желудочка ("LVEF"). Эхокардиографию использовали для определения конечно-систолического и конечно-диастолического объемов с использованием двухпроекционного метода определения протяженности области.
Другие измерения сердечной функции в послеинфарктный период включали оценку индекса систолического объема кровотока и скорости циркуляторного укорочения волокон (Strauer, et ah, Circulation 106:1913-18 (2002)). Ударный объем крови (SV) является количеством крови, которое левый желудочек выбрасывает за один удар, измеряемым в миллилитрах за удар (мл/удар). SV может быть индексирован с учетом размера тела пациента путем деления SV на площадь поверхности тела (BSA) с получением ударного индекса (SI).
Оценка восстановления миокарда, испытавшего инфаркт, также включала оценку перфузии в периинфарктной области с помощью радиосцинтиграфии с таллием (та же публикация).
Магнитная резонансная томография (MRI) является полезным инструментом для оценки сердечной функции и жизнеспособности (размера инфаркта) в этой ситуации. Смотрите Yin, A, et al, Blood 90:5002-5012 (1997).
На следующий день после успешной установки стента, проводили оценку субъектов на соответствие целям исследования и, когда это было уместно, от них требовали согласия на основе полной информации на участие в исследовании. Перед началом исследования проводили оценку субъектов, проявляющих симптомы в течение не более чем трех (3) дней перед успешной установкой стента, на соответствие целям исследования. От субъектов, которых признавали удовлетворяющими требуемым критериям (смотрите ниже), требовали согласия на основе полной информации на участие в исследовании.
У давших согласие субъектов снимали не ранее чем через 96 часов после установки стента исходную эхокардиограмму. Субъекты соответствовали критериям отбора для участия в исследовании, если у них (i) величина LVEF составляла меньше чем или равнялась 50% при эхокардиографии и (ii) наблюдалась сегментарное нарушение стенки желудочка в инфаркт-связанной артерии (IRA).
У отобранных субъектов сразу же оценивали исходную сердечную функцию и перфузию. В частности, исходная сердечная функция включала: трансторакальную эхокардиографию в состоянии покоя и при низкой дозе добутамина для оценки сердечной функции, включающей фракцию изгнания, конечно-систолический и диастолический объемы, и индекс в баллах движения стенок и жизнеспособность.
Эхокардиография. Миокардиальную контрастную эхокардиографию использовали для скринингового исследования через четыре дня после стентирование для выявления пациентов с дисфункцией левого желудочка (эхокардиографическая фракция изгнания <50%).
Кардиальная перфузия. Перфузию оценивали радионуклидным методом сканирование с использованием меченого технецием (Tc-99m) метоксиизобутилизонитрила (Sestamibi) в состоянии покоя и после внутривенного введения аденозина на исходном уровне и через 6 месяцев. Размер дефекта перфузии оценивали в состоянии покоя в виде суммарной оценки в баллах тяжести состояния (RTSS) с помощью однофотонной эмиссионной компьютерной томографии (SPECT) в состоянии покоя. Для количественного обсчета томограммы использовали программу из кардиологического пакета Emory Cardiac Toolbox; для оценки использовали 17-сегментную модель. Исследования перфузии оценивали при помощи программы Core Review Lab с интерпретатором, работающим вслепую по отношению к исследуемой группе пациентов. Улучшения перфузии выражали в полуколичественных оценках (да/нет). Сравнивали процент пациентов, у которых наблюдалось улучшение перфузии, между группами пациентов, которым вводили различные дозы лекарственного средства.
Магнитная резонансная томография (MRI). Всех участвующих в исследовании субъектов подвергали магнитной резонансной томографии (MRI) сердца, с повышением контрастности с помощью гадолиния, для оценки конечно-систолического и диастолического объемов левого желудочка (LVESV и LVEDV), фракции изгнания левого желудочка (LVEF), и размера инфаркта на исходном уровне, через 3 месяца, и через 6 месяцев. Субъекты получали во время сканирования гадолинийсодержащее контрастное вещество. При сканировании с помощью магнитной резонансной томографии использовали методику задержки дыхания. Для получения общей и локальной функции левого желудочка, устойчивое прецессионное изображение выводилось в виде гадолиниевого изображения. Конечно-систолический и диастолический объемы левого желудочка, LVEF, конечно-диастолический размер левого желудочка, толщину стенки в систоле и диастоле пораженной инфарктом области, и размер инфаркта регистрировали с использованием AHA/AVV 17-сегментной модели с регистрируемой степенью трансмуральности инфаркта <25%, 26%-50%, 51%-75% и >76%. Магнитную резонансную томографию оценивали при помощи программы Core Review Lab с интерпретатором, работающим вслепую по отношению к исследуемой группе пациентов.
Субъекты, отобранные для этого исследования, должны были удовлетворять всем следующим клиническим критериям ("критериям включения"):
Возраст: 18-75 лет;
Резкое повышение ST сегмента при инфаркте миокарда, удовлетворяющее ACC/AHA критериям, с симптомами боли в груди в течение 3 дней госпитализации. Эти критерии включают (повышение ST>1 мм в отведениях электрокардиограммы от конечностей или 2 мм в двух или более грудных отведениях и повышенные уровни тропонина, креатинкиназы MB (CPK MB) или обоих), сердечную недостаточность класса (регистрируемую) I, II или III согласно Нью-Йоркской кардиологической ассоциации (NYHA);
Подходит для чрескожной коронарной ангиопластики (PCI);
Подходит для магнитной резонансной томографии;
Подходит для однопротонной эмиссионной компьютерной томографии (SPECT);
Вывод на основе эхокардиографического исследования о возможности адекватно оценивать параметры сердца после анализа входной эхокардиографии;
Исследование входной эхокардиограммы [от 96 до 144 часов {то есть, примерно от 4 дней до 6 дней} после установки стента], фракция изгнания левого желудочка (LVEF) меньше чем или равна 50% при эхокардиографии, и сегментарное нарушение стенки желудочка при кровообращение в инфаркт-связанной артерии, выявленное с помощью эхокардиографии, после реперфузии;
Субъект должен был предоставить письменное согласие, основанное на полученной информации, и должен был изъявить желание принимать участие во всех необходимых проводимых после исследования обследованиях;
Субъекты должны были иметь содержание гемоглобина (Hgb)>10 грамм/децилитр, число лейкоцитов (WBC)>3500 клеток/мм3, число тромбоцитов >100000 клеток/мм3 и международное нормализованное отношение (МНО, тест на свертываемость крови)<2,0 за день до сбора костного мозга;
Субъекты должны были иметь креатинин сыворотки крови <2,5, общий билирубин <2,0 в пределах 7 дней сбора костного мозга;
Инфаркт-связанная артерия и очаг поражения должны были быть четко идентифицируемыми в случае, когда заболевание присутствовало в более чем одном сосуде;
Успешная реперфузия и внутрикоронарная установка стента с тромболизисом при инфаркте миокарда (TIMI) 2 или 3 потока и стенозом инфаркт-связанной артерии <20% после реваскуляризации;
Субъекты должны были считать для себя приемлемым получение седативных и анестезирующих препаратов, сбор в небольшом количестве костного мозга, и вторую катетеризацию для инфузии хемотаксического продукта гемопоэтических стволовых клеток;
Тип используемого стента и дата и время установки должны быть зафиксированы;
Стенты с выделением лекарственного средства ограничивались типами стентов с паклитакселом или с сиролимусом;
Включенные в исследования субъекты должны были иметь ожидаемую выживаемость, по меньшей мере, один год, и не должны были иметь множественных заболеваний сосудов после реваскуляризация, или не ожидалось, что им потребуется хирургическое вмешательство в течение 6 месяцев после входного исследования.
Субъекты, которые удовлетворяли любому одному из следующих критериев, не получали право на участие в исследовании и их исключали из исследования ("критерии исключения"):
Субъекты, которые не являлись кандидатами на проведение чрескожной коронарной ангиопластики, получение седативных и анестезирующих препаратов, проведения магнитной резонансной томографии (MRI), однопротонной эмиссионной компьютерной томографии (SPECT) или сбора миниколичества костного мозга;
Случаи устойчивой боли в груди, не снимаемой с помощью нитратов, возникающие за 4 или более дней перед реваскуляризацией;
Субъекты, которым не удалось провести реперфузию инфаркт-связанной коронарной артерии или успешно установить стент;
Вывод на основе эхокардиографического исследования после анализа входной эхокардиографии о том, что исследование неадекватно оценивает параметры сердца;
Субъекты, впадающие в кардиогенный шок (систолическое давление <80 при воздействии факторов, повышающих кровяное давление, или при внутриаортальном ретроградном кровотоке);
Субъекты с боковым ответвлением очага поражения >2 мм и с сужением при стенозе диаметра просвета >50% после реваскуляризации;
Субъекты, которым нельзя принимать аспирин, клопидогрель или тиклопидин;
Субъекты, принимающие варфарин, должны были иметь МНО меньшее, чем или равное 2 [термин МНО относится к международному нормализованному отношению, которое является системой, установленной Всемирной организацией здравоохранения (ВОЗ) и Международным комитетом по тромбозу и гемостазу, для регистрации результатов анализов по коагуляции (свертываемости) крови];
Субъекты с тяжелым аортальным стенозом;
Субъекты с тяжелыми иммунодефицитными состояниями (например, ВИЧ);
Субъекты с циррозом, требующим активного медицинского лечения;
Субъекты со злокачественным новообразованием, требующим активного лечения (за исключением базальноклеточного рака кожи);
Субъекты с документально подтвержденным активным алкоголизмом и/или другой наркотической зависимостью;
Женщины в детородном возрасте, если только тест на беременность не был отрицательным в течение 7 дней собирания миниколичества костного мозга;
Субъекты с фракциями изгнания большими, чем 50% при исследовании входной эхокардиограммы (от 96 до 144 часов после установки стента);
Субъекты, которым проводят плановую антиагрегантную терапию после процедуры определения МНО в течение менее чем трех месяцев;
Субъекты с множественным заболеванием сосудов после реваскуляризации, требующие последующего планируемого хирургического вмешательства в течение следующих 6 месяцев;
Субъекты, участвующие в продолжающемся на данный момент клиническом испытании;
Субъекты с активной бактериальной инфекцией, требующие применения системных антибиотиков.
Исходные оценки сердечной функции и кардиальной перфузии получали за один день до планируемого сбора миниколичества костного мозга и инфузии хемотаксического продукта гемопоэтических стволовых клеток (смотрите ниже). Сбор миниколичества костного мозга ("MMH") осуществляли на следующий день после исходной оценки сердечной функции и кардиальной перфузии.
ПРИМЕР 2. Катетеризация сердца
Стерильная подготовка и обкладывание салфетками операционного поля
Каждого субъекта приводили в лабораторию катетеризации сердца, после того как исследователь получал от него согласие на основе полной информации. В лаборатории катетеризации сердца субъекта подвергали стерильной подготовке и обкладыванию салфетками операционного поля.
Катетеризация сердца
Получали сосудистый доступ путем стандартного метода с использованием правой или левой паховой области. Катетер помещали в бедренную артерию или правую или левую плечевую артерию. Проводили коронарное артериографическое исследование путем получения стандартных видов как правой, так и левой коронарных артерий. Получали объемные виды для идентификации ранее стентированной инфаркт-связанной артерии. Все субъекты получали стандартные лекарственные средства во время процедуры катетеризации в соответствии с установившейся практикой.
ПРИМЕР 3: Способ взятия хемотаксического продукта гемопоэтических стволовых клеток, который может затем быть обогащен CD34+ клетками
Несмотря на то, что предполагается, что любой способ взятия хемотаксического продукта гемопоэтических стволовых клеток, включающих высокоактивные CD34+ клетки, входит в объем описываемого изобретения, тем не менее, следующий пример иллюстрирует только один такой способ, называемый здесь методом сбора миниколичества костного мозга.
Приготовление шприцов для сбора
Перед отбором костного мозга, готовили в стерильных условиях сорок шприцов объемом 10 см3,загруженных примерно 2 мл безконсервантного гепаринизированного физиологического раствора (примерно от 100 единиц/мл до 125 единиц/мл, APP Cat. No. 42592B или эквивалента). Гепарин вводили через стерильный канал в каждый из двух мешков, содержащих 100 мл стерильного 0,9% физиологического раствора ("Normal Saline", Hospira Cat. No. 7983-09 или эквивалент), затем удаляли от 10 см3 до 12,5 см3 физиологического раствора из каждого мешка, получая в результате конечную концентрацию гепарина примерно от 100 единиц/мл (Е/мл) до 125 единиц/мл (Е/мл). Загружали 2 мл безконсервантного гепаринизированного раствора (примерно от 100 Е/мл до 125 Е/мл) в стерильных условиях в каждый из сорока шприцов объемом 10 см3, на которые затем надевали колпачки и помещали в стерильный мешок для транспортировки на место сбора спинного мозга.
Субъектов готовили для сбора костного мозга после того, как от них было получено письменное согласие на основе полной информации, подробно описанное в примере 1. Введение седативных и анестезирующих препаратов осуществляли с помощью стандартных установленных методик и рекомендаций. Сбор костного мозга проводили в стерильных условиях. Используемый здесь термин "стерильные условия" включает тщательное мытье рук и ношение стерильной маски и перчаток участвующими в сборе костного мозга и помощником.
Процедура сбора костного мозга, которая может быть осуществлена вне операционной, была следующей: после стерильной предварительной подготовки и обкладывания салфетками, каждый подвздошный гребень анестезировали с помощью 1% раствора лидокоина, используя минимум 10 мл на каждый гребень. Областью анестезии являлась площадь круга с диаметром не менее 10 см. Иглу для сбора вводили до тех пор, пока не прокалывали подвздошный гребень. Удаляли колпачок и тонкий зонд и собирали 2 мл костного мозга в шприц для сбора объемом 10 мл, содержащий 2 мл раствора гепарина. Затем шприц удаляли и помещали в стерильную зону. После повторного введения тонкого зонда, иглу для сбора слегка продвигали вперед и затем поворачивали на 90°. Тонкий зонд затем удаляли, и дополнительные 2 мл костного мозга засасывали в шприц для сбора, возвращенный из стерильной зоны. Эту методику повторяли еще два раза до тех пор, пока шприц для сбора не содержал 8 мл костного мозга в суммарных 10 мл гепаринизированного костного мозга с конечной концентрацией гепарина примерно от 20 Е/мл до примерно 25 Е/мл. И наконец, заполненный шприц для сбора передавали помощнику и встряхивали и переливали костный мозг в стерильный мешок для сбора, описанный ниже. Врач, проводящий сбор костного мозга, затем брал другую иглу для сбора, которую предварительно промывали раствором гепарина, и повторяли этот процесс.
Заполненный шприц для сбора опорожняли в стерильный мешок для сбора следующим образом. Помощнику передавали заполненный шприц, и он опорожнял его в мешок для сбора объемом 500 мл через стерильный адаптер, присоединенный к мешку. Затем в шприце для промывки раствором гепарина промывали иглу для сбора и возвращали шприц в стерильную зону.
Процесс сбора повторяли на одном подвздошном гребне до тех пор, пока не было собрано и опорожнено в мешок для сбора около 19 шприцов. Аналогичный процесс повторяли на другом подвздошном гребне до тех пор, пока не были заполнены еще 19 шприцов. Суммарно тридцать восемь аспираций по 8 мл из обоих подвздошных гребней (в идеальном варианте по 19 аспираций из каждого подвздошного гребня) давали в результате 302 мл костного мозга, собранного в конечном объеме 380 мл с концентрацией гепарина примерно от 20 Е/мл до 25 Е/мл.
Мешок для сбора герметизировали путем перевязывания соединительной трубки три раза и затем зажимали ее фиксатором вдалеке от мест перевязывания. На мешок прикрепляли соответствующую этикетку "Сбор человеческого костного мозга" и результаты процедуры сбора, включающие конечный собранный объем, и любое относящееся к проведению методики осложнение регистрировали в индивидуальной регистрационной карте для балльной оценки риска, разработанной в клинике Майо (MCRS). Заполненную этикетку прикрепляли к мешку с костным мозгом. Затем мешок помешали в стерильный переносной контейнер для транспортировки в лабораторию для обработки.
ПРИМЕР 4. Приготовление продукта костного мозга для транспортировки
В одном варианте осуществления, собранный костный мозг транспортируется в лаборатории для обработки следующим образом. В процессе подготовки клинического места для транспортировки костного мозга, в лабораторию для обработки направляют 24-часовое уведомление. Лаборатория для обработки в кратчайшие сроки заказывает транспорт для доставки в этот же день костного мозга в лабораторию обработки. Сразу после того как собран костный мозг, продукт костного мозга помещают в предоставляемый контейнер для транспортировки. Контейнер для транспортировки содержит в нижней части два небольших блока замороженного водного льда и лист воздушно-пузырьковой пленки поверх водного льда. Продукт костного мозга помещают во второй мешок, и второй мешок помещают поверх воздушно-пузырьковой пленки. Наконечник кабеля устройства, контролирующего температуру (сенсор, используемый для контроля внутренней температуры) закрепляется внутри контейнера. Затем, перед тем как контейнер для транспортировки герметизируют, поверх продукта помещают еще один слой воздушно-пузырьковой пленки.
ПРИМЕР 5: Селектирование CD34+ клеток из продукта собранного костного мозга
Из продукта собранного костного мозга выделяли CD34+ клетки. В одном варианте осуществления, CD34+ клетки выделяли с помощью анти-CD34 моноклональных тел (Mab), овечьих анти-мышиных IgG Dynabeads® M-450, и PR34+(TM) компонентов средства для выделения стволовых клеток системы магнитного селектирования клеток Isolex 300i (Baxter Healthcare Corp. Cat. No. 4R9734), описанных в патентных документах U.S. Pat. Nos. 5536475, 5035994, 5130144, 4965204, 5968753, 6017719, 6251295, 5980887, 6676937, U.S. Published Application No. 2003/0232050, и в инструкция по применению Isolex 300i, где содержание каждого документа приводится здесь путем ссылки на него. Эту действующую систему применяли для выделения CD34+ клеток из костного мозга согласно описываемому изобретению.
После доставки в лабораторию для обработки, немедленно осматривали собранный продукт костного мозга (в мешке для сбора), и проверяли мешок на возможную протечку. Собранный продукт должен быть свободнотекучим без явных сгустков и не должен быть гемолизированным. Собранный продукт не использовали, если каким бы то ни было образом была нарушена целостность мешка.
Продукт костного мозга подвергали обработке через период времени примерно от 12 часов до 24 часов после осмотра. Получали упаковочный контейнер для транспортировки объемом 300 мл или 400 мл, и устройство для транспортировки плазмы присоединяли к отверстию для отбора проб из контейнера. Продукт костного мозга переносили из мешка для сбора в упаковочный контейнер для транспортировки. Объединенный собранный продукт костного мозга тщательно перемешивали путем перевертывания контейнера двадцать (20) раз.
Затем брали образцы объединенного собранного продукта костного мозга на анализ. Согласно одному варианту осуществления, отбирали суммарный объем продукта 2,0 мл и разделяли его на аликвоты следующим образом: 0,3 мл использовали для проведения дважды полного анализа крови (CBC) с помощью гематологического анализатора; 0,2 мл переносили в 75×100 мм стеклянную пробирку для обнаружения грамположительных и грамотрицательных бактерий с помощью окрашивания по Грамму (Набор для окрашивания по Грамму (Gram Stain Kit, VWR, Cat. No. BB231401)); для контроля стерильности, 0,6 мл переносили в колбу с триптическим соевым бульоном (TSB) (VWR, Cat. No. 29446-184) для исследования роста аэробных бактерий, 0,6 мл переносили в колбу с жидкой тиогликолевой средой (FTM) (VWR Cat. # 29446-138) для исследования роста анаэробных бактерий, и 0,3 мл использовали в проточном анализе числа CD34+ клеток и жизнеспособности клеток.
Собранный костный мозг взвешивали на электронных весах, и регистрировали соответствующую тарную массу мешка для сбора. Взаимосвязь объема продукта костного мозга с массой продукта может быть выражена как
Объем (мл)=[Масса (грамм) продукта - Тарная масса мешка (грамм)]÷1,06 (грамм/мл) (Формула 1)
Суммарное число ядросодержащих клеток (TNC) в продукте костного мозга вычисляли с использованием уровня лейкоцитов в крови (WBC), полученного из полного анализа крови (CBC), по следующему уравнению:
TNC=WBC/мкл × 1000 × Объем продукта (мл) (Формула 2)
Число CD34+ клеток в продукте костного мозга рассчитывали по следующему уравнению:
Суммарное количество CD34+ клеток в продукте костного мозга = Число CD34+ клеток/мкл × 1000 × Объем продукта (мл) (Формула 3)
Объем эритроцитов (RBC) собранного продукта костного мозга рассчитывали из следующего уравнения:
Объем RBC (мл) = Объем продукта (мл) × Гематокрит (%)/100 (Формула 4).
После исходного расчета объема RBC, продукт костного мозга помещают в упаковку и центрифугируют при 100 g в течение 20 минут при 20°C при положении регулятора тормоза в положение "выключено". После центрифугирования, контейнер с костным мозгом осторожно вынимают из центрифуги и подвешивают внутри бокса биологической безопасности класса 100 с пробоотборными отверстиями, обращенными вниз. Устройство для транспортировки плазмы осторожно помещают посередине пробоотборного отверстия мешка, и фракцию эритроцитов набирают в шприц. Эту методику повторяют с помощью дополнительных свежих шприцов до тех пор, пока не удаляют оставшиеся эритроциты из миниколичества костного мозга (MMH). MMH приготавливают промывкой, которую начинают с помощью центрифугирования при 1000 g в течение десяти (10) минут при 20°C при положении регулятора тормоза в положение "выключено" с последующим отжимом плазмы, все препараты для промывки в промывном буферном растворе на основе PBS [1% HSA и 0,41% цитрата натрия (w/v) в PBS (несодержащем Ca++ и Mg++)] были приготовлены заранее. После добавления промывного буфера, клетки опять подвергали центрифугированию при 1000 g в течение десяти (10) минут при 20°C при положении регулятора тормоза в положение "выключено". После этого (заключительного) центрифугирования, клетки отжимают с помощью экспрессора плазмы, надосадочную жидкость удаляют, и переносят 150 мл промывочного раствора PBS в мешок с продуктом с помощью шприца объемом 60-мл. Уплотненные клетки ресуспендируют путем разминания мешка руками. После этой процедуры промывки, вычисляют извлечение отмытых эритроцитов RBC и ядросодержащих клеток (NC) следующим образом. Суммарное число ядросодержащих клеток (TNC) и отмытых эритроцитов (RBC) в продукте костного мозга определяли из формулы:
Суммарное число ядросодержащих клеток (TNC) и отмытых эритроцитов (RBC) в продукте = WBC/мкл продукта отмытых эритроцитов RBC × 1000 × Объем отмытых эритроцитов RBC в миниколичестве костного мозга MMH (мл) (Формула 5)
Извлечение суммарного числа ядросодержащих клеток TNC продукта отмытых эритроцитов RBC, которое должно составлять, по меньшей мере, 80% от исходного анализа продукта, вычисляли по уравнению:
Извлечение суммарного числа ядросодержащих клеток TNC = Суммарное число ядросодержащих клеток TNC продукта с отмытыми эритроцитами RBC ÷ Суммарное число ядросодержащих клеток TNC необработанного продукта ×100% (Формула 6)
Суммарный объем эритроцитов RBC вычисляли, как описано выше; объем эритроцитов RBC в продукте с отмытыми эритроцитами RBC должен составлять ≤20 мл.
В соответствии с одним вариантом осуществления описываемого изобретения, использовали систему Isolex 300i для обработки продукта с отмытыми эритроцитами RBC или продукта костного мозга, в котором объем эритроцитов RBC составлял <20 мл, в соответствии со следующими стадиями обработки:
(i) Костный мозг промывали в автоматическом режиме для удаления тромбоцитов;
(ii) CD34 положительные (CD34) клетки специфически метили для селектирования путем инкубирования с моноклональными антителами (Mab) CD34 системы Isolex 300i;
(iii) Несвязанный реагент удаляли путем промывки суспензии клеток буферным раствором;
(iv) Сенсибилизированные CD34+ клетки (то есть, CD34+ клетки, меченые с помощью CD34 Mab) захватывали с помощью овечьих анти-мышиных IgG Dynabeads M-450;
(v) Для разделения меченных магнитом Dynabeads, захвативших CD34+ клетки, от нежелательных клеток использовали колонку для разделения, из которой нежелательные клетки вымывали и собирали в мешке для нежелательной фракции; и
(vi) С помощью средства для высвобождения PR34+ стволовых клеток вымывали CD34+ клетки из колонны, и CD34+ клетки собирали в мешке для готового продукта. В системе проводились несколько стадий промывки с удалением большей части жидкости в мешок для отработанного буфера.
Для определения числа лейкоцитов WBC и выходов CD34+ клеток, выделенных с помощью системы Isolex®, анализировали CD34+ фракцию следующим образом. Определяли объем положительной фракции CD34 путем смешения клеток в мешке готового продукта; мешок аккуратно разминали руками для обеспечения однородного распределения клеток. Устройство для транспортировки вставляли в пробоотборное отверстие мешка с готовым продуктом и подсоединяли шприц объемом 60 мл. Для измерения суммарного объема отбирали суспензию клеток в шприц (максимально сразу 50 мл).
Для проведения контроля качества, использовали шприцы объемом 3 мл или 5 мл для отбора образца объемом 2,0 мл из мешка готового продукта с помощью устройства для транспортировки. Отбирали такие же объемы аликвот образцов и проводили такие же виды анализов, как уже описанные выше, то есть, полный анализ крови: 0,3 мл; окрашивание по Грамму: 0,3 мл; число CD34+ клеток и жизнеспособность клеток: 0,2 мл.
Суммарное число ядросодержащих клеток TNC положительной фракции CD34 вычисляли из уравнения:
Суммарное число ядросодержащих клеток TNC положительной фракции = Число лейкоцитов WBC/мкл положительной фракции × 1000 × Объем положительной фракции (Формула 7)
Извлечение суммарного числа ядросодержащих клеток TNC положительной фракции, которое должно быть меньше чем 5% от числа в исходном продукте, рассчитывали по следующему уравнению:
Извлечение суммарного числа ядросодержащих клеток TNC = Суммарное число ядросодержащих клеток TNC положительной фракции ÷ Суммарное число ядросодержащих клеток TNC необработанного продукта ×100% (Формула 8)
Суммарное число жизнеспособных CD34+ клеток в положительной фракции определяли из следующего уравнения:
Суммарное число CD34+ клеток в положительной фракции = Число CD34+ клеток/мкл конечного продукта × 1000 × Объем конечного продукта (мл) (Формула 9)
Извлечение CD34+ клеток положительной фракции вычисляли из следующего уравнения:
Извлечение CD34+ клеток = Суммарное число CD34+ клеток в положительной фракции ÷ Суммарное число CD34+ клеток необработанного продукта ×100% (Формула 10).
ПРИМЕР 6. Приготовление селектированных CD34+ клеток для трансфузии
Отбирали образцы хемотаксического продукта гемопоэтических стволовых клеток для анализа лейкоцитов WBC, для проточной цитометрии (для определения числа CD34+ клеток и жизнеспособности), окрашивания по Грамму, и контроля стерильности.
CD34+ клетки охарактеризовывали с помощью проточного цитометрического анализа, различающего яркую флуоресценцию CD34bright и тусклую флуоресценцию CD45dim, в результате введения метки с помощью анти-CD34 и анти-CD45 антител (Beckman Coulter, PN IM3630). Жизнеспособность CD34+ клеток и CD45+ клеток определяли путем исключения погибающих клеток, которые поглощают внедряющийся в ДНК краситель 7-аминоактиномицин D (7AAD). Смотрите публикации Brocklebank AM, Sparrow RL. Cytometry. 2001; 46:254-261 (2001); Barnett D, et al. Br. J Haematol. 106:1059-1062 (1999); Sutherland, et al., J Hematotherapy 5:213-226 (1996), и патентные документы US Patent Nos. 4520110; 4859582; 5055556; European Patent No. 76.695; Canadian Patent No. 1179942 (PE, APC); US Patent No. 4876190 (PerCP); US Patent Nos. 5268486; 5486616; 5569587; 5569766; 5627027 (Cy); US Patent Nos. 4714680; 4965204; 5035994 (CD34); US Patent No. 5776709 (Lyse/no-wash method); US Patent Nos. 5723218 и 5187288 (TruCOUNT Tubes), содержание которых приводится здесь путем ссылки на них.
Для проведения анализа количества и жизнеспособности CD34+ клеток может быть использован любой проточный цитометр или эквивалентный прибор. В одном варианте осуществления, в лаборатории обработки использовали проточный цитометр BD FACSCalibur(TM), и программное обеспечение BD FACSComp(TM) использовали для регулировки прибора и мониторинга. Заранее устанавливали эталон и панель меток для маркировки для сбора данных и анализа. Перед использованием, температуру реагентов, а именно CD45FITC/CD34PE, флуоресцирующих микросфер для подсчета стволовых клеток, лизирующего концентрированного раствора хлорида аммония, и красителя для определения жизнеспособности клеток 7AAD, доводили до температуры окружающей среды. Использовали контроль CD34+ клеток в качестве положительного контроля для подтверждения того, что прибор был настроен для анализа CD34+ клеток, и сравнивали результаты с заранее определенным производителем прибора процентным интервалом для CD34.
Необработанный продукт костного мозга и обработанный в системе Isolex® хемотаксический продукт гемопоэтических стволовых клеток могут быть проанализированы при помощи многих различных методик. В одном варианте осуществления, например, сразу же после получения образца, если количество лейкоцитов WBC в образце составляет более чем 2×107 клеток на мл, образец разбавляют с помощью проточной жидкости Sheath fluid для достижения числа клеток около 2×107 лейкоцитов на мл. Помещают аликвоту 100 мкл разбавленного продукта в две пробирки размером 15×100 мм. С помощью микропипетки добавляют в каждую пробирку 20 мкл CD45FITC/CD34 PE и красителя для определения жизнеспособности клеток 7AAD, и образцы аккуратно встряхивают. Пробирки накрывают алюминиевой фольгой и оставляют при температуре окружающей среды в течение от 15 до 20 минут. Эритроциты лизируют путем добавления 1,5 мл 1 × лизирующего раствора в каждую пробирку, аккуратно встряхивая. Пробирки инкубируют в течение десяти минут при температуре окружающей среды, защищая от действия света. Образцы хранят при температуре примерно от 2°C до 8°C (то есть, на ледяной бане), защищенными от света, до тех пор, пока не начинают регистрацию данных. Регистрация данных должна быть осуществлена в течение одного часа после добавления лизирующего буфера. Перед регистрацией данных, ресуспендируют флуоресцирующие микросферы для подсчета стволовых клеток путем вращение с донышка на крышку (10 раз). В каждую пробирку добавляют 100 мкл флуоресцирующих микросфер и аккуратно встряхивают так, чтобы не образовывались пузырьки воздуха. Абсолютное число CD34+ клеток в продукте рассчитывают из следующего уравнения:
Число жизнеспособных CD34+ клеток на мкл продукта = LCD34×FAC (Формула 11)
где LCD34 является усредненным числом случаев живые CD34+/все CD 45+; "FAC" является испытываемой концентраций флуоресцирующих микросфер; и F является усредненным числом посчитанных синглетов флуоресцирующих микросфер.
Вычисляли объем CD34+ положительной фракции для получения числа CD34+ клеток, необходимых для требуемого дозирования. Требуемый объем положительной фракции (мл) определяли как:
Необходимая доза CD34+ клеток ÷(Суммарное число CD34+ клеток на мкл в положительной фракции × 1000). (Формула 12)
Соответствующее число клеток распределяли в конической пробирке объемом 50 мл и центрифугировали при 500×g в течение 10 минут. Надосадочную жидкость отбирали с помощью серологической пипетки объемом 30 мл и удаляли в качестве отхода, при этом следя за тем, чтобы не диспергировать осадки клеток в нижней части пробирок во время этого процесса. Добавляли инфузионный раствор (20 мл) в пробирку с положительной фракцией CD34+ клеток, и клетки диспергировали с использованием серологической пипетки объемом 10 мл путем повторного добавления раствора из пипетки. Ресуспендированные клетки центрифугировали в течение 10 минут при 500 г. Использовали серологическую пипетку объемом 30 мл (без нарушения осадка клеток) для переноса надосадочной жидкости/инфузионного раствора в коническую пробирку объемом 50 мл с прикрепленной наклейкой "Надосадочная жидкость положительной фракции". Пробирку, содержащую надосадочную жидкость, встряхивали для гомогенизации раствора. Использовали серологическую пипетку объемом 10 мл для переноса 10 мл гомогенизированной надосадочной жидкости назад в пробирку с положительной фракцией CD34+ клеток. Оставшиеся 10 мл суспензии в пробирке с надосадочной жидкостью использовали для испытания на стерильность (5 мл каждого в колбу с TSB (триптическим соевым бульоном) и в колбу с FTM (жидкой тиогликолевой средой)). Клетки в положительной фракции CD34+ клеток ресуспендировали несколько раз путем медленного отбора и аспирации с помощью иглы с тупым концом, прикрепленной к шприцу объемом 10 мил (инфузионный шприц). Суспензию клеток отбирали в шприц, удаляли все пузырьки воздуха, и удаляли иглу с тупым концом. Инфузионный шприц подсоединяли к отверстию для ввода пробы 4-ходового крана.
Хемотаксический продукт гемопоэтических стволовых клеток описываемого изобретения разрешали применять для инфузии только в том случае, если он удовлетворял следующим критериям:
Чистота CD34+ клеток составляла, по меньшей мере, около 70%, 75%, 80%, 85%, 90% или 95%;
Отрицательный результат при окрашивании по Грамму для селектированной положительной фракции;
Уровни эндотоксинов: менее чем 0,5 единиц эндотоксина/мл;
Выход жизнеспособных CD34+ клеток "хемотаксического продукта гемопоэтических стволовых клеток" удовлетворял требуемому дозированию в соответствии с лечением, проводимом на группе пациентов;
CD34+ клетки были жизнеспособными, по меньшей мере, примерно на 70%, 75%, 80%, 85%, 90% и 95%, при определении с помощью красителя 7-AAD;
Результат испытания на стерильность "надосадочной жидкости положительной фракции" в соответствии с Фармакопеей США (USP): отрицательный (через 14 дней); и
Селектирование CD34+ клеток костного мозга начинали примерно от 12 часов до 24 часов после завершения сбора костного мозга.
Оценку стерильности продукта стволовых клеток, включающую окрашивание по методу Грамма и обнаружение эндотоксина, проводили перед тем, как разрешить применение продукта для инфузии. Проводили испытание стерильности культуры в соответствии с фармакопеей США (бактериальной и грибковой), и результаты сообщали руководителю исследования. В случае положительного результата испытания на стерильность в соответствии с фармакопеей США, немедленно извещают об этом субъекта и дежурного лечащего врача, обеспечив при этом, в случае, если это возможно, выяснение природы и чувствительности микроорганизма, и документация о соответствующей противомикробной обработке и результатах обработки регистрируется проводящей исследование лабораторией и организатором исследования.
После удовлетворения всех этих требований, разрешающих применение продукта, получали хемотаксический продукт гемопоэтических стволовых клеток для инфузии и упаковывали его для транспортировки в лабораторию катетеризации. Образец также посылали на испытание in vitro. Продукт передавали только в том случае, если селектирование CD34+ клеток было начато в период времени через примерно от 12 часов до 24 часов после завершения сбора костного мозга и если только продукт планировали инфузировать в период времени через примерно от 48 часов до 72 часов после завершения сбора костного мозга.
ПРИМЕР 7. Приготовление хемотаксического продукта гемопоэтических стволовых клеток, включающего CD34+ клетки
Хемотаксический продукт гемопоэтических стволовых клеток готовили в 10 мл физиологического раствора (0,9% Хлорид натрия для инъекции, USP, Hospira, Cat# 7983-09), дополненного 1% HSA (альбумин человека USP, Alpha, Cat. # 521303) ("инфузионный раствор") и, по меньшей мере, 20% аутогенной сывороткой. Кроме того, в хемотаксическом продукте гемопоэтических стволовых клеток может присутствовать некоторое следовое количество материалов (не обнаруживаемые количества), которые используются и остаются во время обработки продукта. Эти материалы включают: забуференный фосфатом физиологический раствор Дульбекко, не содержащий Ca+, Mg++ (D-PBS) (Baxter, Cat. # EDR9865), цитрат натрия (Baxter/Fenwal, Cat. # 4B7867), плазмозамещающее средство Hetastarch (гидроксиэтилированный крахмал) (Abbott Laboratories, Cat.# 0074-7248-03), IVIg (Gammagard® иммуноглобулин внутривенный, Baxter, Cat. # 060384) и реагенты из набора для стволовых клеток системы Isolex® 300i Stem (Baxter, Cat. # 4R9734), включающие анти-CD34 моноклональные тела, реагент для высвобождения стволовых клеток и овечьи анти-мышиные магнитные микросферы.
ПРИМЕР 8. Транспортировка хемотаксического продукта гемопоэтических стволовых клеток в лабораторию катетеризации
Хемотаксический продукт гемопоэтических стволовых клеток, который удовлетворял критериям, разрешающим его применение, загружали в стерильный шприц объемом 10 см3 в боксе с биологической безопасностью 100, расположенном в контролируемой асептической среде; например, как минимум, в лаборатории для обработки клеток класса 100000; предпочтительной является лаборатория класса 10000, но не обязательно. Хемотаксический продукт гемопоэтических стволовых клеток суспендировали в 10 мл PBS, дополненного с помощью HAS, и на контейнер прикрепляли этикетку в соответствии с критериями, разрешающими его применение. Клиническому испытанию по введению доз продукта подвергали субъектов в четырех группах, в каждую из которых входило по пять субъектов. В первой группе субъекты получали около 5×106 CD34+ клеток, во второй - около 10×106 CD34+ клеток, в третьей - около 20×106 CD34+ клеток и в четвертой - около 30×106 CD34+ клеток. Субъектов в группах 2-4 с недостаточными количествами CD34+ клеток, для того чтобы удовлетворять предписанной группе дозе добавляли в предыдущую группу с максимально возможной дозой CD34+ клеток. Загруженный инфузионный шприц соединяли с четырехходовым краном наряду со шприцом для промывки и надевали на них колпачки; для предотвращения протечки применяли предохранительные устройства. Устройство для доставки герметизировали в двойном стерильном мешке и помещали в надежную транспортировочную коробку для транспортировки в лабораторию катетеризации сердца. После получения хемотаксического продукта гемопоэтических стволовых клеток и групповых предписаний, хемотаксический продукт гемопоэтических стволовых клеток доставляли на место катетеризации. В некоторых вариантах осуществления, хемотаксический продукт гемопоэтических стволовых клеток вводили интраваскулярно, то есть, путем непосредственной инфузии в инфаркт-связанную артерию. В некоторых вариантах осуществления, хемотаксический продукт гемопоэтических стволовых клеток вводили парентерально в миокард.
ПРИМЕР 9. Внутрикоронарная инфузия хемотаксического продукта гемопоэтических стволовых клеток
После уведомления из лаборатории обработки клеток, что хемотаксический продукт гемопоэтических стволовых клеток разрешен для применения при инфузии (смотрите выше), составляли график поступления субъекта/пациента в лаборатории катетеризации в момент времени, совпадающий со временем поступления хемотаксического продукта гемопоэтических стволовых клеток.
Прямо перед инфузией хемотаксического продукта гемопоэтических стволовых клеток проводили определение сердечных ферментов (натрийуретический пептида (BNP) мозга, тропонина и креатин-киназа-миоглобина (CPK MB)), полный анализ крови, полный набор химических анализов (функции почек и печени) и ЭКГ. Регистрировали клиническую оценку стадии сердечной недостаточности в соответствии с системой функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA).
После получения хемотаксического продукта гемопоэтических стволовых клеток и окончательного подтверждения гарантии его качества (по факсу) для применения для инфузии, субъекта подвергали катетеризации сердца, подробно описанной выше. Проводили коронарную артериографию для определения проходимости (то есть, открытости, отсутствия закупорки) инфаркт-связанной артерии и тромболизиса в ангиографическом потоке инфаркта миокарда (TIMI). Баллонный катетер на проволоке помещали в стентированый сегмент инфаркт-связанной артерии. Может быть использован любой подходящий баллонный дилатационный катетер с внутренним диаметром, по меньшей мере, около 0,36 мм, совместимый с инфузией хемотаксического продукта гемопоэтических стволовых клеток. После размещения, проволоку баллона удаляли. Из транспортировочного чемодана извлекали устройство для доставки хемотаксического продукта гемопоэтических стволовых клеток.
Устройство для доставки находилось в стерильном мешке и имело предохранительные блокировочные приспособления, присоединенные к инфузионному шприцу (содержащему хемотаксический продукт гемопоэтических стволовых клеток) и промывочному шприцу. Устройство состояло из инфузионного шприца (содержащего 10 мл хемотаксического продукта гемопоэтических стволовых клеток) и промывочного шприца (содержащего 6 мл промывного раствора), в котором оба шприца были подсоединены к стерильному четырехходовому крану. Полностью собранное устройство для доставки осторожно встряхивали для ресуспендирования CD34+ клеток в инфузионном растворе. Промывной шприц использовали для удаления всех пузырьков воздуха из устройства (для предотвращения воздушной эмболии), и устройство для доставки затем соединяли с баллонным дилатационным катетером с помощью крана.
Доставку хемотаксического продукта гемопоэтических стволовых клеток субъекту путем инфузии осуществляли следующим образом. Во-первых, в положении крана, соединяющем промывочный шприц (6 мл раствора) и центральный проток баллонного катетера, инфузировали 1 мл промывного раствора (после удаления предохранителя) в центральный проток катетера в течение 15 секунд. Во-вторых, надували баллон при давлении две атмосферы внутри стента для предотвращения повреждения эндотелия коронарной артерии и затем корректировали положение клапана так, чтобы могла происходить инфузия хемотаксического продукта гемопоэтических стволовых клеток наружу из надутого баллона (после удаления предохранителя). При надутом баллоне, из инфузионного шприца инфузировали вручную примерно от 3 см3 до 4 см3 в течение примерно от 30 секунд до 45 секунд (определяют время и регистрируют). Баллон оставляли надутым суммарно в течение примерно от 2 минут до 3 минут (включая время для инфузии), для того чтобы произошла адгезия CD34+ клеток и для предотвращения потока в обратном направлении. Между инфузиями, баллон оставался сдутым в течение 3 минут, для того чтобы дать возможность восстановиться току крови (реперфузии). Обычно для опорожнения инфузионного шприца требуется 3 инфузии. В-третьих, после завершения инфузии хемотаксического продукта гемопоэтических стволовых клеток и при спущенном баллоне, клапан крана устанавливали такое положение, чтобы можно было наполнить инфузионный шприц из промывочного шприца. И наконец, при надутом баллоне (примерно от 2 минут до 3 минут), и наконец инфузировали 4 мл промывного раствора в инфузионный шприц в течение примерно от 30 секунд до 45 секунд, для того чтобы удалить любые оставшиеся CD34+ клетки из шприца и катетера в кровоток инфаркт-связанной артерии. Затем катетер удаляли.
Проводили оценку ишемии, связанной с инфузией (недостаточного тока крови), в течение первых 24 часов после инфузии хемотаксического продукта гемопоэтических стволовых клеток. Снимали EKG примерно в 12 часов и примерно 24 часа и проводили химический анализ на сердечные ферменты (натрийуретический пептид (BNP) мозга, тропонин и креатин-киназа-миоглобин (CPK MB)) каждые 8 часов в течение примерно 24 часов. Сразу после инфузии хемотаксического продукта гемопоэтических стволовых клеток контролировали аритмию (монитор Хольтера на 24 часа) перед тем как выписать субъекта после инфузии хемотаксического продукта гемопоэтических стволовых клеток проводили текущую трансторакальную эхокардиографию для оценки общей и регионарной функции левого желудочка.
Дополнительные визиты контрольного наблюдения для оценок безопасности включали визиты в 1-ую и 2-ою недели после введения продукта. Оценки при визите включали исчерпывающую историю болезни и врачебный осмотр, ЭКГ, полный анализ крови, полный набор химических анализов (анализ функции почек и печени), и определение сердечных маркеров в сыворотке (натрийуретический пептид (BNP) мозга, тропонин и креатин-киназа-миоглобин (CPK MB)). Регистрировали клиническую оценку сердечной недостаточности в соответствии с системой функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA) в 1-ую и 2-ую недели.
На 4-ой неделе после инфузии хемотаксического продукта гемопоэтических стволовых клеток снимали ЭКГ и делали анализ сердечных ферментов (натрийуретический пептид (BNP) мозга, тропонин и креатин-киназа-миоглобин (CPK MB)). Для контроля аритмии использовали в течение 24 часов монитор Хольтера. Регистрировали клиническую оценку сердечной недостаточности в соответствии с системой функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA). Также подвергали испытанию на упражнение на тредбане, используя протокол Брюса с ограничивающими симптомами.
Примерно на 3-ий месяц и 6-ой месяц после инфузии хемотаксического продукта гемопоэтических стволовых клеток, в течение 24 часов использовали монитор Хольтера. Регистрировали клиническую оценку сердечной недостаточности в соответствии с системой функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA). Примерно на 6-ой месяц после инфузии хемотаксического продукта гемопоэтических стволовых клеток, регистрировали результаты испытания на тредбане, используя протокол Брюса с ограничивающим симптомом.
Оценка безопасности примерно на 12-ый месяц после инфузии хемотаксического продукта гемопоэтических стволовых клеток включает исчерпывающую историю болезни и врачебный осмотр, ЭКГ, полный анализ крови, полный набор химических анализов (анализ функции почек и печени), и определение сердечных маркеров в сыворотке (натрийуретический пептид (BNP) мозга, тропонин и креатин-киназа-миоглобин (CPK MB)). В течение 24 часов использовали монитор Хольтера, и регистрировали клиническую оценку сердечной недостаточности в соответствии с системой функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA).
Статистический анализ
В некоторых вариантах осуществления использовали парное планирование, при котором каждый субъект служит в качестве самого себя или своего собственного контроля. Различия до лечения и после лечения для каждого субъекта анализировали для каждого из четырех численных значений сердечных функций (то есть, сократимости миокарда; конечно-систолического объема, конечно-диастолического объема; и перфузии). Для оценки значимости уровней повышенного дозирования использовали линейный регрессионный анализ. Нулевой гипотезой является гипотеза, для которой угол наклона линии регрессии (уровень дозирования, служащий в качестве независимой переменной, и разница "после" минус "до", служащая в качестве зависимой переменной) равен нулю. Критерий отклонения ложной нулевой гипотезы составляет 0,68 при 0,05 альфа уровне значимости для высокой корреляции 0,5 между дозированием и улучшением сердечной функции. Использовали 95% доверительный интервал относительно угла наклона линии регрессии для оценки медицинской значимости увеличения уровня дозирования. Если угол наклона линии регрессии значительно не отличался от нуля, но отрезок, отсекаемый линией регрессии на координатной оси, отличается от нуля, то тогда все подвергаемые лечению группы объединяли и применяли двусторонний критерий Стьюдента для оценки общей эффективности лечения. Нулевая гипотеза является гипотезой, при которой среднее значение различий равно нулю.
В подвергаемой лечению группе сравнивали исходные клинические и демографические характеристики, используя критерий Стьюдента для непрерывных переменных и критерии хи-квадрат для качественных переменных. Коэффициенты частоты возникновения осложнений сравнивали среди подвергаемых лечению групп, используя критерии хи-квадрат. Для измерений эффективности, попарные различия от исходного значения до последующих значений к 6-ому месяцу в сердечной функции и регионарной миокардиальной перфузии сравнивали между подвергаемой лечению группой и контрольной группой, используя критерий Стьюдента. Распределения переменных эффективности в подвергаемой лечению группе исследовали с помощью графиков ящичковой диаграммы. При вторичном анализе, исследовали влияние пороговой величины дозы на эффект лечения путем объединения контрольной группы и группы пациентов с 5 миллионами клеток и сравнения их с группой пациентов с 10 и 15 миллионами клеток, используя критерий Стьюдента. Кроме того, исследовали влияние характеристик клеток на показатели результатов. Для каждой пары представляющих интерес переменных, рассчитывали коэффициент Пирсона корреляции по смешанным моментам (r) вместе с соответствующим p-значением.
Устанавливали значение для ошибки типа 1 (альфа) 0,05 для проверки нулевой гипотезы с хвостовым тестом. Так как анализы вторичных конечных точек являлись по своей природе исследовательскими, никакой корректировки не делалось для множественных сравнений для публикуемых альфа ошибок. Не делали оценочных значений для отсутствующих значений при любых анализируемых переменных, и пациенты, удаляемые из исследования, вычеркивались в момент их удаления. Все статистические методики и анализы проводили с использованием программного продукта SAS version 9.1 (Carey, North Carolina).
Параллельную группу (не подвергавшиеся лечению контрольные группы), удовлетворяющую соответствующим требованиям, но не получающую CD34+ клетки, оценивали так же, как и подвергавшуюся лечению группу, и ее оценивали на значительное улучшение сердечной функции/перфузии. В каждом месте проведения клинического исследования периодически изменялось с нарастающим итогом количество подвергнутых лечению субъектов и неподвергнутых лечению субъектов из контрольной группы. Подбрасывание монеты использовали для определения исходной (подвергнутых и неподвергнутых лечению) последовательности субъектов в каждом месте. Проводили сравнение результатов между подвергнутыми лечению и неподвергнутыми лечению группами. Программа Core Lab работала вслепую относительно наличия лечения или отсутствия лечения.
Было проведено исследование для определения, существует ли корреляция между клиническим результатом и содержанием клеток (CD34+) и/или in vitro ростом колонии (CFU-GM, CFU-GEMM, BFU-E), CXCR-4 подвижностью, и CXCR-4 и/или экспрессией поверхностного антигена VEGF. [Смотрите фиг.4 и обсуждение ниже].
Согласно графику, всего 20 субъектов должны были получить хемотаксический продукт гемопоэтических клеток описываемого изобретения. Должно было быть четыре дозируемые группы (около 5×106, около 10×106, около 20×106, и около 30×106 CD34+ клеток). Если содержание хемотаксического продукта гемопоэтических стволовых клеток для кого-либо субъекта было недостаточным для данной группы, такого субъекта переводили в предшествующую группу с максимально возможной дозой. Субъекты, имеющие меньше чем 5×106 CD34+ клеток, доступных для инфузии, выводили из исследования, не подвергая повторной катетеризации, и не считали их частью исследуемой группы из 20 субъектов. Кроме того, если хемотаксический продукт гемопоэтических клеток описываемого изобретения не удовлетворял критериям безопасности получаемого готового продукта, то субъект не получал клеточный продукт и его не считали в качестве кандидата для участия в исследовании и заменяли следующим субъектом. В любой группе дозирования, если субъект испытывал острую (то есть, непосредственно примерно к 7-ому дню после инфузии) неожиданную токсикацию, считаемую (возможно) результатом инфузии клеточного продукта, увеличение дозы прекращали и 3 дополнительных субъектов добавляли для этого уровня дозирования. Если никакой другой неожиданной токсичности не наблюдали, то тогда возобновляли увеличение дозы; однако суммарное количестве в 20 субъектов не превышали. Если проявлялась другая токсичность при этом уровне дозы, то всех последующих субъектов присоединяли к следующему более низкому уровню дозы.
Хемотаксический продукт гемопоэтических стволовых клеток описываемого изобретения не вводили ни одному субъекту в группе с более высокой дозой до тех пор, пока все субъекты из группы с предшествующей дозой не заканчивали прохождение последующих обследований через две недели после введения продукта.
ПРИМЕР 10. Экспериментальные результаты предварительных исследований
Был проведен ряд предварительных доклинических исследований для осуществления следующих целей:
(1) Оптимизировать способ получения сбора миниколичества костного мозга (MMH);
(2) Оценить стабильность поступающего на обработку продукта сбора миниколичества костного мозга (MMH) и полученного в результате обработки продукта гемопоэтических клеток;
(3) Оценить допустимое отклонение для внутреннего диаметра катетеров и безопасность катетеров;
(4) Оценить совместимость клеточного продукта с катетерами, предназначенными для использования в исследовании; и
(5) Оценить возможность использования надосадочной жидкости конечного продукта гемопоэтических клеток вместо конечного продукта гемопоэтических клеток для исследования его стабильности.
Исследование 1: Оптимизация процесса сбора миниколичества костного мозга (MMH)
Изучали влияние ключевых переменных процесса получения на выход жизнеспособных CD34 клеток из типичных продуктов костного мозга. Всего шесть (6) добровольных доноров в возрасте свыше 45 лет (в интервале 45-57 лет) и три донора в возрасте ниже 30 лет (в интервале 21-28 лет) дали согласие являться донорами в среднем по 45 мл (в интервале 31 мл - 54 мл) костного мозга и дали письменное согласие на основе полной информации на эту процедуру. Используемый метод аспирации костного мозга был аналогичен методу, используемому для сбора в клиническом масштабе миниколичества костного мозга (MMH) (смотрите пример 3 выше). Как показано в таблице 2, очевидно, что определяемые количества ядросодержащих клеток (NC) и CD34+ клеток, полученных из сбора миниколичества костного мозга ("MMH") у добровольных доноров, зависели от возраста.

Среднее количество клеток продуктов костного мозга более старших по возрасту доноров (N=6) составляло 28,4×106 (в интервале 15,8×106-49,5×106) ядросодержащих клеток на мл ["NC/мл"], со средней жизнеспособностью, определенной с помощью красителя 7-AAD методом исключения и проточной цитометрии, 90,42% (в интервале 80,95%-98,21%) и содержанием CD34+ клеток 3,06×105/мл (в интервале 1,27×105/мл - 5,58×105/мл). В более молодой группе субъектов (N=3), среднее количество клеток, собранных из аспирации костного мозга составляло 46,2×106 NC/мл (в интервале 39,9×106 NC/мл - 50,6×106 NC/мл), со средней жизнеспособностью, определенной с помощью красителя 7-AAD, 93,5% (в интервале 87,17%-96,90%) и суммарным содержанием CD34+ клеток 8,5×105/мл (в интервале 5,99×105 CD34+клеток/мл - 11,60×105CD34+ клеток/мл).
Удаление эритроцитов и селектирование CD34 клеток

Как показано в таблице 3, после удаления эритроцитов из полученных из сбора миниколичества костного мозга (MMH) продуктов, взятых у более старших по возрасту доноров, извлекали в среднем 79,83% (в интервале 65,68%-92,36%) CD34 клеток из исходного сбора миниколичества костного мозга MMH. Не наблюдалось значительной разницы между чистотой исходных CD34 клеток (1,58%, в интервале 1,09%-1,99%) и чистотой после удаления эритроцитов (1,57%, в интервале 1,33%-1,84%).
Количественная оценка хемотаксиса.
В исследовании использовали определение in vitro миграционной активности CD34+ клеток, опосредованной CXCR-4, которое было позаимствовано из исследования, описанного в публикации (Jo et al., J. Clin. Invest. 105:101-11 (2000)), основанное на трансмембранной миграции CD34+ клеток. Трансмембранная миграция CD34+ клеток из верхней камеры в нижнюю камеру полистирольного планшета Transwell (диаметр 6,5 мм, размер пор 5 мкм, фирма Costar) индуцируется с помощью фактора стромы SDF-1, расположенного в нижней камере. Затем определяют число мигрировавших жизнеспособных CD34+ клеток в нижней камере с помощью проточного цитометрического анализа с использованием CD34/CD45 антител и красителя 7-AAD. Проводят контрольную самопроизвольную миграцию CD34+ клеток в нижнюю камеру в отсутствии SDF-1.
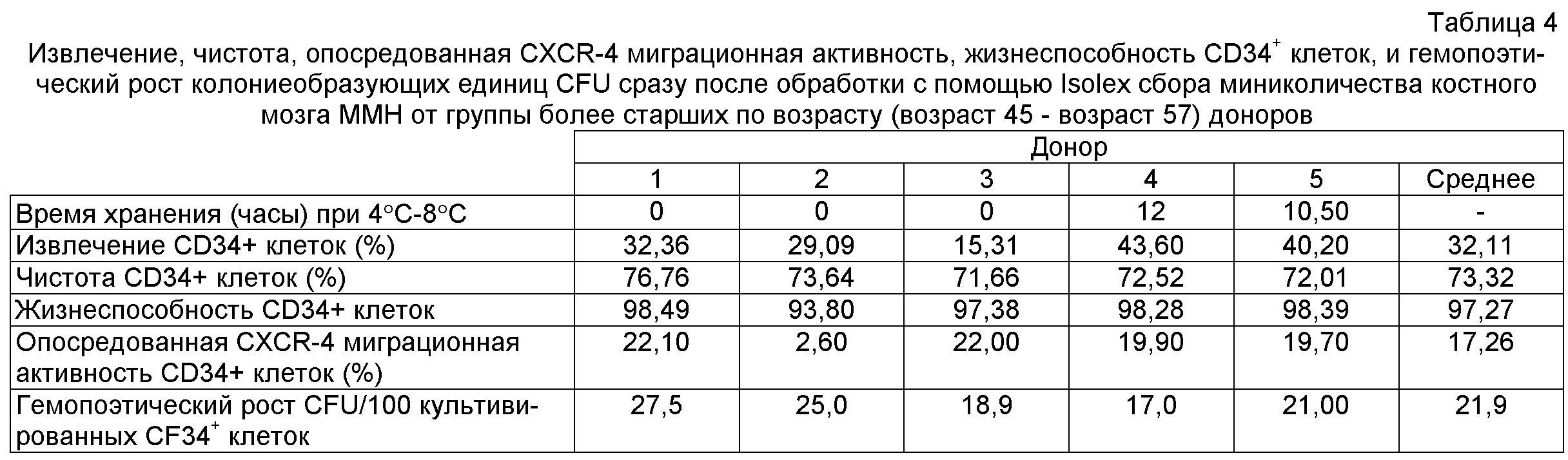
Как показано в таблице 4, после селектирования CD34 с использованием системы Isolex, которая включает иммуномагнитные микросферы Dynabeads® и анти-CD34 mAb, в среднем извлекали 32,11% (в интервале 15,31%-43,60%) CD34 клеток со средней чистотой 73,32% (в интервале 71,66%-73,64%) и средней жизнеспособностью 97,27% (в интервале 93,80%-98,49%). Кроме того, эти CD34+ клетки демонстрировали в среднем 17,26% (в интервале 2,60%-22,10%) опосредованной CXCR-4 миграционной способности сразу после селектирования и были способны образовывать гемопоэтические колонии (21,89 колоний/100 посеянных CD34+ клеток (в интервале 17,0 колоний/100 посеянных CD34+ клеток - 27,5 колоний/100 посеянных CD34+ клеток) в питательной среде MethoCult.
Исследование 2: Оценка стабильности поступающего на обработку сбора миниколичества костного мозга (MMH) и полученного после обработки хемотаксического продукта гемопоэтических клеток
Был проведен ряд экспериментов с использованием здоровых добровольцев для оценки стабильности поступающего на обработку сбора миниколичества костного мозга (MMH) и полученного после обработки хемотаксического продукта гемопоэтических стволовых клеток описываемого изобретения. Оценку функциональной жизнеспособности поступающего на обработку и полученного после обработки продуктов осуществляли путем определения жизнеспособности клеток (7-AAD), SDF-1/CXCR-4 опосредованной миграции CD34+ клеток, и способности образовывать гемопоэтические колонии в метилцеллюлозе (способность к образованию колоний CFU).
Для оценки стабильности поступающего на обработку продукта при транспортировке и снабжении и для координации с клиническими регламентами, продукты сбора миниколичества костного мозга MMH хранили, как было указано, при температуре от 4°C до 8°C. Для оценки стабильности полученного после обработки продукта при транспортировке и снабжении, хемотаксический продукт гемопоэтических стволовых клеток, включающий выделенные CD34+ клетки, обогащенный после сбора миниколичества костного мозга MMH, хранили, как было указано, при температуре от 4°C до 8°C,.
В предварительных исследованиях, клетки либо подвергали обработке сразу, либо сохраняли при 4-8°C в течение 12 часов перед обработкой, для оценки влияния транспортировки и снабжения на процесс получения подходящего клеточного продукта для инфузии. Независимо от продолжительности хранения перед обработкой (истечения срока применения поступающего на обработку продукта), результаты значительно не изменялись (данные не показаны).
В другой серии экспериментов, клетки хранили при температуре от 4°C до 8°C в течение 12 часов и около 24 часов перед повторной оценкой для моделирования продуктов, инфузируемых примерно через 36 часов и через 48 часов, соответственно, после сбора миниколичества костного мозга (MMH).

Как показано в таблице 5, выделенные CD34+ клетки хемотаксического продукта гемопоэтических стволовых клеток имели среднюю жизнеспособность 97,24% (в интервале 96,90%-97,59%) и среднюю CXCR-4-опосредованную миграционную способность 7,60% (в интервале 7,50%-7,70%). Как показано в таблице 6, после хранения в среднем в течение 26,3 часов (в интервале 26,0 часов - 26,5 часов), эти клетки имели среднюю жизнеспособность 96,81% (в интервале 96,39%-97,22%) и среднюю CXCR-4-опосредованную миграционную способность 4,75% (в интервале 4,50%-5,00%). Кроме того, клетки все еще сохраняли способность образовывать гемопоэтические колонии in vitro.

Таким образом, в среднем через 13,3 часа (в интервале 13,0 часов - 13,5 часов) после селектирования CD34+ клеток, что соответствует времени 26,0-26,5 часов после сбора миниколичества костного мозга (MMH), популяция CD34+ клеток имела среднюю жизнеспособность 97,24% (в интервале 96,90%-97,59%), при средней CXCR-4 опосредованной миграционной способностью 7,60% (в интервале 7,50%-7,70%). В среднем через 26,3 часа (в интервале 26,0 часов - 26,5 часов) после сбора миниколичества костного мозга (MMH), средняя жизнеспособность клеток составляла 96,81% (в интервале 96,39%-97,2%) и сохранялась средняя CXCR-4- опосредованная миграционная способность 4,75% (в интервале 4,50%-5,00%).
На приготовление композиции описываемого изобретения, включающей этот продукт, затрачивали около 8 часов (8,63±1,80 часов, N=4) после сбора миниколичества костного мозга (MMH), и инфузию проводили в течение 24 часов после сбора миниколичества костного мозга (MMH).
В последующем эксперименте, четыре (4) продукта сбора миниколичества костного мозга (MMH) (A-D) собирали и хранили при 4°C в среднем 12,8 часов (в интервале 12,5 часов -13,0 часов) перед тем как выделяли CD34+ клетки с помощью метода Isolex. Эту группу, представляющую группу с "12 часовым периодом сбора" (то есть, продукт готовили в течение периода сбора около 12 часов), оценивали на функциональную жизнеспособность при периоде приготовления продукта "24 часа" (22,9±1,63, N=4), "33 часа" (33,38±1,11 часа, N=2), и "48 часов" (48,33±0,82 часа, N=4) после сбора миниколичества костного мозга. Данные, приведенные в таблицах 7-9, показывают, что после сбора миниколичества костного мозга (MMH), хемотаксический продукт гемопоэтических стволовых клеток, включающий обогащенные CD34+ клетки, сохраняет 1) высокую жизнеспособность (средняя жизнеспособность >90,0%, таблица 7), 2) 76,85% (±21,66) их SDF-1/CXCR-4 опосредованной миграционной способности (таблица 8), и 3) способность клеток образовывать гемопоэтические колонии in vitro (таблица 9), соответственно.
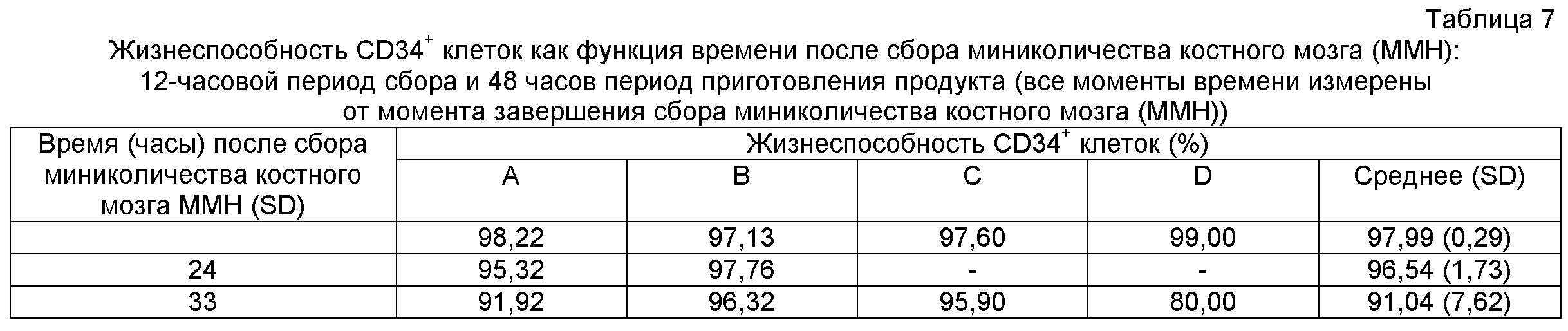
В таблице 8 приведена SDF-1/CXCR-4 опосредованная миграция CD34+ клеток (% мигрирующих CD34+ клеток) как функция времени после сбора миниколичества костного мозга (MMH): 12-часовой период сбора и 48 часов период приготовления продукта (все моменты времени измерены от момента завершения миниколичества костного мозга (MMH)). Для определения влияния времени после сбора миниколичества костного мозга (MMH) на миграционную способность CD34+ клеток, момент времени "X" считали начальной точкой, так как ее определяли для того, чтобы она представляла самый ранний момент времени после сбора миниколичества костного мозга (MMH), при котором можно было бы ожидать, что клетки целесообразно возвращать субъекту в приготовленном препарате. Рассчитывали оставшуюся миграционную активность в следующие моменты времени (Y=33 часа, Z=48 часов) как процент миграционной активности, оставшейся после момента времени 24 часа (X).

В таблице 9 приведено число колониеобразующих единиц (CFU) на 100 посеянных жизнеспособных CD34+ клеток как функция времени после сбора миниколичества костного мозга (MMH): 12-часовой период сбора и 48 часов период приготовления продукта (все моменты времени измерены от момента завершения миниколичества костного мозга (MMH)).

При попытке расширить параметры стабильности, как для периода сбора, так и периода приготовления продукта, для хемотаксического продукта гемопоэтических стволовых клеток описываемого изобретения, включающего CD34+ клетки, от 12-часов (период сбора) и от 48-часов (период приготовления продукта) (12/48), соответственно, до 24-часов (период сбора) и 72-часа (период приготовления продукта) (24/72), соответственно, CD34 клетки очищали примерно через 12 часов после сбора миниколичества костного мозга MMH (12 часовый период сбора) и примерно через 24 часа сбора миниколичества костного мозга MMH (24 часа период приготовления продукта) и анализировали на функциональную жизнеспособность примерно через 48 часов и примерно 72 часа суммарного времени от сбора миниколичества костного мозга MMH до времени подвергаемой испытанию/ожидаемой инфузии (48 часовый период приготовления продукта и 72 часа период приготовления продукта, соответственно. В частности, характеристики функциональной жизнеспособности двух сбора миниколичества костного мозга/хемотаксического продукта гемопоэтических стволовых клеток описываемого изобретения оценивали через 48 часов и 72 часа. Полученные данные затем сравнивали с такими же показателями, полученными в более ранние моменты времени 12/48 часов (таблицы 7-9).
В таблицах 10-12 показано, что в момент времени 33 часа (если исходить из 32,5±0,71 часа, N=2), 48 часов (если исходить из одной экспериментальной точки для 49 часов), и 72 часа (если исходить из 72,5±0,71 часа, N=2), выделенные CD34+ клетки хемотаксического продукта гемопоэтических стволовых клеток описываемого изобретения сохраняли 1) жизнеспособность выше 90% (таблица 10), 2) 102,19±32,69% их SDF-1/VEGF/CXCR-4 опосредованной миграционной способности (таблица 11), и 3) их способность образовывать гемопоэтические колонии in vitro (таблица 12).


Проценты оставшейся миграционной активности в таблице 11 определяли так же, как в таблице 8 выше.

Дополнительная оценка параметров функциональной жизнеспособности хемотаксического продукта гемопоэтических стволовых клеток, включающего CD34+ клетки описываемого изобретения ("клинического продукта") через 8 часов (8,6±1,80 часа, N=4), 12 часов (12,87±1,92 часа, N=4), 32 часа (одна точка времени 33,5 часа), 48 часов (47,50±2,5 часа, N=2), и 72 часа (71,5±0,50 часа, N=2) после сбора миниколичества костного мозга (MMH) показывает, что после 72 часов, продукт сохраняет свою 1) жизнеспособность (таблица 13), 2) SDF-1/CXCR-4 опосредованную миграционную способность (таблица 14) и 3) и способность образовывать гемопоэтические колонии in vitro (таблица 15), эквивалентные результатам для момента времени 24 часа.


Проценты оставшейся миграционной активности определяли так же, как в таблице 8 выше.

Основываясь на этих данных, обосновывали расширение периода сбора до 24 часов (от 12 часов) и периода приготовления продукта до 72 часов (от 48 часов) для клинического продукта CD34+ клеток описываемого изобретения.
На фигуре 1 показана эквивалентность функциональной жизнеспособности хемотаксического продукта гемопоэтических клеток описываемого изобретения через 72 часа с аналогичными показателями, оцененными через 48 часов.
Исследование 3: Безопасность катетера
Жизнеспособность и потенциальная эффективность хемотаксического продукта гемопоэтических стволовых клеток описываемого изобретения, включающего высокоактивные CD34+ клетки, зависит от того, как клетки сохраняют их активность при прохождении через катетер. Катетер, используемый в способах описываемого изобретения, имеет внутренний диаметр, по меньшей мере, 0,36 мм. Любой тип катетера, имеющий внутренний диаметр, по меньшей мере, 0,36 мм, может быть эффективным при доставке фармацевтических композиций описываемого изобретения.
В одном варианте осуществления, катетером является баллонный катетер. Проводили исследования безопасности баллонного катетера для определения, воздействуют ли высокие концентрации клеток и повторные перфузии отрицательно на жизнеспособность клеток, извлечение клеток или целостность катетера. Немобилизованные клетки-прародители периферической крови использовали для получения достаточного количества клеток для проведения анализа.
Катетеры оценивали для инфузии клеточного продукта описываемого изобретения, включающего селектированные CD34+ клетки, через инфаркт-связанную артерию (IRA). Ни один из испытываемых катетеров с внутренним диаметром 0,36 мм не воздействовал отрицательно на жизнеспособность селектированных CD34+ клеток, рост в культуре, или подвижность при исследованиях с использованием CXCR-4.

Как показано в таблице 16, во всех испытуемых катетерах, средняя жизнеспособность CD34+ клеток составляла 70% или выше после прохождения через катетеры.
Для демонстрации того, что инфузия продукта CD34+ клеток не представляет никакого нарушения безопасности используемого катетера и что значительный процент клеточного продукта не прилипает к внутренним стенкам катетера, катетеры подвергали повторным инфузиям продукта CD34+ клеток, имеющего значительно более высокую концентрацию клеток, чем обычно используемая в клинике концентрация. Оценивали четыре марки катетеров (Sprinter, Voyager, Maverick и Raptor), используя по 5 катетеров каждого типа. Использовали немобилизованные аферезные продукты для получения достаточного количества клеток для проведения анализа. Концентрацию клеток, большую чем в три раза концентрации, которую планировали в качестве лечебных доз для испытания, то есть, 160×106 ядросодержащих клеток, содержащих CD34+ клетки, в 10 мл инфузионного раствора, пропускали дважды через каждый катетер. Среднее извлечение CD34+ клеток составляло 100,59% (в интервале от 76,99% до 228,70%) после прохождения через катетеры.
Все двадцать катетеров испытывали на целостность, используя испытание на герметичность с красителем метиленовым синим, после двух перфузий с ядросодержащими клетками. Признаков протечки обнаружено не было, и при осмотре точки контакта и наконечники катетера были в нормальном состоянии.
Как показано в таблицах 17a и 17b, очевидно, что среди катетеров, подвергнутых испытанию, воздействие на клетки их перфузии через катетер не зависит от модели катетера и компании-изготовителя, и не зависит от периода времени, в течение которого клетки хранили либо до обработки и/или после селектирования CD34+ клеток, либо до перфузии, что приводит к конечному приготовлению, содержащему в среднем извлечение 96,0% (интервал 80,8%-102,2%) CD34+ клеток (таблица 17b) и 86,36% CD45+ клеток, перфузированных через катетер. Кроме того, средняя жизнеспособность клеток составляла 96,5% (интервал 92,5%-98,6%, N=16); клетки сохраняли как CXCR-4 опосредованную миграционную способность (данные не показаны), так и их способность образовывать гемопоэтические колонии в метилцеллюлозе (в среднем 25,8 CFU/100 посеянных клеток (интервал 21,0%-30,5%).

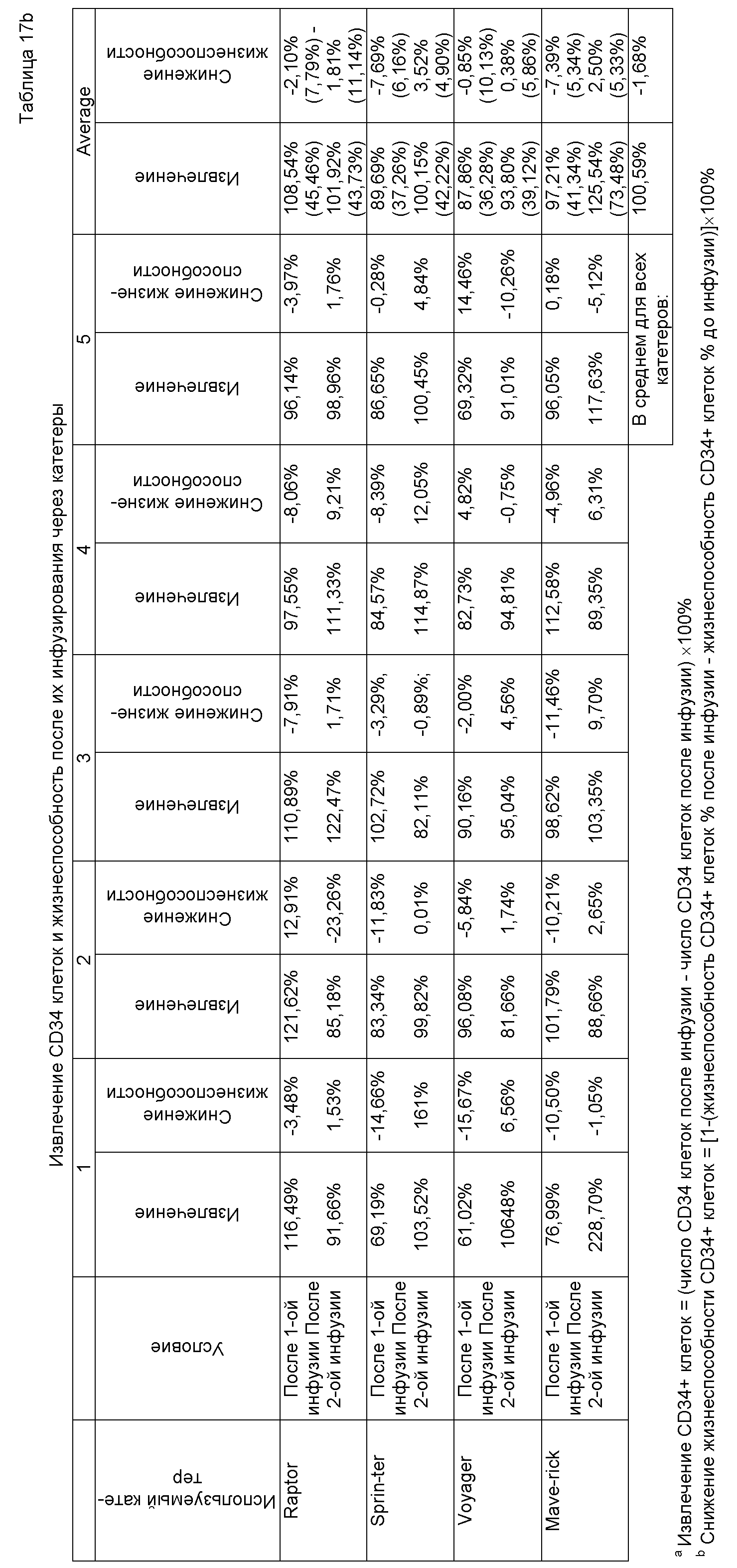
В совокупности эти эксперименты показали, что многократное прохождение хемотаксического продукта гемопоэтических стволовых клеток, включающего CD34+ клетки, через сердечный катетер с внутренним диаметром, по меньшей мере, около 0,36 мм не оказывает отрицательного воздействия ни на целостность катетера, ни на активность CD34+ клеток, то есть, жизнеспособность CD34+ клеток, рост колонии колониеобразующих единиц, или CXCR+ опосредованную миграционную способность/подвижность CD34+клеток.
Исследование 4: Совместимость клеточного продукта с катетерами
Для дополнительного испытания на совместимость хемотаксического продукта гемопоэтических стволовых клеток, включающего CD34+ клетки, с каждым из катетеров, которые могут быть использованы для доставки клеточного продукта при исследовании, клеточные продукты испытывали после многократного пропускания через каждый тип катетера для оценки воздействий экстремальных условий стресса, который мог быть большим, чем стресс, ожидаемый в процессе протокола лечения.
Через 48 часов после сбора миниколичества костного мозга (MMH), хемотаксический продукт гемопоэтических стволовых клеток, включающий CD34+ клетки в интервале примерно от 5,73×106 до 21,10×106 (то есть, в дозах, отражающих дозирование при лечении в группах субъектов), полученный от индивидуальных доноров, инфузировали последовательно через три катетера одной и той же марки, один тип катетера на каждого донора (Sprinter, Voyager или Maverick), и оценивали клеточный продукт на извлечение CD34+ клеток, образование колоний CD34+ клетками и жизнеспособность CD34+ клеток.
Как показано в таблице 18, жизнеспособные, образующие колонии клетки извлекали во всех экспериментах для всех трех испытуемых катетеров (извлечение клеток 99%, 99% и 106%).

Как показано в таблице 19, средняя жизнеспособность CD34+ клеток после прохождения через третий катетер составляла 94,000% (в интервале 93,55%-94,40%) против 96,01% (в интервале 94,18%-97,93%) до инфузии клеточного продукта.

Как показано в таблице 20, рост колониеобразующих единиц (CFU), полученных из CD34+ клеток после пропускания через третий катетер составлял 95,27% (в интервале 43,47%-163,64%) инфузионного продукта (то есть, инфузируемого хемотаксического продукта гемопоэтических стволовых клеток, включающего CD34+ клетки).

Для определения действия перфузии через катетер на подвижность и способность к росту в культуре CD34+ клеток, проводили ряд экспериментов, в которых клетки сбора миниколичества костного мозга (MMH), полученные от здоровых доноров, хранили при 4°C в течение 12 или 24 часов до начала обработки в системе Isolex. Выделенный продукт CD34+ клеток, который хранили в течение примерно 12 часов перед обработкой в системе Isolex, затем хранили при 4°C до тех пор, пока не пройдет примерно 36 часов после окончания процесса обработки, суммарно в течение примерно 48 часов после сбора миниколичества костного мозга (MMH). В этот момент времени их оценивали на SDF-1/CXCR4 подвижность и рост колониеобразующих единиц (CFU) перед перфузией и после перфузии через сердечный баллонный катетер с внутренним диаметром (i.d.) 0,36 мм. Аналогично, клетки, которые хранили перед процессом обработки в системе Isolex в течение 24 часов, затем хранили при 4°C до тех пор, пока не пройдет 48 часов после окончания процесса обработки, суммарно в течение 72 часов, и затем проводили оценку.
Результаты в таблице 21 показывают, что перфузия через катетер с внутренним диаметром, по меньшей мере, 0,36 мм не оказывала отрицательного воздействия ни на CXCR-4-опосредованную подвижность CD34 клеток, ни на способность клеток к росту в культуре в любой момент времени при испытании.

Стабилизирующее действие сыворотки
Следующие данные подтверждают важность стабилизирующего действия сыворотки на миграционную способность селектированных CD34+ клеток.
Как показано в таблице 22, не наблюдалось никакой CXCR-4 миграционной активности для всех испытуемых образцов, включая образцы до инфузии через катетер, когда композицию, включающую хемотаксический продукт гемопоэтических стволовых клеток, приготавливали без сыворотки.

На фигурах 2 и 3 дополнительно показано, что селектированные с помощью системы Isolex CD34+ клетки сохраняют свою миграционную способность более длительное время при их приготовлении в присутствии сыворотки человека. После обработки с помощью системы Isolex, полученный из костного мозга продукт гемопоэтических стволовых клеток, включающий селектированные CD34+ клетки, готовили либо в (1) забуференном фосфатом физиологическом растворе (забуференный фосфатом физиологический раствор Дульбекко, не содержащий Ca++, Mg++ (Baxter Cat. No. EDR9865) ("PBS"), содержащем 1% альбумин человеческой сыворотки, 25 Е/мл гепарин натрия и различные концентрации (около 0%, около 10%, около 20%, или около 70%) аутогенной сыворотки; либо (2) изотоническом растворе хлорида натрия (0,9%), содержащем 1% альбумин человеческой сыворотки, 25 Е/мл гепарин натрия и (около 0% или около 10%) аутогенной сыворотки. SDF-1/CXCR-4 опосредованную миграционную способность CD34+ клеток оценивали в различные моменты времени в период хранения конечного продукта (при 2°C-8°C) и после пропускания клеток через катетер при той же скорости и продолжительности, которые предусматривались клиническим протоколом. Ни один из этих составов не воздействовал на жизнеспособность CD34+ клеток или извлечение CD34+ клеток после того, как они были пропущены через катетер.
Независимо от того, приготавливали ли хемотаксические продукты гемопоэтических клеток, включающие селектированные CD34+ клетки, (i) либо в PBS-сыворотке, или в изотоническом растворе-сыворотке, и (ii) либо сразу пропускали через катетер, либо пропускали через катетер после продолжительного интервала хранения при испытании стабильности при температуре примерно от 4°C до 8°C, они сохраняли 96,6% жизнеспособность (интервал 92,5%-98,6%) в среднем CXCR-4-опосредованную миграционную способность 11,4% (интервал 2,4%-30,6%), представляя суммарное время от сбора костного мозга до анализа подвижности до 48 часов.
Как показано на фиг.2 графике (a), клетки, приготовленные только в забуференном фосфатом физиологическом растворе (PBS) примерно через 25 часов сохраняли около 10% их CXCR-4 миграционной способности, которая уменьшалась почти до 0 примерно через 48 часов. Как показано на графике (b), клетки, приготовленные только в изотоническом растворе хлорида натрия, если и сохраняли, то несущественную миграционную способность. Как показано на графиках (c) и (d), клетки, приготовленные в PBS, содержащем, по меньшей мере, около 10% сыворотки, сохраняли примерно 10-15% их миграционной способности в течение примерно 55 часов (c), в то время как клетки, приготовленные с изотоническим раствором хлорида натрия и, по меньшей мере, примерно 10% сыворотки, сохраняли около 20% их миграционной способности в течение примерно до 50 часов. Как показано на графиках (e) и (f), клетки сохраняли более высокую миграционную способность в течение более длительного срока в PBS, дополненном еще более высокими концентрациями сыворотки.
Как показано на фиг.3, продукт описываемого изобретения, включающий солектированные CD34+ клетки, при приготовлении в 10% сыворотки, сохранял 14,25%, <1%, 6%, и 5,8% его CD34+CXCR4-опосредованной миграционной способности через примерно 24, примерно 32, примерно 48 и примерно 56 часов после сбора костного мозга, соответственно. На фиг.3 дополнительно показано, что продукт описываемого изобретения, включающий селектированные CD34+ клетки, при приготовлении в 20% сыворотки, сохранял 18,25%, 10,25%, 17% и 11% его CD34+CXCR4-опосредованной миграционной способности примерно через 24, примерно 32, примерно 48 и примерно 56 часов после сбора костного мозга, соответственно. Поэтому, используемый здесь термин "стабилизирующее количество" относится к количеству сыворотки, которое при включении в состав продукта описываемого изобретения, включающего селектированные CD34+ клетки, позволяет этим клеткам сохранять их CXCR-4 опосредованную хемотаксическую активность и способность образовывать гемопоэтические колонии.
Исследование 5: Конечный продукт
Вследствие ограниченного выхода CD34+ клеток, получаемых из 300 мл сбора миниколичества костного мозга, стерильность конечного клеточного продукта оценивают с использованием надосадочной жидкости, удаляемой из состава конечного продукта, для того чтобы сохранить клеточный продукт для инфузии. Образцы надосадочной жидкости загружают в шприцы таким же образом, как это делали для загрузки клеточного продукта в шприцы, используемые для инфузии (смотрите выше).
Для демонстрации того, что такой образец отражает состав конечного клеточного продукта, авторы изобретения инокулировали селектированные CD34+ клетки в инфузионном растворе перед центрифугированием конечного продукта с помощью микробов C. sporogenes (13 CFU/мл), P. aeruginosa (2 CFU/мл), S. aureus (18 CFU/мл), A. niger (17 CFU/мл), C. albicans (3 CFU/мл) и B. subtilis (17 CFU/мл) (смотрите таблицу 23). После центрифугирования, оценивали стерильность, как осадка клеток, так и неклеточных фракций надосадочной жидкости с использованием испытания на аэробные и анаэробные бактерии Фармакопеи США.

Как показано в таблице 24, как фракция осадка клеток, так и фракции суспензий из всех подвергнутых испытанию образцов, показали рост инокулированных микроорганизмов, в то время как неинокулированные контрольные образцы не показывали роста. Кроме того, не было обнаружено заметного различия в скорости роста между испытанием фракций осадка клеток и фракций суспензий для всех испытываемых микроорганизмов. Образцы, взятые перед каждой стадией процедуры обработки и после конечной перфузии через катетеры, все дали отрицательный результат на микробиологическое загрязнение.
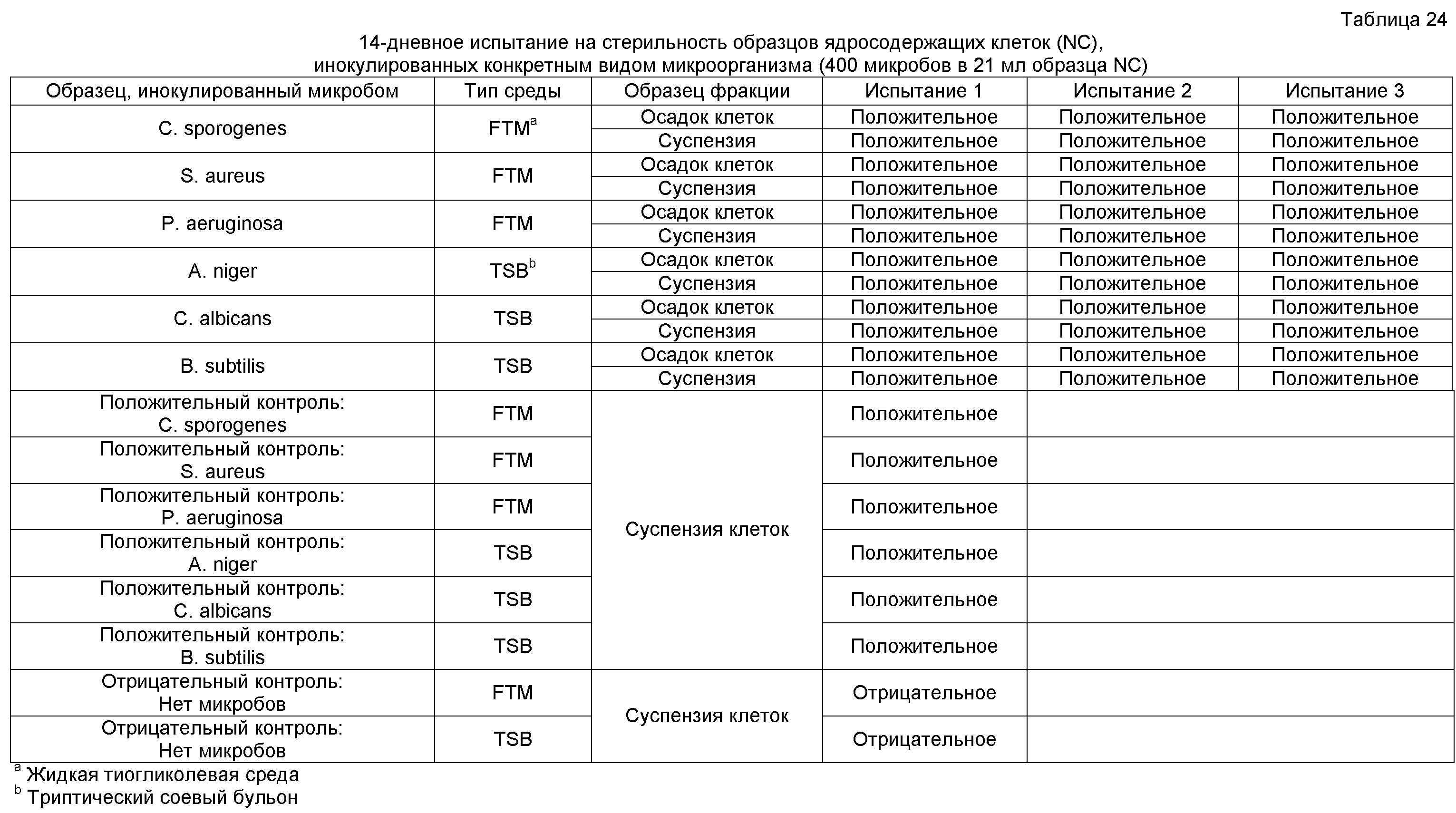
Обобщенные результаты доклинического исследования
В совокупности, эти результаты доклинического исследования показывают, что описанные методы приготовления и испытания позволяют получать требуемое число жизнеспособных клеток с требуемой стабильностью к воздействию транспортировки и перфузии через катетер, которая не ставит дополнительных проблем обеспечения безопасности для субъекта кроме тех, которые связаны с обычным использованием инфузии жидкости через баллонный катетер.
ПРИМЕР 11. Данные по силе воздействия I фазы
Следующие данные по силе воздействия I фазы показывают, что в пределах >10×106 выделенных CD34+ клеток имеется достаточное количество высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, для оказания биологического воздействия (паракринного и неоангиогенного), которое предотвращает гибель кардиомиоцитных клеток и последующие изменения в соответствии с вентрикулярным ремоделированием.
В соответствии с описанием в примере 1, суммарно 31 субъект дал согласие, был признан подходящим и зачислен для участия в исследовании. Участвующие в фазе I исследовании 31 пациент были случайным образом распределены в группу лечения сбором аутогенных стволовых клеток или в контрольную группу через пять дней после инфаркта миокарда с повышением ST сегмента (STEMI), характеризующегося продолжительным периодом гипоперфузии (то есть, заблокированным кровоснабжением). Из 31 зачисленного субъекта, 16 находились в группе лечения и 15 - в контрольной группе. Первого субъекта в каждом центре отбирали случайным образом, либо для лечения, либо для контроля, и каждого последующего пациента зачисляли поочередно в группу лечения или группу контроля, если субъектов распределяли для лечения, они пребывали в фазе лечения до тех пор, пока они продолжали удовлетворять всем критериям включения/исключения. Субъекты, распределенные в контрольную группу, участвовали в фазе последующих исследований. Не было значимых различий между группами по каким-либо исходным демографическим или клиническим характеристикам. Зачисленные пациенты имели возраст от 34 до 71 года, 87% составляли мужчины, 77% составляли представители белой расы, 61% имел сердечную недостаточность II класса или III класса и 49% - сердечную недостаточность I класса согласно классификации Нью-Йоркской кардиологической ассоциации (NYHA), 74% имели инфаркт левой передней нисходящей коронарной артерии, и 55% пациентов был установлен стент, высвобождающий лекарственное средство. Значения фракции выброса левого желудочка (LVEF), полученные при проведении эхокардиографического скрининга, изменялись от 25% до 50%.
CD34+ клетки выделяли из костного мозга с помощью метода сбора миниколичества костного мозга, описанного в примере 3, в течение 5-8 дней после установки стента. Собранный костный мозг затем транспортировали в лабораторию обработки клеток, соответствующую текущим правилам организации производства и контроля качества лекарственных средств (cGMP), описанную в примере 4, и выделяли клетки, как описано в примере 5.
Как первоначально планировалось, и как описано в примере 8, в исследовании должно были участвовать четыре группы с различным дозированием (5 миллионов, 10 миллионов, 15 миллионов и 20 миллионов CD34+ клеток). Однако после селектирования CD34+ клеток не удавалось стабильно получать более чем 15 миллионов клеток. Поэтому контингент заканчивался на последнем пациенте группы 3, для которого доза составляло самую высокую оцениваемую дозу клеток 15×106.
После выделения клеточного продукта и распределения по группам, продукт CD34+ клеток транспортировали на место проведения катетеризации для непосредственной инфузии в инфаркт-связанную артерию. Инфузионное лечение проводили через 6-9 дней после установки стента (и в течение 48 часов после сбора миниколичества костного мозга). Субъектов приводили в лабораторию катетеризации только после того, как продукт CD34+ клеток поступал в лабораторию, и было получено окончательное разрешение для его применения для инфузии.
Группы дозирования состояли из 5 субъектов в группах 1 и 2, 6 субъектов в группе 3, и 15 субъектов для контроля. Для группы 1, хемотаксический продукт гемопоэтических стволовых клеток изобретения включал 5×106 выделенных CD34+ гемопоэтических стволовых клеток, содержащий субпопуляцию, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью [обозначенный как "5 M"}. Для группы 2, хемотаксический продукт гемопоэтических стволовых клеток изобретения включал 10×106 выделенных CD34+ гемопоэтических стволовых клеток, содержащих субпопуляцию, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью [обозначенный как "10 M"]. Для группы 3, хемотаксический продукт гемопоэтических стволовых клеток изобретения включал 15×106 выделенных CD34+ гемопоэтических стволовых клеток, содержащих субпопуляцию, по меньшей мере, 0,5×106 высокоактивных CD34+ клеток, экспрессирующих CXCR-4 и обладающих CXCR-4 опосредованной хемотаксической активностью [обозначенный как "15 M"]. Предполагалось, что субъекты для контроля (то есть, субъекты, которым не проводили инфузию CD34+ клеток) не будут иметь значительных улучшений сердечной функции (фракции изгнания, конечно-систолического и диастолического объемов, показателя в баллах движения стенок желудочка), или перфузии в области инфаркта при обследовании через 6 месяцев.
Субпопуляция высокоактивных клеток, которые (i) экспрессируют CXCR-4 и (ii) обладают CXCR-4 опосредованной хемотаксической активностью, экспрессировала VEGFR-2 при очень низких уровнях (средний 0,84%, интервал от 0 до 2,39%). Так как субпопуляция высокоактивных CD34+ клеток соэкспрессирует CXCR-4 {CXCR-4 соэкспрессия; средняя 60,63 %, медиана 52%, интервал 31-98% CD34+ клеток, способных мигрировать в SDF-1 градиенте}, а между тем меньше чем 2,5% CD34+ клеток соэкспрессируют VEGFR-2, функционально, эти клетки являются VEGFR-2, то есть, VEGFR-2 не является тем, что побуждает клетки двигаться в периинфарктную зону.
Стерильную фармацевтическую композицию описываемого изобретения доставляли каждому субъекту в группах 1, 2, и 3 парентерально путем инфузии через инфаркт-связанную артерию через катетер в период от семи до одиннадцати дней после инфаркта миокарда с повышением ST сегмента (STEMI), как описано в примере 9. Стерильная фармацевтическая композиция включала: (a) терапевтически эффективное количество стерильного хемотаксического продукта гемопоэтических стволовых клеток, при этом хемотаксический продукт гемопоэтических стволовых клеток включал обогащенную популяцию выделенных CD34+ клеток, содержащую субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и имеющих CXCR-4-опосредованную хемотаксическую активность; которая при пропускании через катетер оставалась активной, и (b) стабилизирующее количество сыворотки.
Последующее клиническое обследование сердечной функции проводили через 3 и 6 месяцев после инфузии. Перфузию в области инфаркта оценивали через 6 месяцев после инфузии. Как перфузию, так и последующее клиническое обследование сердечной функции оценивали с помощью программы Core Lab, работающей вслепую относительно лечебного статуса каждого субъекта при исследовании. Проводили сравнение этих результатов с исходными показателями. Долговременные визиты для последующих клинических обследований проводили на 12-ый месяц, а опрос субъектов по телефону может проводиться ежегодно в период от 2 до 5 лет. На эхокардиограммах во время визитов для последующих клинических обследований через 12 месяцев, ряд субъектов имели нарушения движения стенок желудочка, не характерные для этой группы пациентов, и ни один из субъектов не имел клинически значимых плевральных выпотов. Ни одна из эхокардиограмм при последующем обследовании через 12 месяцев не была результатом серьезного нежелательно явления. В случае тех субъектов, которые завершали последующее через 2 года обследование путем опроса по телефону, не сообщалось ни о каких серьезных нежелательных явлениях, и, поэтому, на этот момент времени не применялись долговременные меры предосторожности.
Показатели работы сердца в состоянии покоя в виде суммарной оценки в баллах тяжести состояния (RTSS), процент инфаркта ("% инфаркта"), конечно-систолический объем (ESV), и фракцию изгнания ("EF") оценивали через 3 месяца после лечения и через 6 месяцев после лечения и сравнивали с контрольными случаями для оценки эффективности композиций по сравнению с контрольными случаями.
Однофотонная эмиссионная компьютерная томография. Используемая здесь однофотонная эмиссионная компьютерная томография (SPECT) является радионуклидной визуализацией, при которой используется радиоактивное вещество и специальная камера для создания трехмерных изображений сердца с целью показа потоков крови к сердцу. Обычно, "суммарная оценка в баллах тяжести состояния в покое (RTSS)" является оценкой в баллах на основе количества технеция, не проявившегося при однофотонной эмиссионной компьютерной томографии. Данные по суммарной оценке в баллах тяжести состояния в покое (RTSS) характеризуют кардиальную перфузию, то есть, ток крови на капиллярном уровне, и мышечную функцию. Вкратце, технеций, используемый в однофотонной эмиссионной компьютерной томографии, поглощается здоровой, перфузированной сердечной мышцей. Поэтому, если сердечная мышца является здоровой и происходит необходимый ток крови, мышца будет поглощать технеций. Если сердечная мышца находится в состоянии гибернация или апоптоза, поглощение технеция уменьшается или совсем не происходит.
Процент инфаркта (Магнитно-резонансная томография (MRI)). Размер инфаркта определяет степень восстановления пациента после острого инфаркта миокарда. Для пациента, который получил повреждение более чем 30 процентов левого желудочка сердца, вероятность летального исхода в течение года после инфаркта составляет в два раза выше, чем для пациента, получившего меньшее повреждение, и более обширные инфаркты часто требуют более агрессивной терапии. С помощью компьютерной программы рассчитывают количество поврежденной ткани путем сравнения силы сигнала магнитно-резонансной томографии для поврежденной и неповрежденной ткани. Поврежденная сердечная ткань является более плотной, чем неповрежденная ткань, поскольку мышечная структура разрушена, а магнитно-резонансная томография позволяет различать ткани с различной плотностью. Используемый здесь термин "процент (%) инфаркта" относится к области инфаркта, сравниваемой с остальным сердцем. Для целей этого исследования, % инфаркта больший, чем 20%, считается значительным.
Изменение миокардиальной перфузии и сердечной функции
Результаты приведены в таблице 25.

Два пациента в контрольной группе (отклоненные) и два в группе с дозированием 15 миллионов клеток (1 смерть после инфузии, 1 острый рестеноз стента перед инфузией) не прошли однофотонную эмиссионную компьютерную томографию через 6 месяцев. В случае магнитной резонансной томографии, 5 пациентов в контрольной группе (1 смерть, 2 отклоненных, 2 с внутрикоронарными устройствами (ICD), один в группе с дозированием 10 миллионов клеток (с внутрикоронарным устройством), и 3 в группе с дозированием 15 миллионов клеток (1 смерть, один с плохим исходным изображением, 1 с внутрикоронарным устройством) не прошли магнитную резонансную томографию. При сравнении между группами используют данные только тех пациентов, которые прошли исследования. Как показано в таблице 25, пациенты контрольной группы имели меньшую исходную величину дефекта перфузии (RTSS) (p<0,04) и меньшую величину размера инфаркта в виде процента массы левого желудочка (p<0,03) по сравнению с пациентами групп, подвергавшихся лечение.
Как показано в таблице 25, дефект перфузии, измеренный с помощью однофотонной эмиссионной компьютерной томографии (SPECT) и суммарной оценки в баллах тяжести состояния в покое (RTSS), оставался неизменным через 6 месяцев по сравнению с исходным дефектом у пациентов в контрольной группе (от 259+/-282 до 273+/-394, p=0,80) и с пациентами, получающими 5 миллионов CD34+ клеток (от 714+/-657 до 722+/-520, p=0,94). В отличие от этого, пациенты, получающие 10 миллионов и 15 миллионов CD34+ клеток, характеризовались снижением величины дефекта миокардиальной перфузии (от 998+/-753 до 635+/-531, p=0,57 и от 584+/-439 до 462+/-289, p=0,41, соответственно). Снижение величины дефекта перфузии было значительным (-255+/-297, p=0,03) и значимо большим среди пациентов, получающих >10 миллионов CD34+ клеток по сравнению с контрольной группой (p=0,02) и объединенными контрольной группой и группой, получающей 5 миллионов клеток (p=0,01). Следует отметить, что 9 из 10 пациентов (90%), получающих >10 миллионов CD34+ клеток, имели снижение суммарной оценки в баллах тяжести состояния в покое (RTSS) по сравнению только с 7 из 13 пациентов контрольной группы (54%) и 2 из 5 пациентов, получающих 5 миллионов клеток (40%). Единственным пациентом в группе с 15 миллионами клеток, у которого суммарная оценка в баллах тяжести состояния в покое (RTSS) не снизилась, был единственным подвергнутым лечению пациентом (во всех группах), у которого CD34+ SDF-1 подвижность составляла <1,0% (0,43%).
Наблюдалась тенденция к большему снижению дефекта миокардиальной перфузии в группе, подвергавшейся лечению, по сравнению с пациентами контрольной группы, p=0,08. С помощью процедуры множественных сравнений были проанализированы изменения миокардиальной перфузии среди субъектов, получающих две самых высоких дозы (10 миллионов или 15 миллионов клеток), в сравнении с низкой дозой (5 миллионов клеток) или контрольной терапией. Субъекты, получающие > 10 миллионов CD34+ клетки, имели значительное улучшение оценки в баллах тяжести состояния в покое (RTSS) по сравнению с субъектами, получающими 5 миллионов клеток или не подвергающиеся клеточной терапии, p=0,02. На результаты не влияли демографические характеристики, исходная вентрикулярная дисфункция или исходный размер инфаркта.
Как показано в таблице 25, не наблюдалось значительных различий в изменении этих параметров в группе, подвергаемой лечению, по сравнению с контрольной группой после 6 месяцев. Так как улучшение перфузии наблюдалось только при двух более высоких уровнях дозы, использовали процедуру множественных сравнений, анализирующую изменения сердечной функции среди субъектов, получающих инфузию высокой дозы CD34+ клеток (10 миллионов или 15 миллионов клеток) по сравнению с инфузией низкой дозы (5 миллионов клеток) и контрольной группой. В то время как отсутствовало изменение фракции выброса левого желудочка (LVEF) (+0,7%, p=0,68) в контрольной группе, получающей 5 миллионов клеток, наблюдалась сильная тенденция к улучшению фракции выброса левого желудочка (LVEF) (+4,5%, p=0,059) в группах, получающих > 10 миллионов CD34+ клеток. Не смотря на то, что аналогичные тенденции наблюдались для изменений конечно-систолического объема, конечно-диастолический объема, и снижения размера инфаркта, эти изменения не были статистически значимыми.
Подвижность CD34+ клеток в SDF-1 градиенте
Для исследования, влияют ли на результаты лечения либо CXCR-4 экспрессия, либо SDF-1 подвижность инфузируемых CD34+ клеток, изучали зависимость между числом инфузируемых клеток, экспрессирующих CXCR-4 и обладающих SDR-1 подвижностью, и изменениями оценки в баллах тяжести состояния в покое (RTSS) и размера инфаркта. Результаты приведены на фигуре 4 ниже.
На фигуре 4(A) приведено изменение размера инфаркта в виде процента массы левого желудочка (LV) от дозы CD34+ клеток, умноженной на % подвижности CD34+ клеток в градиенте фактора стромы (SDF). На фигуре 4 (B) приведено изменение дефекта перфузии (RTSS) от дозы CD34+ клеток, умноженной на % подвижности CD34+ клеток в градиенте фактора стромы (SDF). Во взятой в целом группе, подвергнутой лечению, наблюдалась значимая корреляция между количеством инфузируемых CD34+/SDF-1 подвижных клеток (произведением CD34+ клеток и SDF-1 подвижности) и, как снижением оценки в баллах тяжести состояния в покое (RTSS) (r2=0,45, p=0,011), так и размером инфаркта в виде процента массы левого желудочка (LV) (r2=0,49, p=0,015), полагая, что большая SDF-1 подвижность была связана с большим снижением размера инфаркта и улучшенной перфузией в области инфаркта. Однако не было значимых корреляций между числом инфузируемых CD34+/CSCR-4+ клеток, инфузируемых CD34+/VEGF+ клеток, или колониеобразующей способностью (CFU) и изменением оценки в баллах тяжести состояния в покое (RTSS) или размера инфаркта, по-видимому, ввиду того, что не было корреляции между CSCR-4 экспрессией и SDF-1 подвижностью. Не обнаруживали значимых корреляций между изменениями фракции выброса левого желудочка (LVEF) или конечного систолического объема левого желудочка (LVESV) и характеристиками клеток (данные не показаны).
Обсуждение
Эти результаты показывают, что инфузия в инфаркт-связанную артерию >10 миллионов CD34+ клеток является безопасной и связана со значительным снижением (31%) оценки в баллах тяжести состояния в покое (RTSS) через 6 месяцев по сравнению с исходной оценкой. В отличие от этого, пациенты, получающие 5 миллионов CD34+ клеток, и пациенты контрольной группы не имели значимого изменения RTSS. Оценка в баллах тяжести состояния в покое (RTSS) является составной оценкой степени и тяжести дефекта перфузии, оцениваемого с помощью однофотонной эмиссионной компьютерной томографии (SPECT), и потенциально является также показателем жизнеспособности кардиомиоцитов, которая, как было доказано, обнаруживает различия на 10% и более у одного человека при повторных определениях. Дополнительным подтверждением эффекта пороговой дозы является то, что через 6 месяцев по сравнению с исходным значением, наблюдалась тенденция улучшения фракции выброса левого желудочка (LVEF) у пациентов, получающих >10 миллионов CD34+ клеток, по сравнению с контрольной группой, пациентами, получающими 5 миллионов CD34+ клеток, и объединенными контрольной группой и группой, получающей 5 миллионов клеток. Больший размер инфаркта после стентирования, в частности, если он связан с более экстенсивным дефектом перфузии, дает в результате большую вероятность неблагоприятного вентрикулярного ремоделирования, проявляющегося в снижении фракции выброса левого желудочка (LVEF) и увеличении конечного систолического объема левого желудочка (LVESV) в течение времени. В описанном исследовании, на исходном уровне, пациенты, получающие >10 миллионов CD34+ клеток, имели большие размеры инфаркта и более высокие оценки в баллах тяжести состояния в покое (RTSS). Однако, несмотря на это, наблюдалось более высокое снижение RTSS и улучшение (тенденция) LVEF у этих пациентов. Кроме того, среди пациентов в объединенных получающих 5 миллионов клеток и контрольной группах, среднее значение фракции выброса левого желудочка (LVEF) не улучшалось через 3 месяца или 6 месяцев, и конечный систолический объем левого желудочка (LVESV) стабильно увеличивался от исходного значения, соответствуя неблагоприятному вентрикулярному ремоделированию. Удивительно, но среди пациентов, получающих >10 миллионов CD34+ клеток, несмотря на то, что в начале исследования они имели более обширные инфаркты и большие дефекты перфузии, значение фракции выброса левого желудочка (LVEF) улучшалось через 3 месяца и в значительно большей степени через 6 месяцев, в то время как значение конечного систолического объема левого желудочка (LVESV) улучшалось в период от 3 месяцев до 6 месяцев после ухудшения в течение первых трех месяцев, что в совокупности позволяет предположить наличие постоянного терапевтического эффекта.
Как показано в таблице 26, в группе пациентов, получающих 10 и 15 миллионов клеток, ни один из пациентов не имел снижение фракции выброса левого желудочка (LVEF) больше чем на 1% (то есть, ни один из них не имел клинически достоверного снижения LVEF), тогда как 30% из контрольной группы и 40% из группы с получением 5 миллионов клеток имели это снижение (интервал от -2,9 до -17,4%). Это согласуется с выводом о том, что хемотаксический продукт гемопоэтических стволовых клеток изобретения может предотвращать вентрикулярное ремоделирование (клинически проявляющееся в снижении фракции выброса левого желудочка (LVEF) через 6 месяцев).

В дополнении к числу инфузируемых клеток, описанные данные указывают на то, что порог дозы для пациентов зависит от числа и подвижности инфузируемых клеток, и что подвижность падает в течение времени с медианой падения 57% в течение времени от 24 до 48 часов после завершения сбора костного мозга и дополнительно на 11% к 72 часам. По существу, среди пациентов, получающих ≥10 миллионов CD34+ клеток, один пациент, у которого не наблюдалось снижение оценки в баллах тяжести состояния в покое (RTSS), имел самую низкую подвижность CD34+ клеток из всех подвергнутых исследованию пациентов (0,43%).
ПРИМЕР 12. Многократные введения хемотаксического продукта гемопоэтических стволовых клеток субъектам
Кровоснабжение в периинфарктных ишемических граничных зонах, имеет решающее значение, ставя кардиомиоциты граничной зоны в рискованное положение. Многократные введения хемотаксического продукта гемопоэтических стволовых клеток, в результате поддержания клеток в граничной зоне, может сохранять/восстанавливать жизнеспособность периинфарктного миокарда.
Согласно этому аспекту описываемого изобретения, первую аликвоту композиции вводят в момент времени проведения первой инфузии, вторую аликвоту композиции вводят в момент времени проведения второй инфузии, и третью аликвоту композиции вводят в момент времени проведения третьей инфузии. График времени проведений второй и третьей инфузии определяет для данного пациента лечащий врач на основе его медицинского заключения. Согласно одному варианту осуществления, композицию вводят в момент времени проведения первой инфузии, в момент времени проведения второй инфузии через 30 дней после момента проведения первой инфузии, и в момент времени проведения третьей инфузии через 60 дней после момента проведения первой инфузии.
Подходящие субъекты/пациенты с симптомами и клиническими данными, предполагающие наличие инфаркта миокарда, и соответствующие критериям отбора для включения в исследование могут быть отобраны, как это описано в примере 1, и подвергнуты катетеризации, описанной в примере 2. Костный мозг, включающий высокоактивные CD34+ клетки, может быть собран от субъекта/пациента, как это описано в примере 3 и в некоторых вариантах осуществления, собранный косный мозг может быть транспортирован в лабораторию обработки, описанную в примере 4. CD34+ клетки могут быть селектированы из собранного продукта костного мозга, как это описано в примере 5.
Система Isolex 300i может быть использована для обработки истощенного по эритроцитам продукта или продукта костного мозга, в котором объем эритроцитов составляет <20 мл, в соответствии со следующими стадиями обработки:
(i) Костный мозг промывают в автоматическом режиме для удаления тромбоцитов;
(ii) CD34 положительные (CD34+) клетки специфически метят для селектирования путем инкубирования с CD34 моноклональными антителами (Mab) системы Isolex 300i;
(iii) Несвязанный реагент удаляют путем промывки суспензии клеток буферным раствором;
(iv) Сенсибилизированные CD34+ клетки (то есть, CD34+ клетки, меченые с помощью CD34 Mab) захватываются овечьим антимышиным IgG Dynabeads M-450;
(v) Используют колонку для селектирования для разделения меченых магнитным способом микросфер Dynabeads с захваченными CD34+ клетками от нежелательных клеток, которые вымывают из колонки и собирают в мешке для отрицательной фракции; и
(vi) С помощью реагента для высвобождения PR34+ стволовых клеток высвобождает CD34+ клетки из колонны, и CD34+ клетки собирают в мешок готового продукта. В системе проводят несколько стадий промывки, удаляя большую часть жидкости в мешок для отработанного буфера.
Селектированную с помощью системы Isolex(R) CD34+ фракцию затем подвергают исследованию на определение лейкоцитов и выходов CD34+ клеток, как это описано в примере 6. Первая аликвота хемотаксического продукта гемопоэтических стволовых клеток, содержащего, по меньшей мере, 10×106 CD34+ клеток, может быть приготовлена так, как это описано в примере 7, транспортирована в лабораторию катетеризации, как это описано в примере 8, и инфузирована пациенту, как это описано в примере 9, в момент времени проведения первой инфузии. По меньшей мере, две дополнительных аликвоты хемотаксического продукта гемопоэтических стволовых клеток, содержащего, по меньшей мере, 10×106 CD34+ клеток в аликвоте, могут быть заморожены при -70°C для последующего введения (смотрите "Исследование криоконсервация" ниже).
Исследование криоконсервации
Это исследование проводили для оценки возможности процесса обработки на основе системы Isolex части хемотаксического продукта гемопоэтических стволовых клеток для эффективного обогащения CD34+ клетками криоконсервированного сбора миниколичества костного мозга (MMH). Протокол предназначался для оценки выхода, жизнеспособности, функциональности и стабильности CD34+ клеток, полученных в результате обогащения криоконсервированного сбора миниколичества костного мозга (MMH). Исследование ставило целью оценить и описать воздействие на хемотаксический продукт гемопоэтических стволовых клеток криоконсервирования истощенного по эритроцитам сбора миниколичества костного мозга (MMH) перед селектированием CD34 клеток в системе Isolex.
Использовались следующие экспериментальные условия:
(1) Два (2) сбора миниколичества костного мозга (MMH) для каждой из трех реплик (3) для того чтобы обеспечить соответствующий выход клеток, удовлетворяющий требованиям плана эксперимента; с двадцати четырех (24) часовым интервалом между сбором миниколичества костного мозга (MMH) и началом процедуры истощения эритроцитов.
(2) Контроль при исследовании: свежеприготовленный хемотаксический продукт гемопоэтических стволовых клеток, с полной характеристикой продукта после перфузии хемотаксического продукта гемопоэтических стволовых клеток через катетер через 48 и 72 часа после сбора миниколичества костного мозга (MMH).
(3) Эксперимент: хемотаксический продукт гемопоэтических стволовых клеток, полученный из криоконсервированного сбора миниколичества костного мозга (MMH), с полной характеристикой продукта после перфузии хемотаксического продукта гемопоэтических стволовых клеток, полученного из криоконсервированного сбора миниколичества костного мозга (MMH), через катетер через 48 и 72 часа после сбора миниколичества костного мозга (MMH), минус время, в течение которого хранился криоконсервированный сбор миниколичества костного мозга (MMH) (определяемое как >24 часов)
Проведение исследования
Для того чтобы получить достаточное количество CD34+ клеток для проведения планируемого эксперимента требуется (2) донора. От каждого донора собирают большее чем, или равное 80 мл количество сбора костного мозга и ≥30 мл периферической крови.
Хранение входящего продукта: Образцы могут храниться при температуре от 2°C до 8°C в течение двадцати четырех (24) часов до начала осуществления метода снижения содержания эритроцитов.
После снижения содержания эритроцитов, сбора миниколичества костного мозга (MMH) от обоих доноров объединяют и затем разделяют на две равных фракции. Одну фракцию используют в качестве контроля в виде свежего (незамороженного) продукта, а другую фракцию используют для испытания на криоконсервацию.
Для испытания криоконсервации, сбор миниколичества костного мозга с пониженным содержанием эритроцитов замораживают при -86°C в морозильной камере и затем криогенно хранят в паровой фазе(< -150°C) морозильного аппарата, который замораживает с помощью жидкого азота (LNF), используя криопротектор, содержащий жидкий источник плазмозамещающего средства Hetastarch (6% Hetastarch в 0,9% хлорида натрия, производимого фирмой Hospira). Методом приготовления криопротектора и замораживания и криогенного хранения миниколичества костного мозга с пониженным содержанием эритроцитов является следующий метод. 145 мл 25% HSA (сывороточный альбумин человека, Baxter, 060-998 или эквивалент) и 71,4 мл DMSO (Cryoserv) переносят в один (1) мешок с 500 мл 6% Hetastarch (Hospira, 0074-7248-03 или эквивалент). Приготовленный криопротектор содержит 10% DMSO, 4,2% Hetastarch, и 5% HSA). Пакет с плазмозамещающим средством Hetastarch переворачивают около 10 раз для перемешивания содержимого. Полученный криопротектор хранят при температуре 2-8°C в холодильнике в течение, по меньшей мере, 2 часов и не более чем 24 часа после приготовления. Требуемый объем криопротектора переносят в препарат сбора миниколичества костного мозга (MMH), так чтобы конечные концентрации DMSO, Hetastarch и HSA в продукте человеческих клеток-прародителей составляли 5%, 2,1%, и 2,5% соответственно. Образцы продукта сбора миниколичества костного мозга (MMH) с добавленным криопротектором отбирают для анализа методом исключения красителя трипанового синего (жизнеспособности), количества лейкоцитов, и стерильности. Трубку приготовленного мешка для замораживания теплоизолируют, определяют объем продукта сбора миниколичества костного мозга (MMH) для каждого приготовленного мешка для замораживания, и мешок для замораживания помещают внутрь коробки/кассеты для замораживания. Коробку/кассету для замораживания помещают горизонтально внутрь механического морозильного аппарата при -86°C. Продукт сбора миниколичества костного мозга (MMH) можно хранить в механическом морозильном аппарате при -86°C с целью кратковременного хранения до шести (6) месяцев. Для долгосрочного хранения, кассету (кассеты) вынимают из механического морозильного аппарата при -86°C и помещают в морозильный аппарат с жидким азотом (LNF) для хранения в паровой фазе жидкого азота вместе с образцом (образцами) продукта сбора миниколичества костного мозга (MMH) для анализа.
Как контрольные (незамороженные), так и криоконсервированные (после разморозки) образцы подвергают обработке в системе Isolex в принципе так же, как описано в примере 5 выше. Из селектированных CD34+ клеток готовят образцы в двух шприцах объемом 10 мл. Проводят полное исследование продукта в следующие моменты времени: (i) после перфузии продукта через катетер через 48 часов после сбора миниколичества костного мозга (MMH); и (ii) после перфузии продукта через катетер через 72 часа после сбора миниколичества костного мозга (MMH). Для криоконсервированных образцов, термин "72 часа после сбора", например, означает время от момента сбора до момента испытания, исключая время, пошедшее на замораживание и криогенное хранение истощенного по эритроцитам костного мозга.
Ключевые детерминанты качества CD34+ клеток продукта гемопоэтических стволовых клеток включают: (i) подсчет CD34+ клеток и определение жизнеспособности с помощью красителя 7-AAD; (ii) SDF-1/CXCR-4 опосредованную миграционную активность CD34+ клеток; (iii) экспрессию CXCR-4 антигена клеточной поверхности на CD34+ клетках; и (iv) рост гемопоэтических колоний клеток-прародителей (CFU). Этот эксперимент повторяют три раза.
Краткие выводы
Исследование проводили в соответствии с описанными выше методами. Все отклонения от методологии и используемые материалы подробно описаны в соответствующих разделах обсуждения результатов, представленных ниже.
В таблице 27 приводится соответствующая информация по донорам костного мозга, используемого в этом исследовании.

В таблице 28 приводится объем образца, содержание и выход эритроцитов RBC, жизнеспособность и чистота клеток в неподвергнутом обработке сборе миниколичества костного мозга после 24 часового хранения в холодильнике при 2-8°C.

В каждом из экспериментов, сбор миниколичества костного мозга (MMH) от каждой пары доноров объединяли после истощения эритроцитов.
В таблице 29 приведено содержание эритроцитов (RBC), жизнеспособность и извлечение клеток объединенного сбора миниколичества костного мозга (MMH) после истощения эритроцитов (RBC):

После истощения эритроцитов (RBC), каждый из объединенных образцов сбора миниколичества костного мозга (MMH) разделяли на две равные фракции. Одну использовали в качестве свежего (незамороженнного) контрольного образца, а другую использовали для исследования криоконсервирования.
Для криоконсервирования, сбор миниколичества костного мозга (MMH), смешанный с равным объемом охлажденного криопротектора, загружали поровну в два контейнера марки Cryocyte объемом 250 мл, замораживали в механическом аппарате для замораживания (-86°C) и затем хранили криоконсервированными в паровой фазе аппарате для замораживания в жидком азоте в соответствии с протоколом. В таблице 30 представлены данные, полученные для размороженного и промытого сбора миниколичества костного мозга (MMH):

В таблице 31 приводится качество CD34+ клеток и извлечение хемотаксического продукта гемопоэтических стволовых клеток, приготовленного из незамороженного и криоконсервированного сбора миниколичества костного мозга (MMH) после обработки в системе Isolex.

После обработки в системе Isolex каждой объединенной пары истощенных по эритроцитам сборов миниколичества костного мозга (MMH), готовили два образца хемотаксического продукта гемопоэтических стволовых клеток ("AMR-001") с равным числом CD34+ клеток, каждый в шприце объемом 10 мл. Оба образца AMR-001 хранили при 2-8°C для испытания на стабильность. Через 48 и 72 часа после сбора миниколичества костного мозга (MMH) (для криоконсервированных образцов сбора миниколичества костного мозга (MMH), не включалось время криогенного хранения), приготовленный образец AMR-001 перфузировали через баллонный дилатационный катетер, используемый так же, как и в случае клинического образца AMR-001. Осуществляли полное исследование CD34+ клеток на перфузированных образцах AMR-001, и результаты представлены в таблицах 32, 33, 34, и 35. В таблице 36 приведены используемые баллонные дилатационные катетеры.





Обсуждение
Целью этого исследования являлась оценка качества образца AMR-001, приготовленного из криоконсервированного сбора миниколичества костного мозга (MMH).
После обработки в системе Isolex, извлечение CD34+ клеток образца AMR-001, приготовленного из криоконсервированного сбора миниколичества костного мозга (MMH) (контрольные образцы) составляло в среднем 34,6±4,35% (интервал от 30,3% до 39%), что находится внутри приемлемого интервала для приготовления AMR-001 для клинического применения. Следует отметить, что приведенные выше данные оценивают без учета клеток, изъятых для исследований в процессе приготовления образца, поэтому фактическое извлечение CD34+ клеток будет слегка выше, чем представленное значение.
После катетера извлечение CD34+ клеток составляло 100,52±4,39% (от 95,65% до 104,17%) через 48 часов после сбора миниколичества костного мозга (MMH) и 94,50±6,67% (от 89,20% до 101,99%) через 72 часа после сбора миниколичества костного мозга (MMH). Не наблюдалось существенного снижения жизнеспособности (таблица 32), экспрессии CXCR-4 (таблица 33), миграционной активности (таблица 34) и роста колониеобразующих единиц (CFU) (таблица 35) CD34+ клеток через 72 часа после сбора миниколичества костного мозга (MMH) по сравнению с показателями, определяемыми через 48 часов после сбора миниколичества костного мозга (MMH).
Для исследования криоконсервации, истощенные по эритроцитам (RBC) образцы сбора миниколичества костного мозга (MMH) подвергали криоконсервации в соответствии с протоколом для криоконсервации костного мозга для трансплантации, где образцы сбора миниколичества костного мозга (MMH), смешанные с равным объемом криопротектора, с конечной концентрацией 5% DMSO, 2,5% HSA и 2,1% Hetastarch (из жидкого источника 6% Hetastarch, Hospira) замораживали при -86°C и затем криогенно хранили в паровой фазе морозильного аппарата с жидким азотом (LNF).
После криоконсервации и размораживания, сохраняется стабильность, жизнеспособность, подвижность и рост в культуре селектированных в системе Isolex CD34+ клеток. Таким образом, замороженные-размороженные клетки удовлетворяют критериям клинического использования.
В некоторых вариантах осуществления, вторая аликвота включает замороженный хемотаксический продукт гемопоэтических стволовых клеток. В некоторых вариантах осуществления, аликвоту размораживают через 30 дней после момента времени проведения первой инфузии, и образцы размороженного хемотаксического продукта гемопоэтических стволовых клеток отбирают для анализа количества лейкоцитов (WBC), анализа с помощью проточной цитометрии (числа и жизнеспособности CD34+ клеток), окрашивания по Грамму, и испытания на стерильность. Размороженный хемотаксический продукт гемопоэтических стволовых клеток допускается для применения для инфузии через 1 или 2 дня после размораживания только в том случае, если он удовлетворяет следующим критериям:
Чистота CD34+ клеток составляет, по меньшей мере, около 70%, 75%, 80%, 85%, 90% или 95%;
Отрицательный результат окрашивания по Грамму для селектированной положительной фракции;
Уровни эндотоксинов: меньше чем примерно 0,5 эндотоксиновых единиц/мл;
Выход жизнеспособных CD34+ клеток "хемотаксического продукта гемопоэтических стволовых клеток" удовлетворяет требуемому дозированию в соответствующей группе, подвергаемой лечению;
CD34+ клетки являются жизнеспособными, по меньшей мере, примерно на 70%, 75%, 80%, 85%, 90% или 95%, при анализе с использованием красителя 7-AAD;
Результат испытания на стерильность для "надосадочной жидкости положительной фракции" в соответствии с фармакопеей США: отрицательный (через 14 дней).
Оценка стерильности продукта стволовых клеток, включающая окрашивание по Грамму и обнаружение эндотоксинов, проводится до того, как он допускается к применению для инфузии. Проводится испытание в соответствии с фармакопеей США на стерильность культуры (бактериальную и грибковую) и результаты сообщаются главному исследователю. В случае положительного результата испытания на стерильность в соответствии с фармакопеей США, субъекта и дежурного лечащего врача немедленно оповещают об этом, с указанием, по возможности, вида и чувствительности организма, и документальное подтверждение проведения соответствующего антимикробного лечения и результаты лечения фиксируются на месте проведения исследования и организатором исследования.
Вторую аликвоту, включающую размороженный хемотаксический продукт гемопоэтических стволовых клеток, готовят, как описано в примере 7, транспортируют в лабораторию катетеризации, как описано в примере 8, и инфузируют пациенту, как описано в примере 9, в момент времени проведения второй инфузии. В некоторых вариантах осуществления, момент времени проведения второй инфузии составляет 30 дней после момента времени проведения первой инфузии.
В некоторых вариантах осуществления, третью аликвоту, включающую замороженный хемотаксический продукт гемопоэтических стволовых клеток, размораживают через 60 дней после момента времени проведения первой инфузии, и образцы третьей аликвоты, включающей хемотаксический продукт гемопоэтических стволовых клеток, отбирают для анализа количества лейкоцитов (WBC), анализа с помощью проточной цитометрии (числа и жизнеспособности CD34+ клеток), окрашивания по Грамму, и испытания на стерильность. Размороженный хемотаксический продукт гемопоэтических стволовых клеток допускается для применения для инфузии через 1 или 2 дня после размораживания только в том случае, если он удовлетворяет следующим критериям:
Чистота CD34+ клеток составляет, по меньшей мере, около 70%, 75%, 80%, 85%, 90% или 95%
Отрицательный результат окрашивания по Грамму для селектированной положительной фракции;
Уровни эндотоксинов: меньше чем примерно 0,5 эндотоксиновых единиц/мл;
Выход жизнеспособных CD34+ клеток "хемотаксического продукта гемопоэтических стволовых клеток" удовлетворяет требуемому дозированию в соответствующей группе, подвергаемой лечению;
CD34+ клетки являются жизнеспособными, по меньшей мере, примерно на 70%, 75%, 80%, 85%, 90% или 95%, при анализе с использованием красителя 7-AAD;
Результат испытания на стерильность для "надосадочной жидкости положительной фракции" в соответствии с фармакопеей США: отрицательный (через 14 дней).
Оценка стерильности продукта стволовых клеток, включающая окрашивание по Грамму и обнаружение эндотоксинов, проводится до того, как он допускается к применению для инфузии. Проводится испытание в соответствии с фармакопеей США на стерильность культуры (бактериальную и грибковую) и результаты сообщаются главному исследователю. В случае положительного результата испытания на стерильность в соответствии с фармакопеей США, субъекта и дежурного лечащего врача немедленно оповещают об этом, с указанием, по возможности, вида и чувствительности организма, и документальное подтверждение проведения соответствующего антимикробного лечения и результаты лечения фиксируются на месте проведения исследования и организатором исследования.
Размороженный хемотаксический продукт гемопоэтических стволовых клеток третьей аликвоты готовят, как описано в примере 7, транспортируют в лабораторию катетеризации, как описано в примере 8, и инфузируют пациенту, как описано в примере 9, в момент времени проведения третьей инфузии. В некоторых вариантах осуществления, момент времени проведения третьей инфузии составляет 60 дней после момента времени проведения первой инфузии.
Предполагается, что введение дозы активных клеток в четко определенное время после острого инфаркта миокарда согласно описываемому изобретению может иметь своим результатом снижение основных отрицательных сердечных явлений, включая, но этим не ограничивая, преждевременную смерть, повторный инфаркт миокарда, сердечную недостаточность с застойными явлениями, сильные аритмии, и острый коронарный синдром.
ПРИМЕР 13. Совместное введение хемотаксического продукта гемопоэтических стволовых клеток со средством, ускоряющим рост кардиомиоцитов
Описываемое изобретение позволяет предотвратить потери кардиомиоцитов после острого инфаркта миокарда путем усиления перфузии и предотвращения апоптоза. Последующее восстановление сердечной функции требует значительного повышения регенеративной способности кардиомиоцитов. Восстановление кардиомиоцитов требует соответствующей перфузии, способствующей устойчивому росту кардиомиоцитов или облегчению последствий ишемии, включающих гибернацию и апоптоз.
Предполагается, что фармацевтическая композиция, включающая хемотаксический продукт гемопоэтических стволовых клеток настоящего изобретения и, по меньшей мере, одно совместимое активное средство, которое ускоряет рост кардиомиоцитов, может (i) восстанавливать сердечную функцию после острого инфаркта миокарда и (ii) предотвращать основные отрицательные сердечные явления. В одном варианте осуществления, фармацевтическая композиция, включающая хемотаксический продукт гемопоэтических стволовых клеток настоящего изобретения и, по меньшей мере, одно совместимое активное средство, которое ускоряет рост кардиомиоцитов, увеличивает перфузию в периинфарктной зоне. В другом варианте осуществления, фармацевтическая композиция, включающая хемотаксический продукт гемопоэтических стволовых клеток настоящего изобретения и, по меньшей мере, одно совместимое активное средство, которое ускоряет рост кардиомиоцитов, увеличивает перфузию в гибернирующем миокарде. В другом варианте осуществления, фармацевтическая композиция, включающая хемотаксический продукт гемопоэтических стволовых клеток настоящего изобретения и, по меньшей мере, одно совместимое активное средство, которое ускоряет рост кардиомиоцитов, сохраняет кардиомиоциты от апоптоза. В другом варианте осуществления, фармацевтическая композиция, включающая хемотаксический продукт гемопоэтических стволовых клеток настоящего изобретения и, по меньшей мере, одно совместимое активное средство, которое ускоряет рост кардиомиоцитов, сохраняет кардиомиоциты от гибернации. В другом варианте осуществления, фармацевтическая композиция, включающая хемотаксический продукт гемопоэтических стволовых клеток настоящего изобретения и, по меньшей мере, одно совместимое активное средство, которое ускоряет рост кардиомиоцитов, вызывает образование новых кардиомиоцитов взамен потерянных кардиомиоцитов. В другом варианте осуществления, фармацевтическая композиция, включающая хемотаксический продукт гемопоэтических стволовых клеток настоящего изобретения и, по меньшей мере, одно совместимое активное средство, которое ускоряет рост кардиомиоцитов, предотвращает вентрикулярное ремоделирование левого желудочка.
В одном варианте осуществления, по меньшей мере, одно совместимое активное средство, которое ускоряет рост кардиомиоцитов, включает нейрегулин 1. Рекомбинантный человеческий нейрегулин 1 может быть приобретен у производящих его фирм. (Cell Sciences, Novus Biologicals, R & D Systems, Raybiotech, Inc., Shenandoah Biotechnology, Spring Bioscience). Дополнительные совместимые активные средства, которые ускоряют рост кардиомиоцитов, включают, но этим не ограничивая, фактор роста эндотелия сосудов (VEGF)-A, VEGF-B, VEGF-C, VEGF-D, плацентный фактор роста (PIGF), катехоламины, такие как, но этим не ограничивая, норэпинефрин (Adams, J.W., and Brown, J.H. Oncogene. 20(14):1626-1634, 2001; Laks, M.M., et al. Chest. 64:75-78, 1973), эндотелин-1 (Adams, J.W., and Brown, J.H. Oncogene. 20(14):1626-1634), простагландин F2α (Adams, J.W., and Brown, J.H. Oncogene. 20(14):1626-1634), ангиотензин II (Adams, J.W., and Brown, J.H. Oncogene. 20(14):1626-1634), форболовые эфиры (Schluter, K.D., and Piper, H.M. FASEB J. 13:S17-S22, 1999), нейропептид Y (Schluter, K.D., and Piper, H.M. FASEB J. 13:S17-S22, 1999), трансформирующий фактор роста β1 (TGF-1β), Gq белок (Schluter, K.D., and Piper, H.M. FASEB J. 13:S17-S22, 1999; Adams, J.W., and Brown, J.H. Oncogene. 20(14):1626-1634), диацилглицерин (DAG) (Schluter, K.D., and Piper, H.M. FASEB J. 13:S17-S22, 1999), салусин-α (Yu, F., et al. Regul. Pep. 122(3):191-197, 2004), салусин-β (Yu, F., et al. Regul. Pep. 122(3):191-197, 2004), инсулиноподобный фактор роста (IGF-1) (Davis, M.E., et al. Proc. Natl. Acad. Sci. USA. 103(21):8155-8160, 2006), миостатин (Sharma, M., et al. J. Cell. Physiol. 180(l):l-9, 1999), гранулоцитарный колониестимулирующий фактор (G-CSF) (Ohki, Y., et al. FASEB J. doi:10.1096/fj.04-3496fje), макрофагный колониестимулирующий фактор (M-CSF) (Okazaki, T., et al. Am. J. Pathol. 171:1093-1103, 2007), TWEAK (фактор некроза опухолей-подобный слабый индуктор апоптоза), тиазолидинедионы, такие как, но этим не ограничивая, росиглитазон (Duan, S. Z., et al. Circul. Res. 97:372-379, 2005), и их варианты или рекомбинантные производные. Содержание приведенных публикаций проводится здесь путем ссылки на них.
Увеличивающиеся дозы, по меньшей мере, одного из таких средств, как нейрегулин 1, фактор роста эндотелия сосудов (VEGF)-A, VEGF-B, VEGF-C, VEGF-D, плацентный фактор роста (PIGF), катехоламины, такие как, но этим не ограничивая, норэпинефрин, эндотелин-1, простагландин F2α, ангиотензин II, форболовые эфиры, нейропептид Y, активный трансформирующий фактор роста β1 (TGF-1β), Gq белок, диацилглицерин (DAG), салусин-α, салусин-β, инсулиноподобный фактор роста (IGF-1), миостатин, гранулоцитарный колониестимулирующий фактор (G-CSF), макрофагный колониестимулирующий фактор (M-CSF), TWEAK (фактор некроза опухолей-подобный слабый индуктор апоптоза), тиазолидинедионы, такие как, но этим не ограничивая, росиглитазон, и их варианты или рекомбинантные производные, смешивают с хемотаксическим продуктом гемопоэтических стволовых клеток описываемого изобретение и подвергают испытанию in vitro после прохождения продукта через катетер на жизнеспособность, стерильность, чистоту и активность, то есть жизнеспособность, миграционную способность и рост колониеобразующих единиц (CFU), после хранения в течение до 72 часов. В случае сохранения активности, чистоты и жизнеспособности, очищенные, стерильные полученные от человека CD34+ клетки, содержащие субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованная хемотаксической активностью, инфузируют через хвостовую вену мышам с тяжелым комбинированным иммунодефицитом (Nod SCID mice) после наложения лигатуры на коронарную артерию и ее снятия (модель индуцированного острого инфаркта миокарда). Влияние этого лечения на кардиальную перфузию, функцию сердечной мышцы, гистопатологию, апоптоз, и рубцевание оценивают после инфузии и сравнивают с контрольными мышами (то есть, с мышами с тяжелым комбинированным иммунодефицитом, которым не инфузировали клетки). Предшествующие исследования показали улучшение перфузии, неоангиогенеза у человека, предотвращение апоптоза, и сохранение сердечной функции у животных, подвергнутых лечению, по сравнению с контрольными животными. Далее, увеличивающиеся дозы, по меньшей мере, одного из таких средств как нейрегулин 1, фактор роста эндотелия сосудов (VEGF)-A, VEGF-B, VEGF-C, VEGF-D, плацентный фактор роста (PIGF), катехоламины, такие как, но этим не ограничивая, норэпинефрин, эндотелин-1, простагландин F2α, ангиотензин II, форболовые эфиры, нейропептид Y, активный трансформирующий фактор роста β1 (TGF-1β), Gq белок, диацилглицерин (DAG), салусин-α, салусин-β, инсулиноподобный фактор роста (IGF-1), миостатин, гранулоцитарный колониестимулирующий фактор (G-CSF), макрофагный колониестимулирующий фактор (M-CSF), TWEAK (фактор некроза опухолей-подобный слабый индуктор апоптоза), тиазолидинедионы, такие как, но этим не ограничивая, росиглитазон, и их варианты или рекомбинантные производные, добавляют к очищенным, стерильным полученным от человека CD34+ клеткам описываемого изобретения, содержащим субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, и результаты сравнивают с результатами для контрольных животных, и с результатами для животных, которых лечили только с помощью очищенных, стерильных полученных от человека CD34+ клеток описываемого изобретения, содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью.
Если такая доклиническая модель показывает синергетический положительный эффект для очищенных, стерильных полученных от человека CD34+ клеток описываемого изобретения, содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, объединенных, по меньшей мере, с одним совместимым активным средством, ускоряющим рост кардиомиоцитов, предлагается проведение исследования безопасности и эффективности эскалации дозы и на пациентах с острым инфарктом миокарда. Для этого исследования, пациенты получают очищенные, стерильные полученные от человека CD34+ клетки описываемого изобретения, содержащие субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, вместе, по меньшей мере, с одним совместимым активным средством, которое ускоряет рост кардиомиоцитов, или без использования этого средства. По меньшей мере, одно совместимое активное средство, которое ускоряет рост кардиомиоцитов, вводят в возрастающих дозах для определения (i) средней терапевтической дозы (MTD) и (ii) усиливается ли перфузия и сердечная функция в результате комбинации нейрегулина 1 и очищенных, стерильных полученных от человека CD34+ клеток описываемого изобретения, содержащих субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью, по сравнению только с очищенными, стерильными полученными от человека CD34+ клетками описываемого изобретения, содержащими субпопуляцию высокоактивных клеток, экспрессирующих CXCR-4 и обладающих CXCR-4-опосредованной хемотаксической активностью.
Несмотря на то, что описываемое изобретение было раскрыто с помощью его конкретных вариантов осуществления, для специалистов в этой области является очевидным, что могут быть сделаны различные изменения и могут быть проведены замены эквивалентов без отклонения от истинной сущности и объема изобретения. Кроме того, для возможности применения конкретной ситуации, материала, композиции материала, способа, стадии или стадий способа, для достижения целей, сущности и объема описываемого изобретения, может быть внесено много изменений. Предполагается, что все такие изменения входят в объем прилагаемых здесь пунктов формулы изобретения.
Реферат
Изобретение относится к медицине и касается применения фармацевтической композиции в производстве лекарственного средства для лечения неблагоприятного вентрикулярного ремоделирования, возникающего в результате повреждения области инфаркта вследствие острого инфаркта миокарда. Указанная фармацевтическая композиция включает терапевтическое количество стерильного изолированного хемотаксического гемопоэтического продукта стволовой клетки, стабилизирующее количество сыворотки и терапевтический агент для содействия функции существующих кардиомиоцитов, чтобы компенсировать потерю функции кардиомиоцитов вследствие смерти кардиомиоцитов. Изобретение обеспечивает уменьшение повреждений в зоне инфаркта благодаря предупреждению потери кардиомиоцитов после острого инфаркта миокарда посредством улучшения перфузии и предотвращения апоптоза. 1 н. и 26 з.п. ф-лы, 13 пр., 4 ил., 36 табл.
Формула
(a) терапевтического количество стерильного изолированного хемотаксического гемопоэтического продукта стволовой клетки, который включает ненабухающую, изолированную популяцию аутологичных мононуклеарных клеток, обогащенных CD34+ клетками, которые дополнительно содержат субпопуляцию по меньшей мере 0,5 × 106 высокоактивных SDF-1 подвижных CD34+/CXCR-4+ клеток, которые имеют CXCR-4 опосредованную хемотаксическую активность, и является эффективным (i) для снижения клеточной гибели кардиомиоцитов путем улучшения перфузии и (ii), чтобы уменьшить апоптоз,
тем самым сохраняя существующие кардиомиоциты и их функции в области инфаркта и обеспечивая лечение неблагоприятного вентрикулярного ремоделирования;
(b) стабилизирующее количество сыворотки, а также
(c) терапевтически эффективное количество по меньшей мере одного совместимого терапевтического агента, выбранного из группы, состоящей из диуретика, противоаритмического средства, антиангинального средства, цитокина, агониста рецептора тирозинкиназы, вазоактивного средства, антикоагулянта, фибринолитического средства и гиперхолестеринемического средства, которое является эффективным для содействия функции существующих кардиомиоцитов, чтобы компенсировать потерю функции кардиомиоцитов вследствие смерти кардиомиоцитов,
где
композиция составлена для введения парентерально через катетер;
стабилизирующее количество сыворотки является эффективным, чтобы сохранить CXCR-4 опосредованную активность хемотаксиса и гемопоэтическую колониеобразующую активность субпопуляции SDF-1 подвижных CD34+/CXCR-4+ клеток; и
в течение по меньшей мере 24 часов после взятия изолированной популяции аутологичных мононуклеарных клеток при тестировании in vitro после прохождения через катетер:
(1) по меньшей мере 70% клеток в фармацевтической композиции являются клетки CD34+,
(2) композиция сохраняет CXCR-4-опосредованную хемотаксическую активность субпопуляции высокоактивных SDF-1 подвижных CD34+/CXCR-4+ клеток, которые имеют CXCR-4-опосредованную хемотаксическую активность, измеренную перед очисткой;
(3) клетки композиции по меньшей мере на 70% жизнеспособны и
(4) по меньшей мере некоторые из клеток композиции способны образовывать гемопоэтические колонии in vitro, а также
применение осуществляют во время проведения одной или более инфузий для поддержания адекватной перфузии тем самым поддерживая кардиомиоциты в периинфарктной пограничной зоне и сохранения и/или восстановления жизнеспособности периинфарктного миокарда и лечении неблагоприятного вентрикулярного ремоделирования.
(a) клетки композиции способны образовывать гемопоэтические колонии in vitro, и
(b) композиция сохраняет по меньшей мере 2% CXCR-4-опосредованной хемотактической активности субпопуляции высокоактивных SDF-1 подвижных CD34+/CXCR-4+ клеток, которые имеют CXCR-4-опосредованную хемотаксическую активность.
(a) клетки композиции способны образовывать гемопоэтические колонии in vitro, и
(b) композиция сохраняет по меньшей мере 2% CXCR-4- опосредованную хемотаксическую активность субпопуляции высокоактивных SDF-1 подвижных CD34+/CXCR-4+ клеток, которые имеют CXCR-4-опосредованную хемотаксическую активность.
композиция сохраняет по меньшей мере 2% CXCR-4- опосредованную хемотаксическую активность субпопуляции высокоактивных CD34+/CXCR-4+ клеток, которые имеют CXCR-4- опосредованную хемотаксическую активность.

Комментарии