Лейкопластырная структура для лечения ран, вызванных вросшими ногтями - RU2717937C2
Код документа: RU2717937C2
Чертежи

























Описание
ОБЛАСТЬ ТЕХНИКИ, К КОТОРОЙ ОТНОСИТСЯ ИЗОБРЕТЕНИЕ
Данное изобретение относится к лейкопластырной структуре для лечения ран, вызванных вросшими ногтями. Более конкретно, данное изобретение относится к лейкопластырной структуре, крепящейся к пальцу руки или ноги вдоль бокового края ногтя для лечения раны, вызванной вросшим ногтем, причем лейкопластырная структура содержит: (i) зону приклеивания к ране, имеющую эластичную поверхность для приклеивания к ране, приклеиваемую к ране, вызванной вросшим ногтем; и (ii) направляющую зону, имеющую скользящий желобок, который принимает боковой край ногтя, причем скользящий желобок выполнен с возможностью скольжения в продольном направлении ногтя вдоль бокового края ногтя, при этом лейкопластырная структура имеет приближенно столбчатую форму, скользящий желобок простирается на протяжении, по меньшей мере, части длины между передним концевым участком и задним концевым участком лейкопластырной структуры в продольном направлении лейкопластырной структуры, а эластичная поверхность для приклеивания к ране направляется к положению раны, вызванной вросшим ногтем, когда лейкопластырную структуру крепят к пальцу руки или ноги. Когда используют лейкопластырную структуру согласно данному изобретению, ввиду связи между зоной приклеивания к ране и направляющей зоной, рану от вросшего ногтя можно с уверенностью вылечить также около корня ногтя - в дополнение к лечению около кончика ногтя - безотносительно степени деформации вросшего ногтя и выраженности боли от раны, вызванной вросшим ногтем. Вылечить корень ногтя эффективно и результативно по традиционной методике не удается. С помощью данного изобретения, рану, вызванную вросшим ногтем, можно вылечить эффективно и результативно, а боль от раны, вызванной вросшим ногтем, можно ослабить быстро и решительно. (А именно, позаботиться о ране можно незамедлительно.) Помимо этого, лейкопластырная структура согласно данному изобретению имеет функцию, позволяющую способствовать коррекции вросшего ногтя, поскольку эффект коррекции вросшего ногтя обеспечивается эффектом поднятия бокового края ногтя (боковой кромки ногтя).
УРОВЕНЬ ТЕХНИКИ
Понятие деформации ногтя распространяется на «завернувшийся ноготь» и «вросший ноготь». Зачастую, выражение «завернувшийся ноготь» и выражение «вросший ноготь» употребляются без указаний их отличия друг от друга. Однако состоянию, в котором ноготь будто завернули по бокам, обычно дают название «завернувшийся ноготь», а состоянию, в котором ноготь значительно искривлен, а оба конца ногтя врастают в кожу или плоть (мягкую ткань), во многих случаях дают название «вросший ноготь». Поэтому в данном изобретении, если не указано иное, термин «вросший ноготь» употребляется в качестве общего термина, обозначающего деформацию ногтя, вызывающую причинение раны и боли пальцу руки или ноги пациента. В случае вросшего ногтя, одна или обе стороны боковых краев ногтя глубоко врастают в ногтевой желобок одновременно с ростом ногтя и вонзаются в мягкую ткань (плоть ногтевого желобка и ногтевого ложа), вызывая воспаление, сопровождаемое болью или сильной болью. Когда вросший ноготь становится серьезно беспокоящим, воспаление распространяется до корня ногтя и боль усиливается. Вросший ноготь вызывается главным образом давлением, раной, перерезом и - например - врожденным дефектом. Вросший ноготь особенно часто возникает на большом пальце ноги. В качестве обычных способов лечения вросшего ногтя, известны способ удаления бокового края ногтя, вросшего в ногтевой желобок, посредством хирургической операции и способ использования корректора или корректирующего устройства. В качестве способа использования корректора и корректирующего устройства, можно рассмотреть, например, патент США №4057055 (патентный документ 1), публикацию №Н08-215227 не проходившей экспертизу заявки на патент Японии (патентный документ 2), публикацию №2001-276104 не проходившей экспертизу заявки на патент Японии (патентный документ 3), публикацию №2011-104231 не проходившей экспертизу заявки на патент Японии (патентный документ 4), публикацию №2002-360619 не проходившей экспертизу заявки на патент Японии (патентный документ 5), публикацию №WO2008-142880 международной заявки на патент (патентный документ 6) и патент Японии №5579913 (патентный документ 7).
Однако способ, предусматривающий использование хирургической операции, сложен, а ширина ногтевой пластинки надолго становится узкой после операции. Помимо этого, при осуществлении способа, предусматривающего использование хирургической операции, ноготь, врастающий в мягкую ткань, частично срезают и удаляют. Таким образом, операция затруднена, когда есть риск бактериальной инфекции. Даже если вросший ноготь временно вылечивают посредством хирургической операции, частичное удаление ногтя не исправляет тенденцию скручивания в направлении скручивания для ногтя в целом. Таким образом, вросший ноготь часто появляется снова после операции. Вследствие этого, в настоящее время принято думать, что в качестве способа лечения вросшего ногтя предпочтителен способ, не предусматривающий хирургическую операцию, т.е. консервативный способ.
В случае способов использования корректора или корректирующего устройства, раскрытых в патентных документах 1-7, сам вросший ноготь (деформированный ноготь) можно корректировать довольно неплохо с помощью некоторых из этих способов. Однако все способы, раскрытые в патентных документах 1-7, не являются непосредственно обеспечивающими терапевтическое воздействие на рану, вызванную вросшим ногтем. Соответственно, в общем случае, рану, вызванную вросшим ногтем, вылечить эффективно и результативно любыми из способов, раскрытыми в патентных документах 1-7, не удается. Кроме того, не удается быстро и решительно ослабить боль. (А именно, не удается позаботиться о ране незамедлительно.)
В качестве воспринимаемого как традиционный способ лечения раны, вызванной вросшим ногтем, известны способ наложения лейкопластыря или аналогичного средства на рану и способ накрытия участка бокового края вросшего ногтя (боковой кромки ногтя) телом из металла или смоляным телом, имеющим продолговатую форму. В качестве способа наложения лейкопластыря или аналогичного средства на рану, вызванную вросшим ногтем, можно рассмотреть, например, публикацию №2012-125527 не проходившей экспертизу заявки на патент Японии (патентный документ 8) и публикацию №2013-81723 не проходившей экспертизу заявки на патент Японии (патентный документ 9). В качестве способа накрытия участка бокового края вросшего ногтя телом из металла или смоляным телом, имеющим продолговатую форму, можно рассмотреть публикацию №2004-329646 не проходившей экспертизу заявки на патент Японии (патентный документ 10) и публикацию №2007/0287945А1 не проходившей экспертизу заявки на патент США (патентный документ 11).
Лейкопластырь или аналогичное средство, использование которого предусматривается в способе согласно патентному документу 8 и патентному документу 9, имеет структуру, по существу, такую же, как структура обычного лейкопластыря первой помощи, за исключением того, что положение соприкасающейся с раной подушечки (накрывающего рану участка) несколько отличается от положения, характерного для обычного лейкопластыря первой помощи. Как очевидно из чертежей патентного документа 8 и патентного документа 9, способом, описанным в патентном документе 8 и патентном документе 9, можно лечить рану от вросшего ногтя на участке около кончика, но, по существу, невозможно лечить рану от вросшего ногтя на участке около корня. Как описано выше, когда вросший ноготь становится серьезно беспокоящим, воспаление распространяется до корня ногтя и боль усиливается. Поэтому, если лечить рану от вросшего ногтя на участке около корня, по существу, невозможно, то, по существу, невозможно лечить и серьезную рану, вызванную вросшим ногтем. Соответственно, рану, вызванную вросшим ногтем, не удается эффективно и результативно лечить посредством способов, раскрытых в патентном документе 8 и патентном документе 9. Кроме того, не удается быстро и решительно ослабить боль. (А именно, не удается позаботиться о ране незамедлительно.)
В патентном документе 10 (публикации №2004-329646 не проходившей экспертизу заявки на патент Японии) раскрыт «инструмент для коррекции вросшего ногтя», включающий в себя трубчатое тело, изготовленное из твердого материала, поперечному сечению которого придана С-образная форма. Этот инструмент для коррекции вросшего ногтя крепится к пальцу руки или ноги путем введения участка бокового края вросшего ногтя (боковой кромки ногтя) в участок зазора С-образного поперечного сечения. Когда инструмент для коррекции вросшего ногтя крепят к пальцу руки или ноги, трубчатое тело накрывает участок бокового края вросшего ногтя. Таким образом, если рана, вызванная вросшим ногтем не серьезна, боль от раны немного ослабляется по истечении некоторого времени. Однако инструмент для коррекции вросшего ногтя согласно патентному документу 10 не имеет структурных характеристик для активного лечения раны, вызванной вросшим ногтем. Соответственно, инструмент для коррекции вросшего ногтя не обеспечивает непосредственное терапевтическое воздействие на рану, вызванную вросшим ногтем, и им, по существу, невозможно вылечить серьезную рану, вызванную вросшим ногтем. Как пояснялось выше, в случае раны, вызванной вросшим ногтем, посредством инструмента для коррекции, раскрытого в патентном документе 10, не удается лечить вросший ноготь эффективно и результативно. Кроме того, не удается быстро и решительно ослабить боль. (А именно, не удается позаботиться о ране незамедлительно.)
Существенной особенностью способа, раскрытого в патентном документе 11, является то, что боковой ногтевой валик, плотно контактирующий с участком бокового края вросшего ногтя, отталкивают и сдвигают вбок пальцем, обнажая участок бокового края вросшего ногтя и место раны, а потом накрывают участок бокового края вросшего ногтя длинной деталью (называемой «защитным желобком») из мягкой смолы, которой придана U-образная форма. Таким образом, участок бокового края вросшего ногтя и место раны отделены друг от друга для облегчения заживления раны. Однако в этом случае, когда вросший ноготь является серьезно беспокоящим, место раны и окружающая зона ужасно раздуты сильным воспалением и ощущаются как болезненные. Таким образом, когда боковой ногтевой валик, плотно контактирующий с участком бокового края вросшего ногтя и прижатый к нему, отталкивают и сдвигают вбок пальцем, это сопровождается сильной болью. Кроме того, даже когда боковой ногтевой валик отталкивают и сдвигают вбок принудительно, как описано выше, раскрытое пространство очень мало, а обеспечить достаточное пространство не удается, и выделяется жидкость организма, такая, как гной и лимфа, перекрывая поле зрения во многих случаях. Соответственно, даже квалифицированному оперирующему хирургу нелегко правильно и уверенно накрыть деталью из мягкой смолы всю длину участка бокового края вросшего ногтя (всю длину в продольном направлении ногтя). Помимо этого, как описано выше, когда вросший ноготь становится серьезно беспокоящим, воспаление распространяется на корень ногтя и боль усиливается. Корневой участок ногтя накрыт задним ногтевым валиком (независимо от того, является ноготь вросшим ногтем или нет). Как пояснялось выше, в способе, описанном в патентном документе 11, по существу, невозможно с уверенностью накрыть участок бокового края вросшего ногтя деталью из мягкой смолы около корневого участка ногтя. Таким образом, по существу, невозможно вылечить рану (серьезную рану, вызванную вросшим ногтем) на участке около корня.
Соответственно, способом, раскрытым в патентном документе 11, не удается лечить рану, вызванную вросшим ногтем, эффективно и результативно. Кроме того, не удается быстро и решительно ослабить боль. (А именно, не удается позаботиться о ране незамедлительно.)
ИЗВЕСТНЫЕ ДОКУМЕНТЫ
Патентные документы
Патентный документ 1: патент США №4057055
Патентный документ 2: публикация №Н08-215227 не проходившей экспертизу заявки на патент Японии
Патентный документ 3: публикация №2001-276104 не проходившей экспертизу заявки на патент Японии
Патентный документ 4: публикация №2011-104231 не проходившей экспертизу заявки на патент Японии
Патентный документ 5: публикация №2002-360619 не проходившей экспертизу заявки на патент Японии
Патентный документ 6: публикация №WO2008-142880 международной заявки на патент
Патентный документ 7: патент Японии №5579913
Патентный документ 8: публикация №2012-125527 не проходившей экспертизу заявки на патент Японии
Патентный документ 9: публикация №2013-81723 не проходившей экспертизу заявки на патент Японии
Патентный документ 10: публикация №2004-329646 не проходившей экспертизу заявки на патент Японии
Патентный документ 11: публикация №2007/0287945А1 не проходившей экспертизу заявки на патент США
СУЩНОСТЬ ИЗОБРЕТЕНИЯ
Задачи, решаемые изобретением
Как описано выше, при осуществлении обычных способов (способов коррекции вросшего ногтя), корректирующий инструмент или корректирующее устройство не обеспечивает непосредственное терапевтическое воздействие на рану, вызванную вросшим ногтем. Таким образом, невозможно лечить рану эффективно и результативно и снимать боль быстро и решительно. Кроме того, как описано выше, даже когда используют обычный способ наложения лейкопластыря или аналогичного средства на рану и обычный способ накрытия участка бокового края вросшего ногтя телом из металла или смоляным телом, имеющим продолговатую форму, по существу, невозможно вылечить рану (серьезную раны, вызванную вросшим ногтем) на участке около корня. Соответственно, невозможно лечить рану, вызванную вросшим ногтем, эффективно и результативно и снимать боль быстро и решительно. Чтобы решить вышеупомянутые проблемы, желательно разработать лечебный инструмент и способ лечения, которые позволяют уверенно лечить вросший ноготь также около корня ногтя в дополнение к лечению около кончика ногтя безотносительно степени деформации вросшего ногтя и выраженности боли от раны, вызванной вросшим ногтем, и - хотя это было затруднительно делать по традиционной методике - предоставить возможность уверенно лечить рану, вызванную вросшим ногтем, эффективно и результативно и предоставить возможность ослабления боли от раны, вызванной вросшим ногтем, быстро и решительно (т.е. возможность позаботиться о ране незамедлительно). Иными словами, если говорить кратко, желательно разработать методику уверенного и быстрого лечения раны и снятия боли, вызванной вросшим ногтем, безотносительно степени серьезности беспокойства, причиняемого вросшим ногтем, и выраженности боли от раны, вызванной вросшим ногтем, и положения раны, вызванной вросшим ногтем, в продольном направлении ногтя.
Средства решения задачи
В такой ситуации, в результате интенсивных исследований с целью решения вышеописанной задачи, автор изобретения обнаружил, что эту задачу можно было бы решить посредством лейкопластырной структуры, крепящейся к пальцу руки или ноги вдоль бокового края ногтя для лечения раны, вызванной вросшим ногтем, причем лейкопластырная структура содержит: (i) зону приклеивания к ране, имеющую эластичную поверхность для приклеивания к ране, приклеиваемую к ране, вызванной вросшим ногтем; и (ii) направляющую зону, имеющую скользящий желобок, который принимает боковой край ногтя, причем скользящий желобок выполнен с возможностью скольжения в продольном направлении ногтя вдоль бокового края ногтя, при этом лейкопластырная структура имеет приближенно столбчатую форму, скользящий желобок простирается на протяжении, по меньшей мере, части длины между передним концевым участком и задним концевым участком лейкопластырной структуры в продольном направлении лейкопластырной структуры, а эластичная поверхность для приклеивания к ране направляется к положению раны, вызванной вросшим ногтем, когда лейкопластырную структуру крепят к пальцу руки или ноги. В частности, автор изобретения обнаружил, что эластичную поверхность для приклеивания к ране можно с уверенностью направлять к положению раны посредством особой структуры, образованной путем объединения зоны (i) приклеивания к ране, имеющей эластичную поверхность для приклеивания к ране, приклеиваемую к ране, вызванной вросшим ногтем, и направляющей зоны (ii), имеющей скользящий желобок, который принимает боковой край ногтя, причем скользящий желобок выполнен с возможностью скольжения в продольном направлении ногтя вдоль бокового края ногтя безотносительно степени серьезности беспокойства, причиняемого вросшим ногтем, и положения раны, вызванной вросшим ногтем, в продольном направлении ногтя. В соответствии со знанием этого и было сделано данное изобретение.
Эффекты изобретения
За счет использования лейкопластырной структуры согласно данному изобретению, эластичную поверхность для приклеивания к ране можно эффективно направлять к положению раны безотносительно степени серьезности беспокойства, причиняемого вросшим ногтем, и положения раны, вызванной вросшим ногтем, в продольном направлении ногтя. Таким образом, рану от вросшего ногтя можно уверенно лечить также около корня ногтя в дополнение к лечению около кончика ногтя. По обычной методике корень ногтя не удалось бы лечить эффективно и результативно. Соответственно, теперь рану, вызванную вросшим ногтем, можно лечить эффективно и результативно, а боль от раны, вызванной вросшим ногтем, можно ослабить быстро и решительно. А именно, лечить рану и снимать боль, вызванную вросшим ногтем, можно уверенно и быстро безотносительно степени серьезности беспокойства, причиняемого вросшим ногтем, и положения раны, вызванной вросшим ногтем, в продольном направлении ногтя. Конкретнее, есть уверенность, что если лейкопластырную структуру согласно данному изобретению крепят к пальцу руки или ноги, до даже сильная боль от раны будет ослаблена почти мгновенно или в пределах нескольких секунд, а в пределах нескольких минут или нескольких десятков минут боль пройдет полностью. Кроме того, заживление раны после прикрепления предлагаемой лейкопластырной структуры продвигается быстро. Заживление раны обычно заканчивается в пределах очень короткого периода, т.е., примерно за одну неделю или десять дней. С другой стороны, в случае способов лечения по обычной методике, нельзя ожидать немедленного терапевтического воздействия на рану, вызванную вросшим ногтем, (т.е., боль от раны не проходит незамедлительно). В данной области техники известно, что во многих случаях достаточного заживления серьезной раны не удается достичь даже если лечение продолжают в течение длительных периодов (около одного или двух месяцев), и достижение достаточного заживления раны во многих случаях занимает около двух или трех месяцев.
За счет использования лейкопластырной структуры согласно данному изобретению, эластичную поверхность для приклеивания к ране можно уверенно направлять к положению раны даже тогда, когда подлежащая лечению рана находится на корневом участке ногтя (в этом положении рана не видна, так как накрыта задним ногтевым валиком). По обычной методике это сделать невозможно. Помимо этого, лейкопластырная структура согласно данному изобретению имеет функцию, позволяющую способствовать коррекции вросшего ногтя, поскольку эффект коррекции вросшего ногтя обеспечивается эффектом поднятия бокового края ногтя (боковой кромки ногтя).
КРАТКОЕ ОПИСАНИЕ ЧЕРТЕЖЕЙ
На фиг. 1А представлен схематический вид сбоку, иллюстрирующий пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 1В представлен схематический вид сбоку, иллюстрирующий еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 1С представлен схематический вид сбоку, иллюстрирующий еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 1D представлен схематический вид сбоку, иллюстрирующий еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 1Е представлен схематический вид сбоку, иллюстрирующий еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 1F представлен схематический вид сбоку, иллюстрирующий еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 1G представлен схематический вид сбоку, иллюстрирующий еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 1Н представлен схематический вид сбоку, иллюстрирующий еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 1I представлен схематический вид сбоку, иллюстрирующий еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 1J представлен схематический вид сбоку, иллюстрирующий еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 1K представлен схематический вид сбоку, иллюстрирующий еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 1L представлен схематический вид сбоку, иллюстрирующий еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной в лейкопластырной структуре согласно данному изобретению.
На фиг. 2 представлено схематическое перспективное изображение, иллюстрирующее пример лейкопластырной структуры согласно данному изобретению.
На фиг. 3А представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3В представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3С представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3D представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3Е представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3F представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3G представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3Н представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3I представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3J представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3K представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3L представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3М представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3N представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3O представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3Р представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3Q представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 3R представлено поперечное сечение в направлении, пересекающем продольное направление лейкопластырной структуры, иллюстрирующее еще один пример позиционной связи между зоной приклеивания к ране и направляющей зоной лейкопластырной структуры согласно данному изобретению.
На фиг. 4А представлено схематическое сечение, иллюстрирующее пример всей формы в целом лейкопластырной структуры согласно данному изобретению.
На фиг. 4В представлено схематическое сечение, иллюстрирующее еще один пример всей формы в целом лейкопластырной структуры согласно данному изобретению.
На фиг. 4С представлено схематическое сечение, иллюстрирующее еще один пример всей формы в целом лейкопластырной структуры согласно данному изобретению.
На фиг. 4D представлено схематическое сечение, иллюстрирующее еще один пример всей формы в целом лейкопластырной структуры согласно данному изобретению.
На фиг. 4Е представлено схематическое сечение, иллюстрирующее еще один пример всей формы в целом лейкопластырной структуры согласно данному изобретению.
На фиг. 4F представлено схематическое сечение, иллюстрирующее еще один пример всей формы в целом лейкопластырной структуры согласно данному изобретению.
На фит.4G представлено схематическое сечение, иллюстрирующее еще один пример всей формы в целом лейкопластырной структуры согласно данному изобретению.
На фиг. 4Н представлено схематическое сечение, иллюстрирующее еще один пример всей формы в целом лейкопластырной структуры согласно данному изобретению.
На фиг. 5А представлено частичное схематическое поперечное сечение в направлении, пересекающем продольное направление пальца руки или ноги и ногтя, иллюстрирующее пример лейкопластырной структуры согласно данному изобретению в состоянии крепления к пальцу руки или ноги.
На фиг. 5В представлено частичное схематическое поперечное сечение в направлении, пересекающем продольное направление пальца руки или ноги и ногтя, иллюстрирующее еще один пример лейкопластырной структуры согласно данному изобретению в состоянии крепления к пальцу руки или ноги.
На фиг. 5С представлено частичное схематическое поперечное сечение в направлении, пересекающем продольное направление пальца руки или ноги и ногтя, иллюстрирующее еще один пример лейкопластырной структуры согласно данному изобретению в состоянии крепления к пальцу руки или ноги.
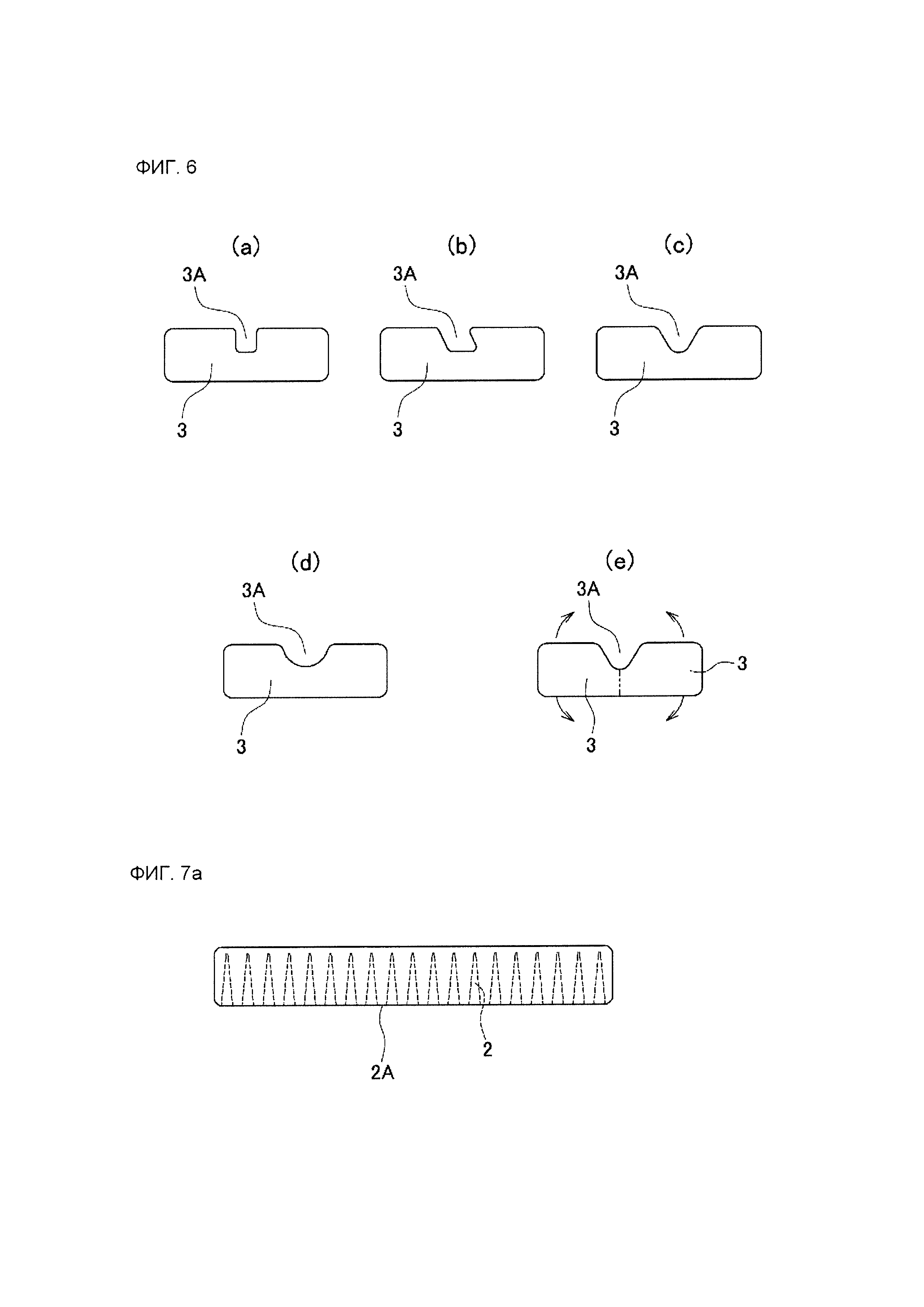
На фиг. 6А-6Е представлены схематические поперечные сечения, иллюстрирующие пять примеров форм поперечного сечения скользящего желобка 3А направляющей зоны 3.
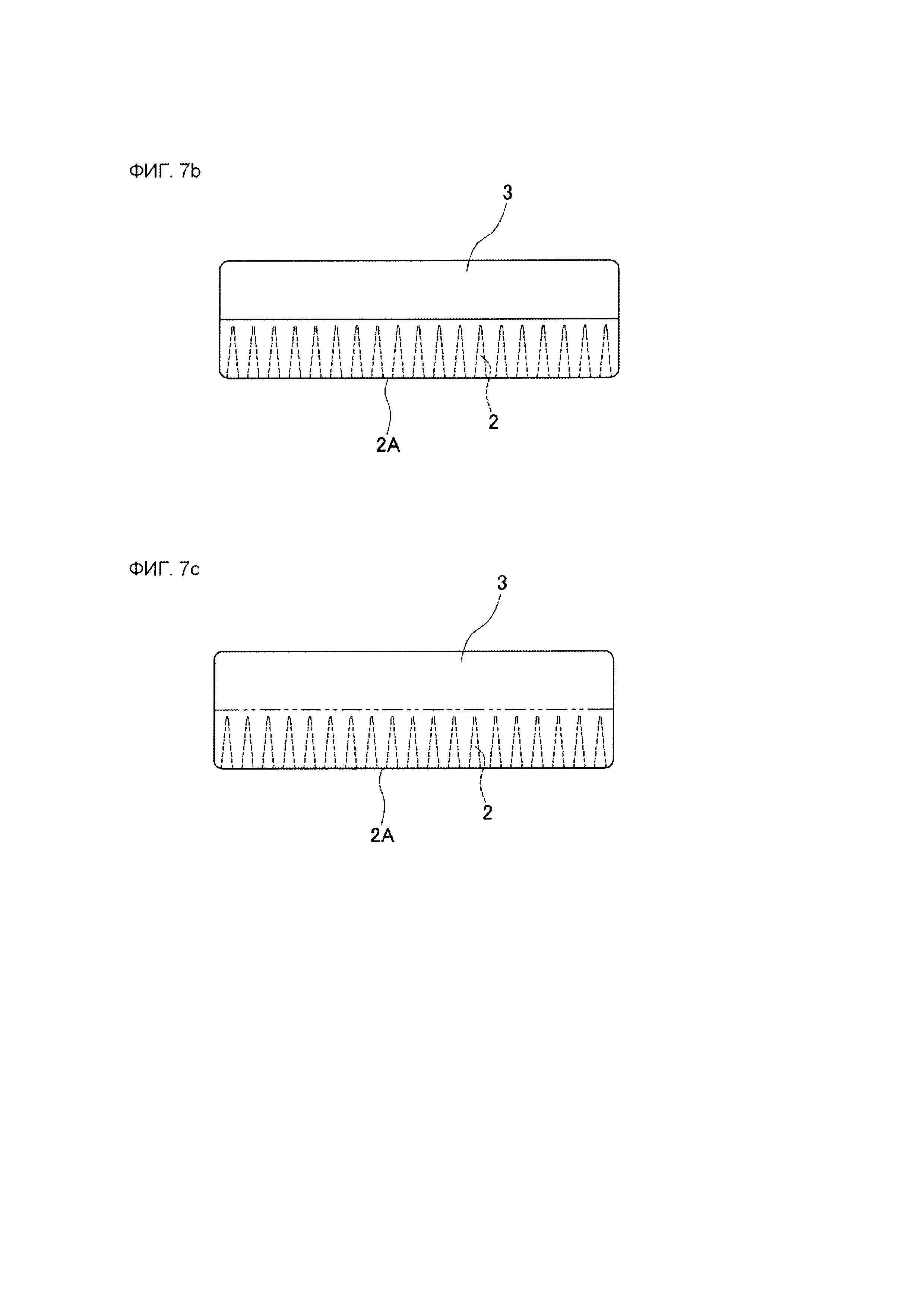
На фиг. 7А представлено схематическое поперечное сечение, иллюстрирующее состояние, в котором, по меньшей мере, внешняя поверхность боковой стенки трубчатого тела, которая используется в качестве мягкого тела для зоны приклеивания к ране, выполнена пористой.
На фиг. 7В представлено схематическое поперечное сечение структуры, образованной путем объединения зоны приклеивания к ране (мягкого тела), показанной на фиг. 7А, с направляющей зоной (твердым телом).
На фиг. 7С схематическое поперечное сечение структуры, образованной путем объединения в одно целое зоны приклеивания к ране (мягкого тела) и направляющей зоны (твердого тела), в состоянии, в котором только нижний слой одного материала выполнен пористым.
На фиг. 8 представлено схематическое перспективное изображение, иллюстрирующее пример лейкопластырной структуры согласно данному изобретению.
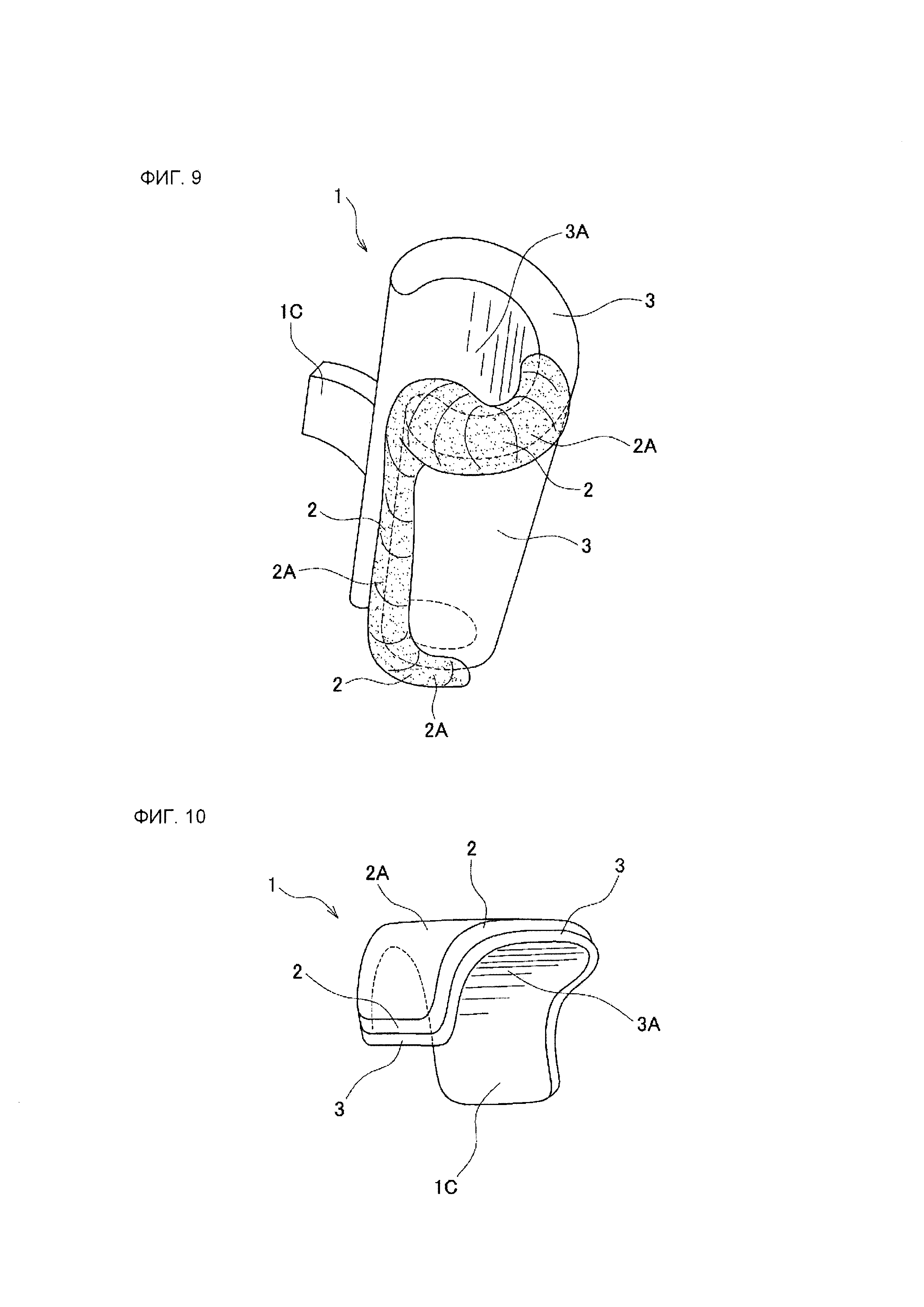
На фиг. 9 представлено схематическое перспективное изображение, иллюстрирующее еще один пример лейкопластырной структуры согласно данному изобретению.
На фиг. 10 представлено схематическое перспективное изображение, иллюстрирующее еще один пример лейкопластырной структуры согласно данному изобретению.
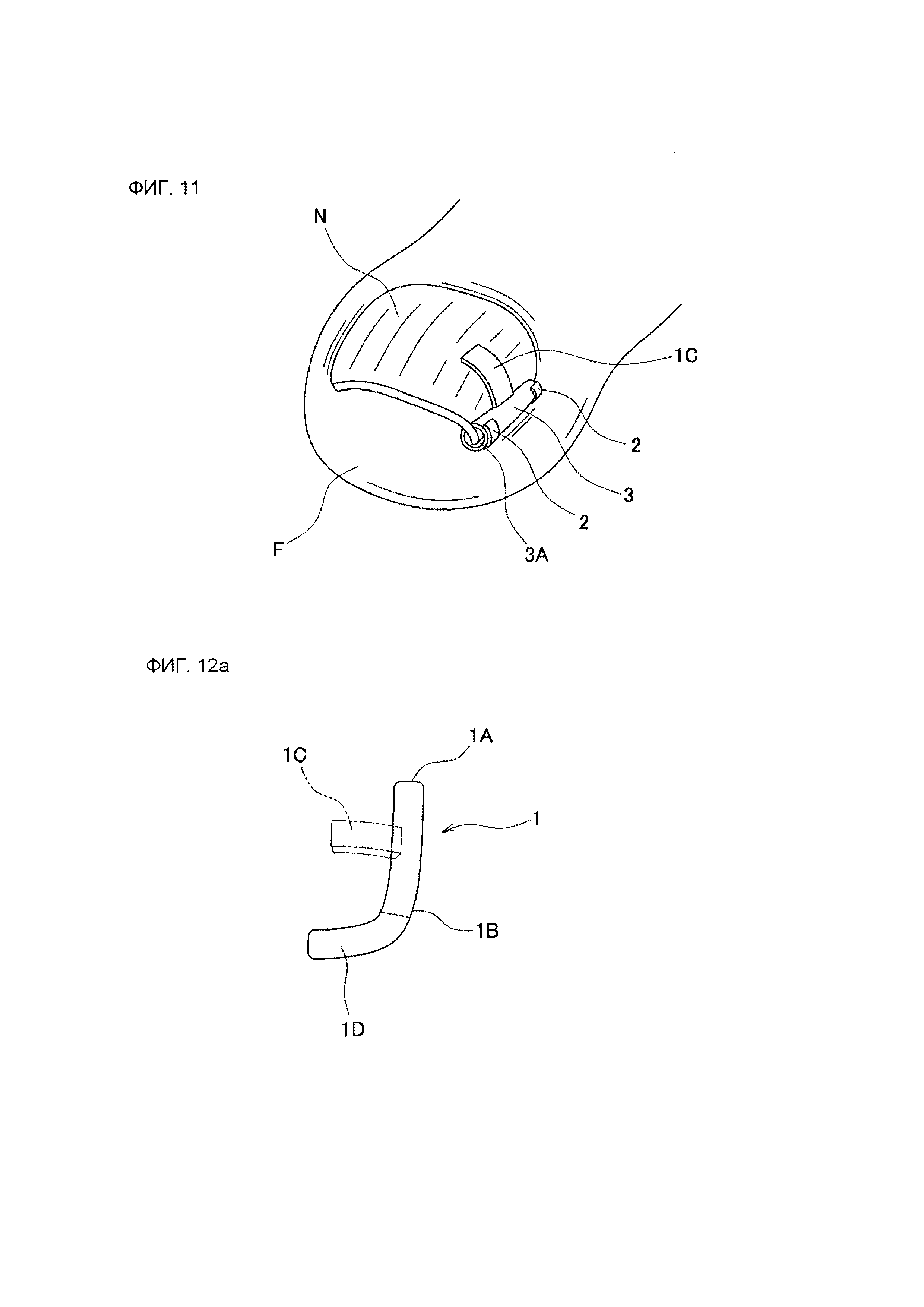
На фиг. 11 представлено схематическое перспективное изображение, иллюстрирующее пример лейкопластырной структуры согласно данному изобретению в состоянии крепления к пальцу руки или ноги.
На фиг. 12А представлено схематическое перспективное изображение, иллюстрирующее пример лейкопластырной структуры согласно данному изобретению (имеющей удлиняющий участок для приема участка края кончика ногтя).
На фиг. 12В представлено схематическое перспективное изображение, иллюстрирующее состояние, в котором лейкопластырную структуру, показанную на фиг. 12А, крепят к пальцу руки или ноги.
На фиг. 13А представлено схематическое перспективное изображение, иллюстрирующее пример лейкопластырной структуры согласно данному изобретению (имеющей удлиняющий участок для приема участка края кончика ногтя), крепящейся к пальцу руки или ноги вдоль обоих участков боковых краев ногтя.
На фиг. 13В представлено схематическое перспективное изображение, иллюстрирующее состояние, в котором лейкопластырную структуру, показанную на фиг. 13А, крепят к пальцу руки или ноги.
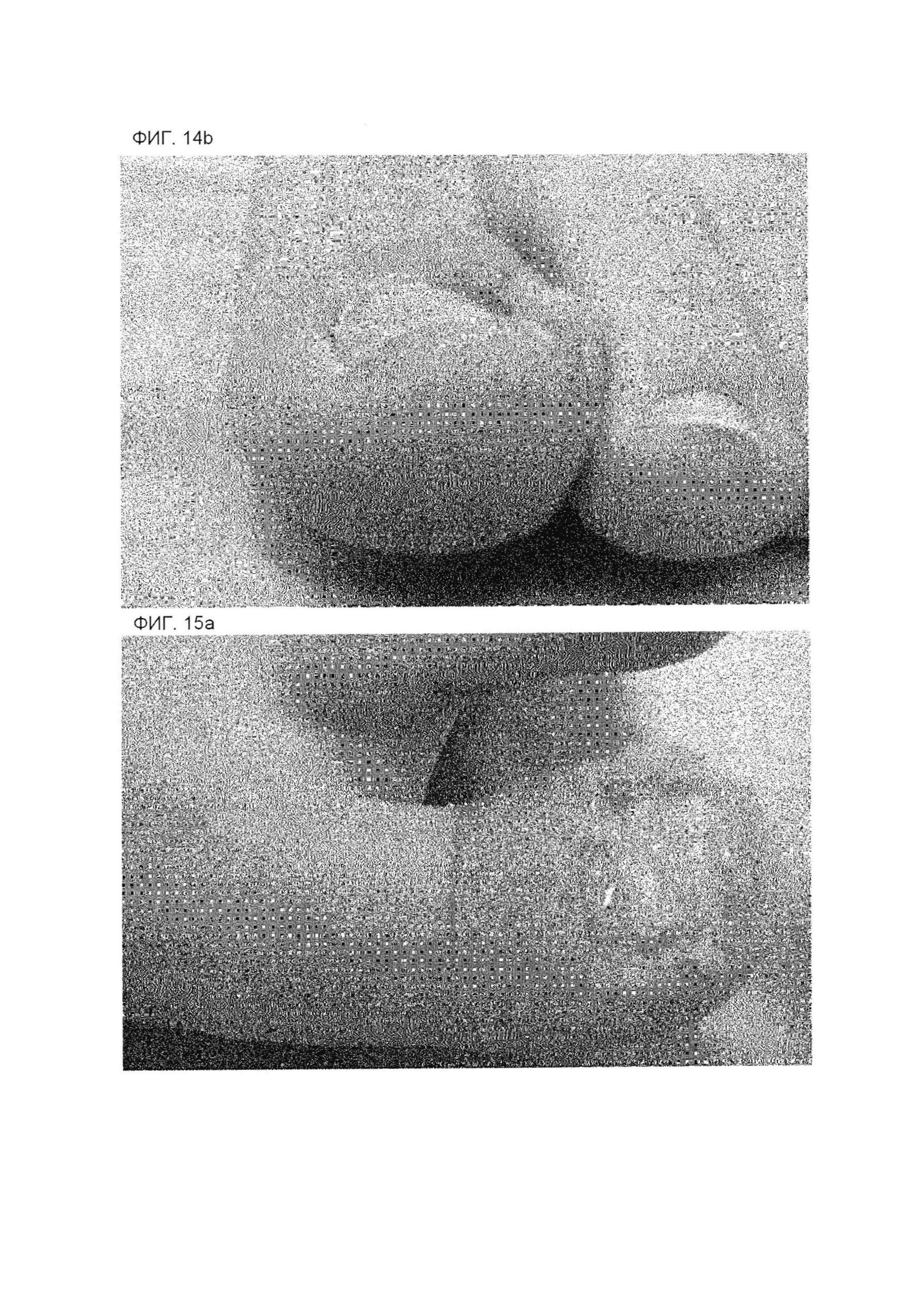
На фиг. 14А представлена фотография пальца ноги, касающуюся примера 1, перед коррекционным лечением в день терапии первой линии.
На фиг. 14В представлена фотография пальца ноги, касающаяся примера 1, перед коррекционным лечением в день терапии первой линии.
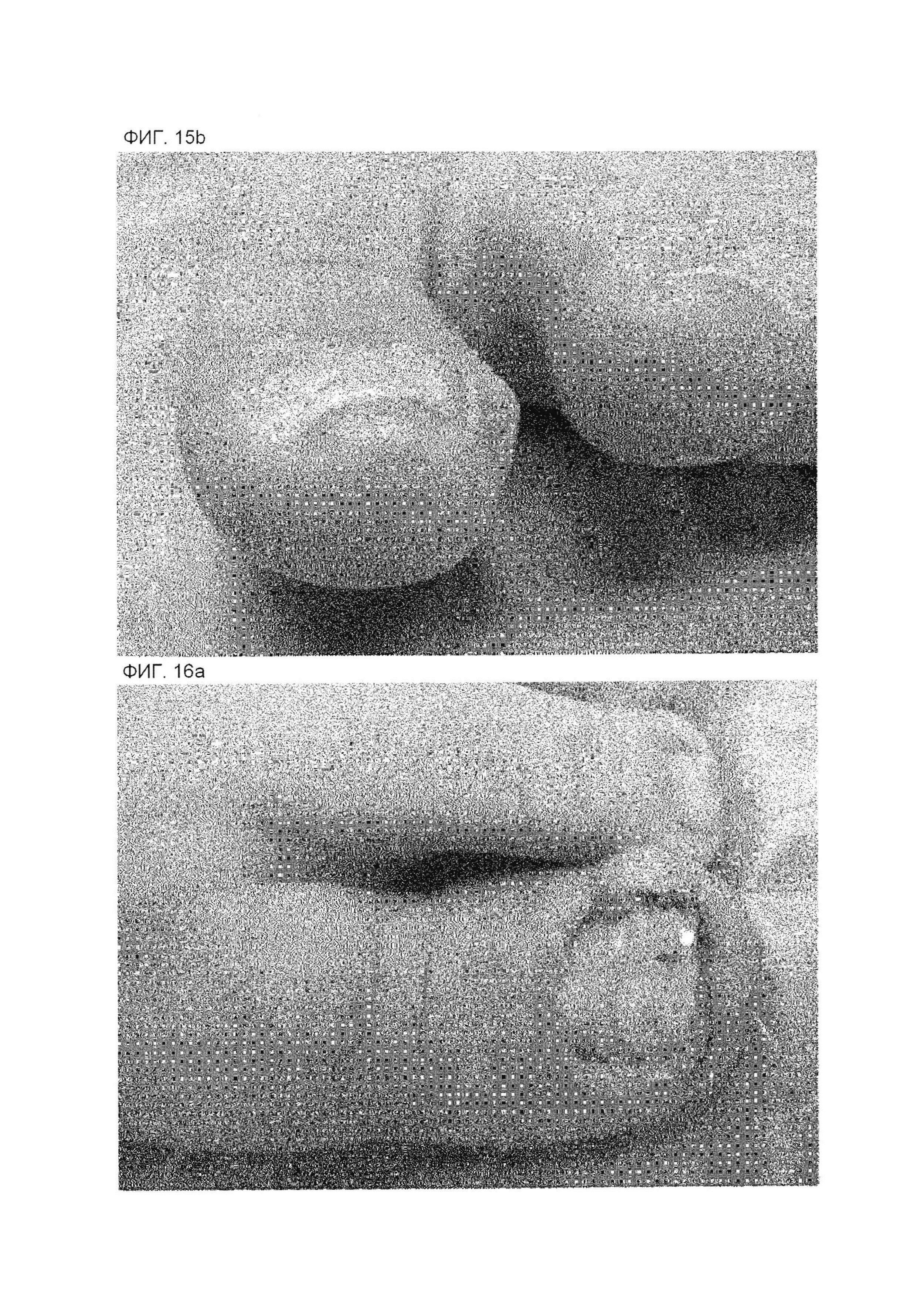
На фиг. 15А представлена фотография пальца ноги, касающаяся примера 1, после коррекционного лечения в день терапии первой линии.
На фиг. 15В представлена фотография пальца ноги, касающаяся примера 1, после коррекционного лечения в день терапии первой линии.
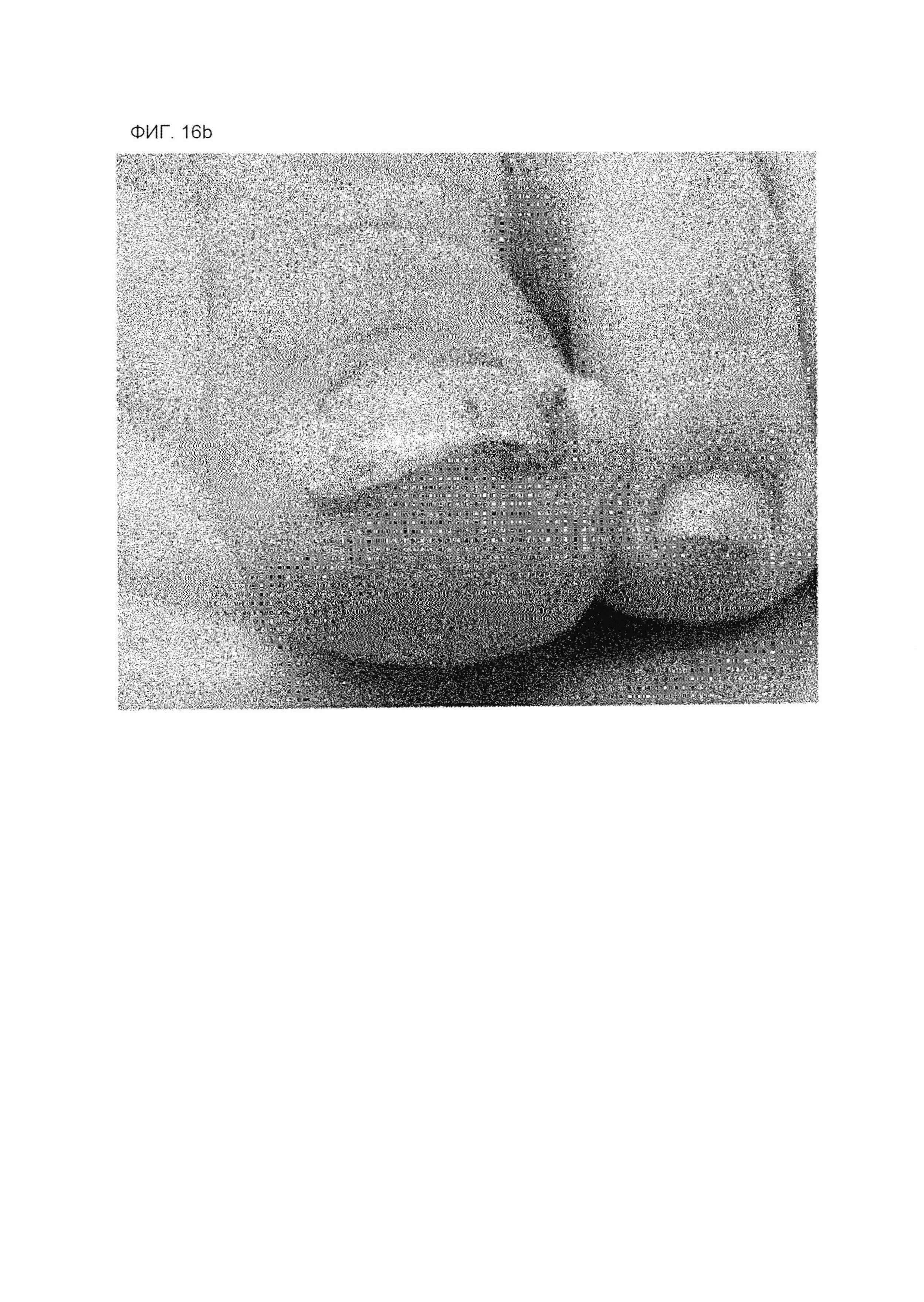
На фиг. 16А представлена фотография пальца ноги, касающаяся примера 1, перед коррекционным лечением в день терапии второй линии.
На фиг. 16В представлена фотография пальца ноги, касающаяся примера 1, перед коррекционным лечением в день терапии второй линии.
На фиг. 17А представлена фотография пальца ноги, касающуюся примера 1, после коррекционного лечения в день терапии второй линии.
На фиг. 17В представлена фотография пальца ноги, касающуюся примера 1, после коррекционного лечения в день терапии второй линии.
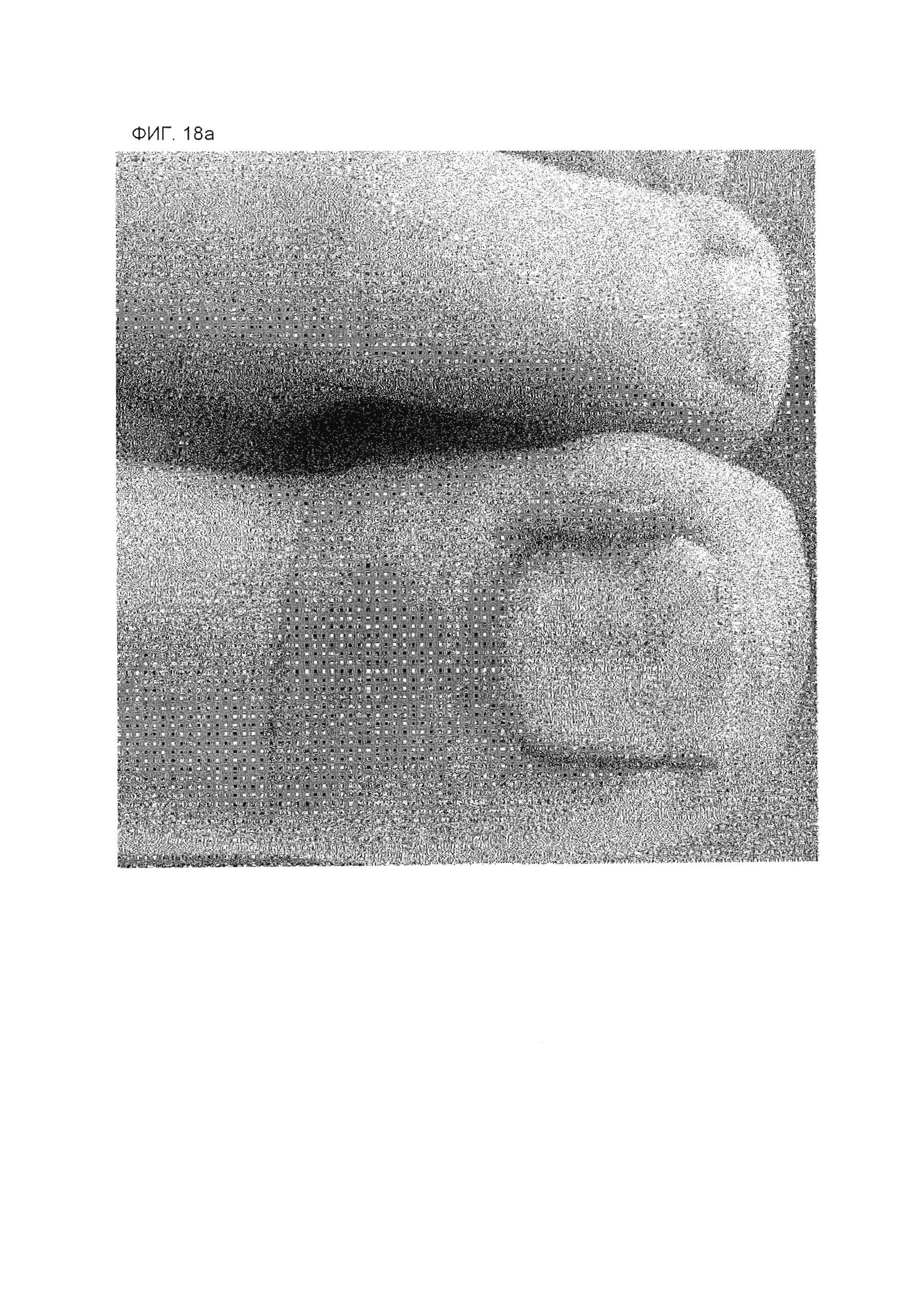
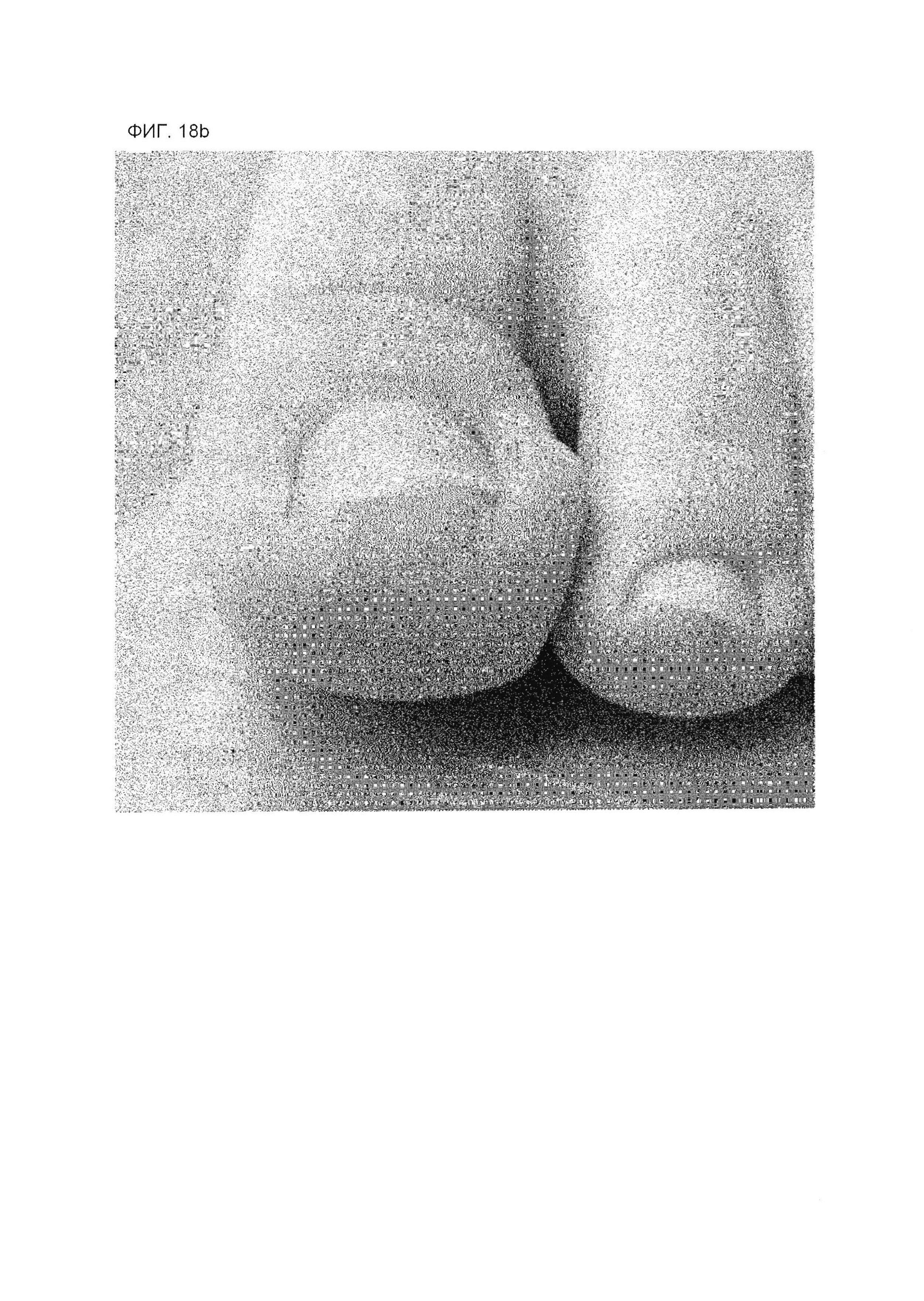
На фиг. 18А представлена фотография пальца ноги, касающуюся примера 1 через несколько дней после коррекционного лечения со дня начала второго лечения.
На фиг. 18В представлена фотография пальца ноги, касающуюся примера 1, через несколько дней после коррекционного лечения в день терапии второй линии.
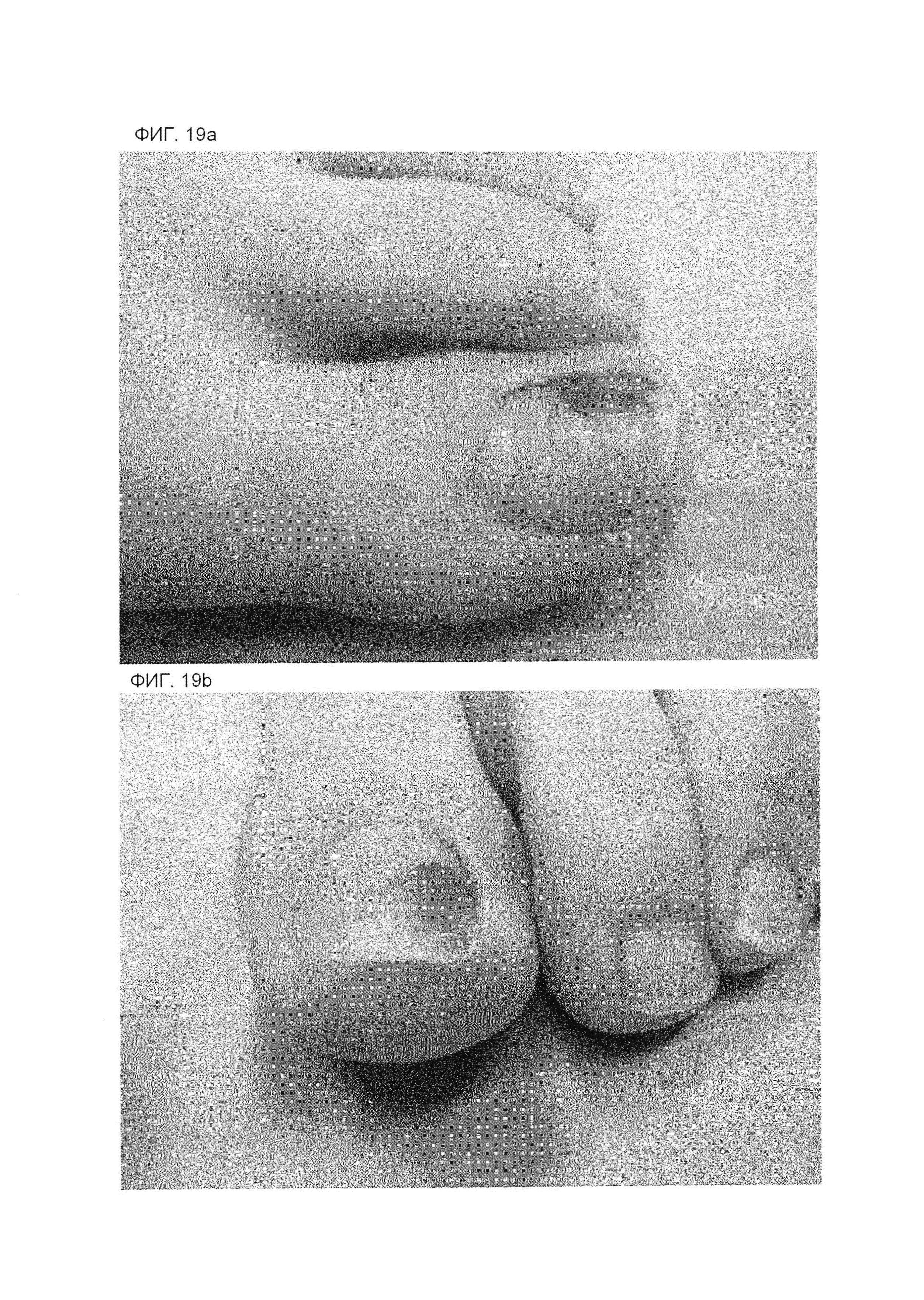
На фиг. 19А представлена фотография пальца ноги, касающуюся примера 2, перед коррекционным лечением в день начала лечения.
На фиг. 19В представлена фотография пальца ноги, касающуюся примера 2, перед коррекционным лечением в день начала лечения.
На фиг. 20А представлена фотография пальца ноги, касающуюся примера 2, после коррекционного лечения в день начала лечения.
На фиг. 20В представлена фотография пальца ноги, касающуюся примера 2, после коррекционного лечения в день начала лечения.
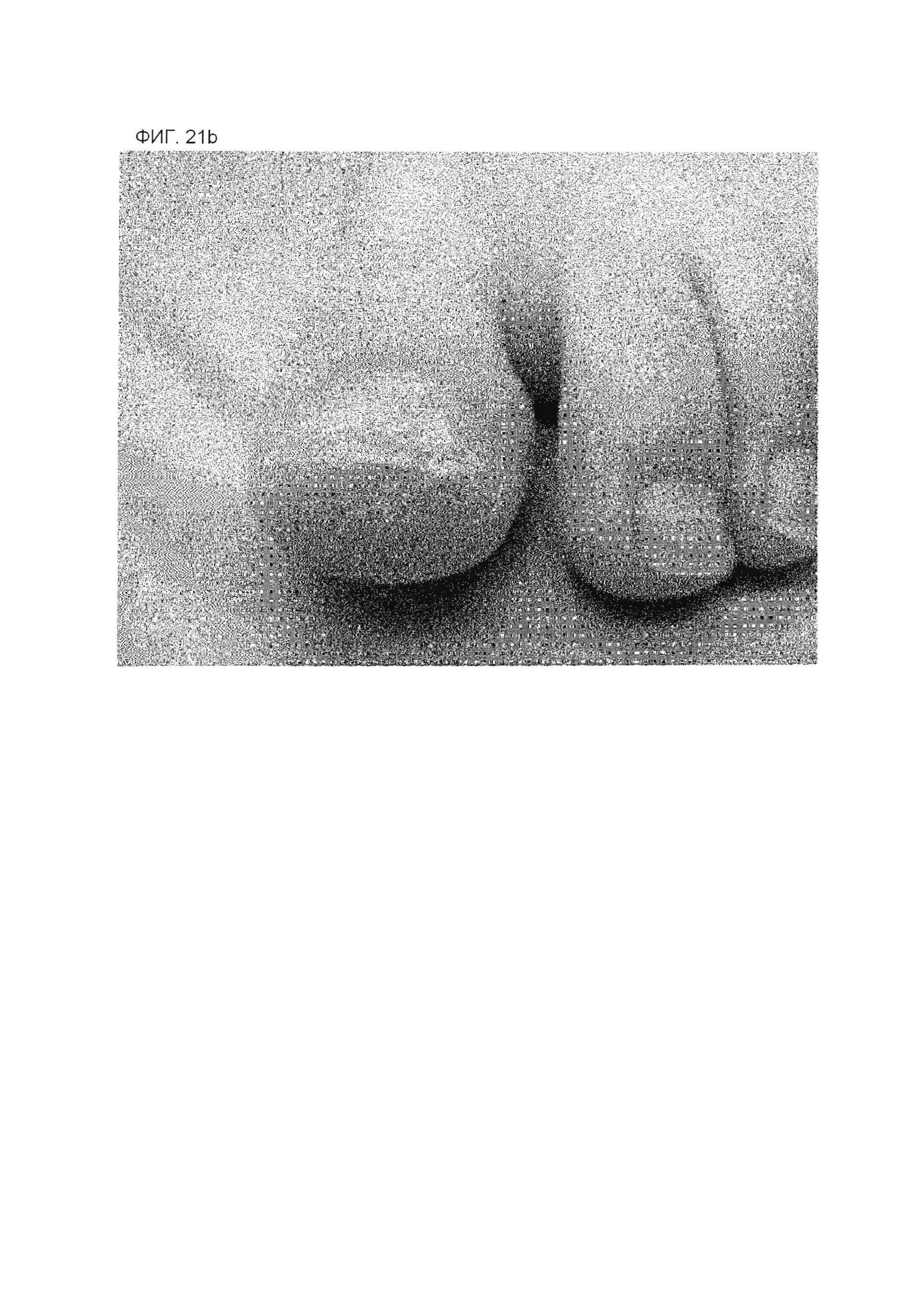
На фиг. 21А представлена фотография пальца ноги, касающуюся примера 2 через несколько дней после коррекционного лечения в день начала лечения и перед удалением лейкопластырной структуры.
На фиг. 21В представлена фотография пальца ноги, касающуюся примера 2 через несколько дней после коррекционного лечения в день начала лечения и перед удалением лейкопластырной структуры.
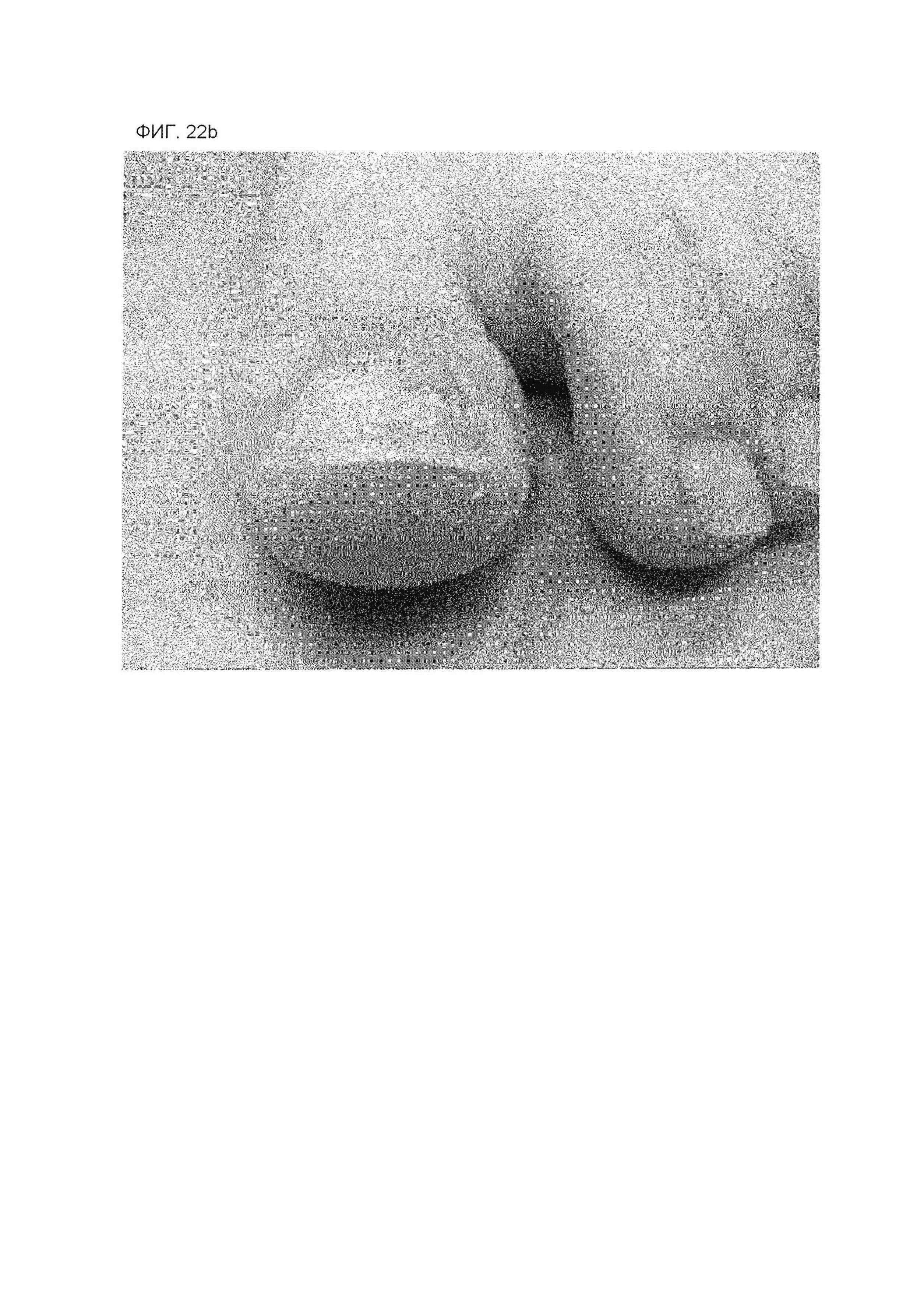
На фиг. 22А представлена фотография пальца ноги, касающуюся примера 2 через несколько дней после коррекционного лечения в день начала лечения и после удаления лейкопластырной структуры.
На фиг. 22В представлена фотография пальца ноги, касающуюся примера 2 через несколько дней после коррекционного лечения в день начала лечения и после удаления лейкопластырной структуры.
На фиг. 23А представлена фотография пальца ноги, касающуюся примера 3, перед коррекционным лечением в день начала лечения.
На фиг. 23В представлена фотография пальца ноги, касающуюся примера 3, перед коррекционным лечением в день начала лечения.
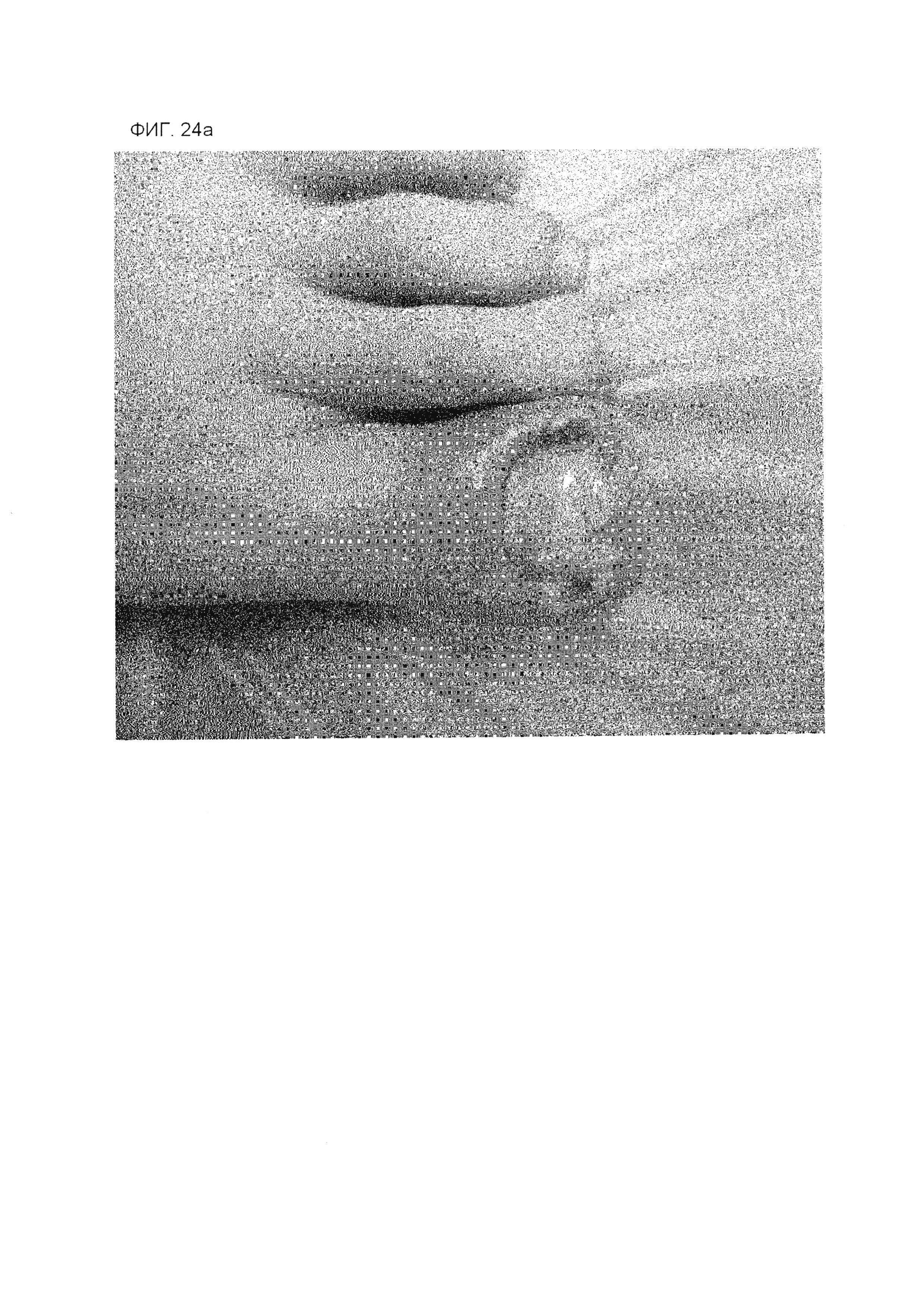
На фиг. 24А представлена фотография пальца ноги, касающуюся примера 3, после коррекционного лечения в день начала лечения.
На фиг. 24В представлена фотография пальца ноги, касающуюся примера 3, после коррекционного лечения в день начала лечения.
На фиг. 25А представлена фотография пальца ноги, касающуюся примера 3, через несколько дней после коррекционного лечения в день начала лечения и перед удалением лейкопластырной структуры.
На фиг. 25В представлена фотография пальца ноги, касающуюся примера 3, через несколько дней после коррекционного лечения в день начала лечения и перед удалением лейкопластырной структуры.
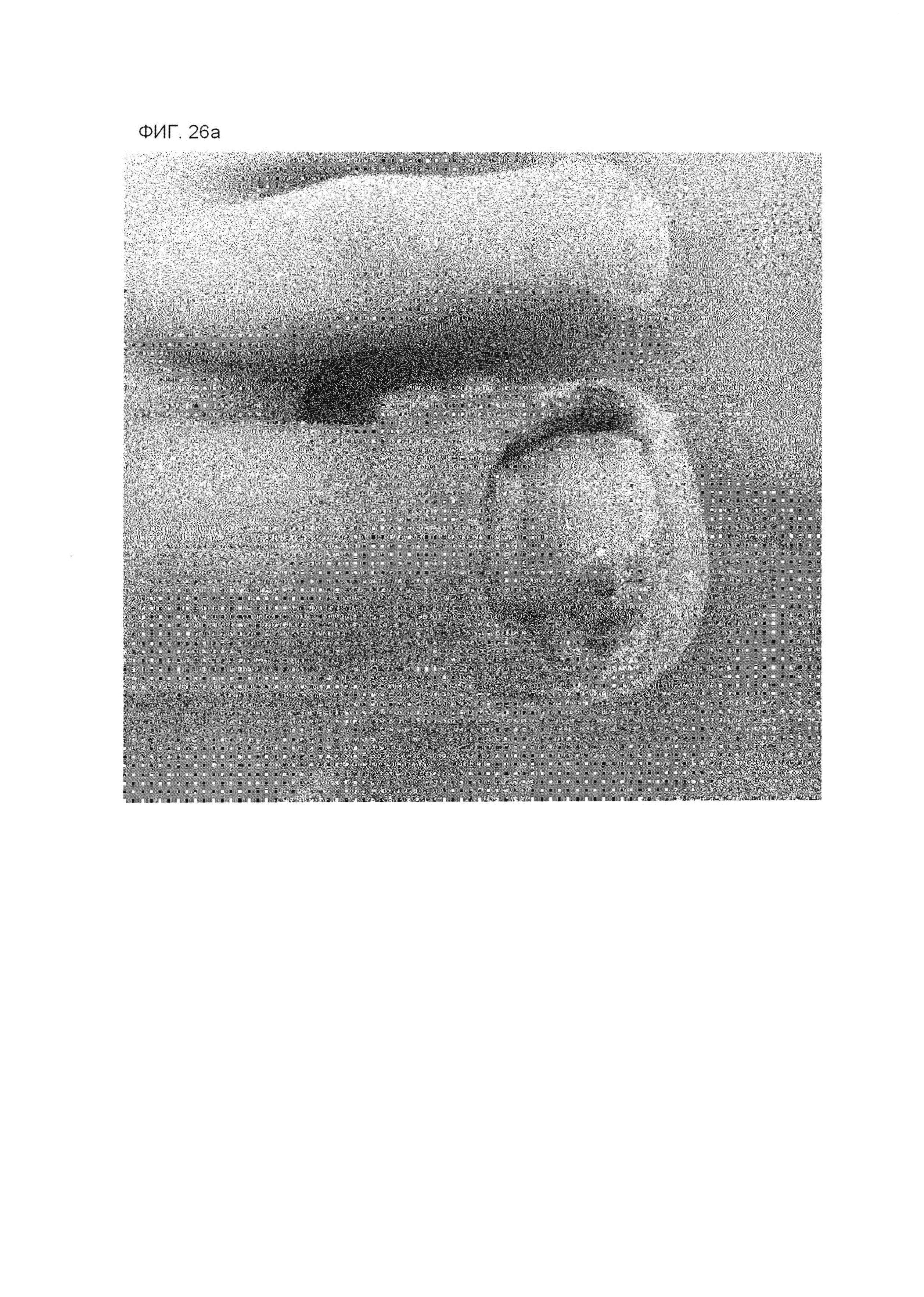
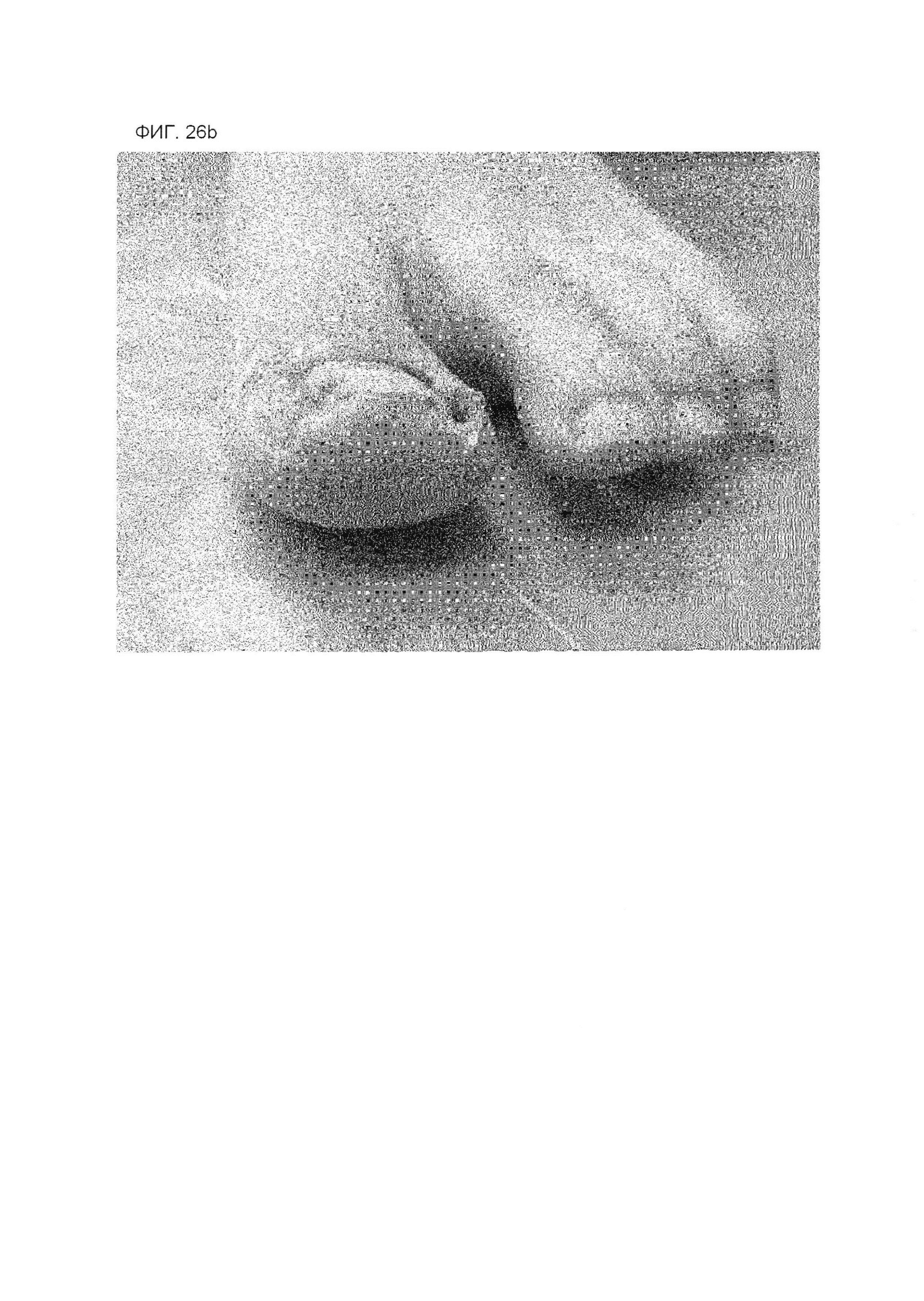
На фиг. 26А представлена фотография пальца ноги, касающуюся примера 3, через несколько дней после коррекционного лечения в день начала лечения и после удаления лейкопластырной структуры.
На фиг. 26В представлена фотография пальца ноги, касающуюся примера 3, через несколько дней после коррекционного лечения в день начала лечения и после удаления лейкопластырной структуры.
ВАРИАНТЫ ОСУЩЕСТВЛЕНИЯ ИЗОБРЕТЕНИЯ
В данном изобретении предложена лейкопластырная структура, крепящаяся к пальцу руки или ноги вдоль бокового края ногтя для лечения раны, вызванной вросшим ногтем, причем лейкопластырная структура содержит:
(i) зону приклеивания к ране, имеющую эластичную поверхность для приклеивания к ране, приклеиваемую к ране, вызванной вросшим ногтем; и
(ii) направляющую зону, имеющую скользящий желобок, который принимает боковой край ногтя, причем скользящий желобок выполнен с возможностью скольжения в продольном направлении ногтя вдоль бокового края ногтя, при этом лейкопластырная структура имеет приближенно столбчатую форму, скользящий желобок простирается на протяжении, по меньшей мере, части длины между передним концевым участком и задним концевым участком лейкопластырной структуры в продольном направлении лейкопластырной структуры, а эластичная поверхность для приклеивания к ране направляется к положению раны, вызванной вросшим ногтем, когда лейкопластырную структуру крепят к пальцу руки или ноги.
Далее, чтобы способствовать пониманию данного изобретения, будут перечислены основные признаки и различные предпочтительные варианты осуществления данного изобретения.
1. Лейкопластырная структура, крепящаяся к пальцу руки или ноги вдоль бокового края ногтя для лечения раны, вызванной вросшим ногтем, причем лейкопластырная структура содержит:
(i) зону приклеивания к ране, имеющую эластичную поверхность для приклеивания к ране, приклеиваемую к ране, вызванной вросшим ногтем; и
(ii) направляющую зону, имеющую скользящий желобок, который принимает боковой край ногтя, причем скользящий желобок выполнен с возможностью скольжения в продольном направлении ногтя вдоль бокового края ногтя, при этом
лейкопластырная структура имеет приближенно столбчатую форму,
когда концевой участок лейкопластырной структуры, находящийся на стороне корня ногтя пальца руки или ноги, определяют как передний концевой участок, а концевой участок лейкопластырной структуры, находящийся на стороне кончика ногтя пальца руки или ноги, определяют как задний концевой участок в состоянии, в котором лейкопластырная структура крепится к пальцу руки или ноги, скользящий желобок простирается на протяжении, по меньшей мере, части длины между передним концевым участком и задним концевым участком лейкопластырной структуры в продольном направлении лейкопластырной структуры, а эластичная поверхность для приклеивания к ране направляется к положению раны, вызванной вросшим ногтем, когда лейкопластырную структуру крепят к пальцу руки или ноги.
2. Лейкопластырная структура по п. 1, в которой зона приклеивания к ране образована мягким телом, а направляющая зона образована твердым телом.
3. Лейкопластырная структура по п. 2, в которой мягкое тело зоны приклеивания к ране выбрано из группы, состоящей из гидрогелевого тела, марли, тканой ткани, нетканой ткани, тела из гигроскопической ваты, тела из каучука, тела из пенополиуретана, губчатого тела, волокнистого тела, смоляного тела, обладающего высокой эластичностью, и материального тела, обладающего свойством поглощения/сохранения жидкости организма пористой структурой и/или шероховатой структурой, а твердое тело направляющей зоны выбрано из группы, состоящей из смоляного тела, обладающего низкой эластичностью, тела из металла, обладающего низкой эластичностью, тела из жесткой целлюлозы, тела из стекла, материального тела из камня и тела из керамики.
4. Лейкопластырная структура по п. 1 или 2, в которой зона приклеивания к ране обладает свойством поглощения/сохранения жидкости организма.
5. Лейкопластырная структура по любому из пп. 1-4, дополнительно содержащая: рукоятку для обеспечения крепления лейкопластырной структуры к пальцу руки или ноги.
6. Лейкопластырная структура по любому из пп. 1-5, дополнительно содержащая: удлиняющий участок, простирающийся от заднего концевого участка лейкопластырной структуры в направлении, пересекающем продольное направление лейкопластырной структуры, причем удлиняющий участок имеет желобок для приема участка края кончика ногтя, когда лейкопластырная структура прикреплена к пальцу руки или ноги.
Далее будет приведено подробное пояснение данного изобретения со ссылками на прилагаемые чертежи.
Лейкопластырная структура согласно данному изобретению представляет собой лейкопластырную структуру, крепящуюся к пальцу руки или ноги вдоль бокового края ногтя для лечения раны, вызванной вросшим ногтем, причем лейкопластырная структура содержит:
(i) зону приклеивания к ране, имеющую эластичную поверхность для приклеивания к ране, приклеиваемую к ране, вызванной вросшим ногтем; и
(ii) направляющую зону, имеющую скользящий желобок, который принимает боковой край ногтя, причем скользящий желобок выполнен с возможностью скольжения в продольном направлении ногтя вдоль бокового края ногтя.
В данном изобретении, термин «лейкопластырная структура» означает структуру, содержащую: структурную зону приложения терапевтического воздействия, имеющую эластичную поверхность для приклеивания к ране, приклеиваемую к ране пальца руки или ноги, вызванной вросшим ногтем; и структурную зону для направления эластичной поверхности, предназначенной для приклеивания к ране, к ране от вросшего ногтя. В данном изобретении, термин «лейкопластырная структура» может быть заменен, например, термином «медицинская структура с подушечкой». В данном изобретении, термин «рана» означает повреждение и/или поражение ткани поверхности тела и/или зоны, окружающей эту ткань поверхности тела. В данном изобретении, термин «рана» может сопровождаться или не сопровождаться упоминанием о воспалении или и/или экссудации жидкости организма. Лейкопластырную структуру согласно данному изобретению также можно использовать для лечения повреждения, вызванного другими причинам (например, теплового повреждения, ожоговой травмы, ушибленной раны, осадненной раны), и поражения ткани поверхности тела и/или зоны, окружающей ткань поверхности тела, а не только раны, вызванной вросшим ногтем.
Лейкопластырная структура согласно данному изобретению может быть снабжена или не снабжена клейкой поверхностью на любой части (нательном участке и/или нависающем участке нательного участка) лейкопластырной структуры для удержания этой лейкопластырной структуры на ногте пальца руки или ноги пациента. Когда лейкопластырную структуру согласно данному изобретению крепят к пальцу руки или ноги вдоль бокового края ногтя, лейкопластырная структура располагается между участком бокового края ногтя (боковой кромкой ногтя) и местом раны, соседствующим с участком бокового края ногтя. Таким образом, скользящий желобок (ii) направляющей зоны принимает участок бокового края ногтя, а эластичная поверхность для приклеивания к ране зоны (i) приклеивания к ране устойчиво приклеивается к месту раны. Ввиду этого, даже независимо от того, предусмотрена или не предусмотрена клейкая поверхность для удержания лейкопластырной структуры на ногте пальца руки или ноги пациента, лейкопластырная структура согласно данному изобретению стабильно удерживается за палец руки или ноги пациента.
Лейкопластырная структура согласно данному изобретению имеет функцию уверенного направления эластичной поверхности для приклеивания к ране зоны (i) приклеивания к ране к месту раны, например, посредством скользящего желобка направляющей зоны (ii), который принимает участок бокового края ногтя (боковую кромку ногтя) и скользит в продольном направлении ногтя (т.е. в направлении прохождения бокового края ногтя) вдоль бокового края ногтя, и/или посредством скользящего желобка направляющей зоны (ii), который принимает участок бокового края ногтя (боковую кромку ногтя) и скользит в направлении, пересекающем продольное направление ногтя. (С точки зрения функция, скользящий желобок направляющей зоны (ii) можно также назвать «направляющим желобком»).
В лейкопластырной структуре согласно данному изобретению, эластичная поверхность для приклеивания к ране зоны (i) приклеивания к ране уверенно направляется к месту раны, вызванной вросшим ногтем, посредством выполнения своей функции скользящим желобком (ii) направляющей зоны, а эластичная поверхность устойчиво прилипает к месту раны и удерживается на месте раны. Таким образом и получается способствующее заживлению воздействие на рану. Как пояснялось выше, ввиду связи между зоной (i) приклеивания к ране и направляющей зоной (ii), в данном изобретении получается превосходный эффект.
Лейкопластырная структура согласно данному изобретению имеет приближенно столбчатую форму, а скользящий желобок простирается на протяжении, по меньшей мере, части длины между передним концевым участком и задним концевым участком лейкопластырной структуры в продольном направлении лейкопластырной структуры.
В данном случае, концевой участок лейкопластырной структуры, находящийся на стороне корня ногтя пальца руки или ноги, определяют как передний концевой участок, а концевой участок лейкопластырной структуры, находящийся на стороне кончика ногтя пальца руки или ноги, определяют как задний концевой участок в состоянии, в котором лейкопластырная структура крепится к пальцу руки или ноги.
В различных базовых вариантах осуществления лейкопластырной структуры согласно данному изобретению, нательный участок лейкопластырной структуры согласно данному изобретению имеет приближенно столбчатую форму (т.е., форму бруска, форму столбика, форму конуса, форму квадратного параллелепипеда, форму пирамиды и аналогичные им формы) в качестве формы в целом. Вместе с тем, поскольку лейкопластырная структура согласно данному изобретению представляет собой приспособление для лечения раны от вросшего ногтя, наиболее приоритетными характеристиками этой структуры как лечебного инструмента следует считать ее работоспособность и безопасность. Соответственно, нет необходимости говорить конкретно о какой-либо форме как о форме согласно варианту осуществления лейкопластырной структуры согласно данному изобретению. Наиболее подходящую форму предпочтительно выбирают с точек зрения работоспособности, безопасности и экономической эффективности в соответствии с индивидуальным случаем наложения лейкопластырной структуры.
В лейкопластырной структуре согласно данному изобретению, позиционную связь между зоной (i) приклеивания к ране и направляющей зоной (ii) можно выбрать из различных вариантов в соответствии с положением и состоянием раны, подлежащей лечению, и требований лечения.
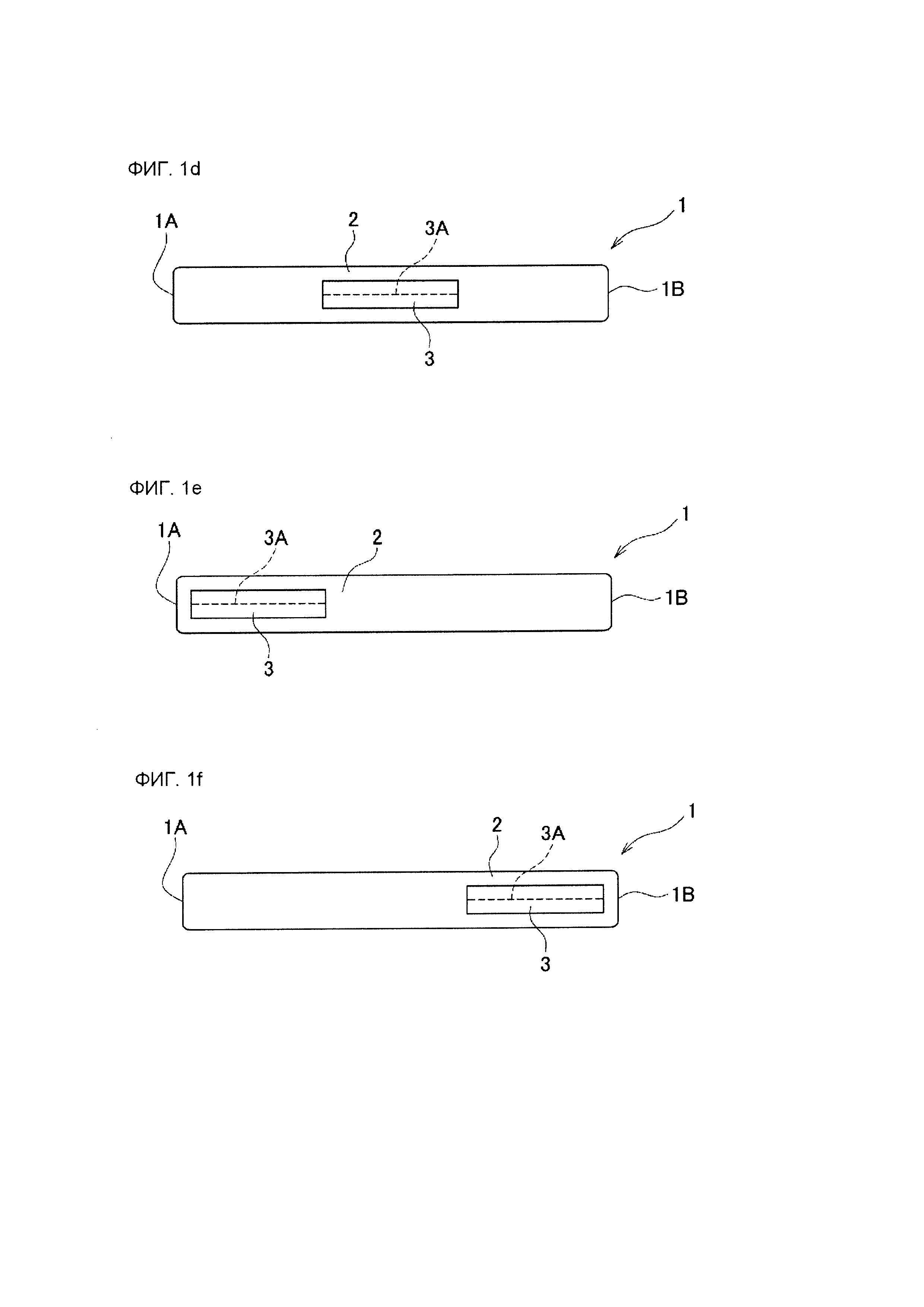
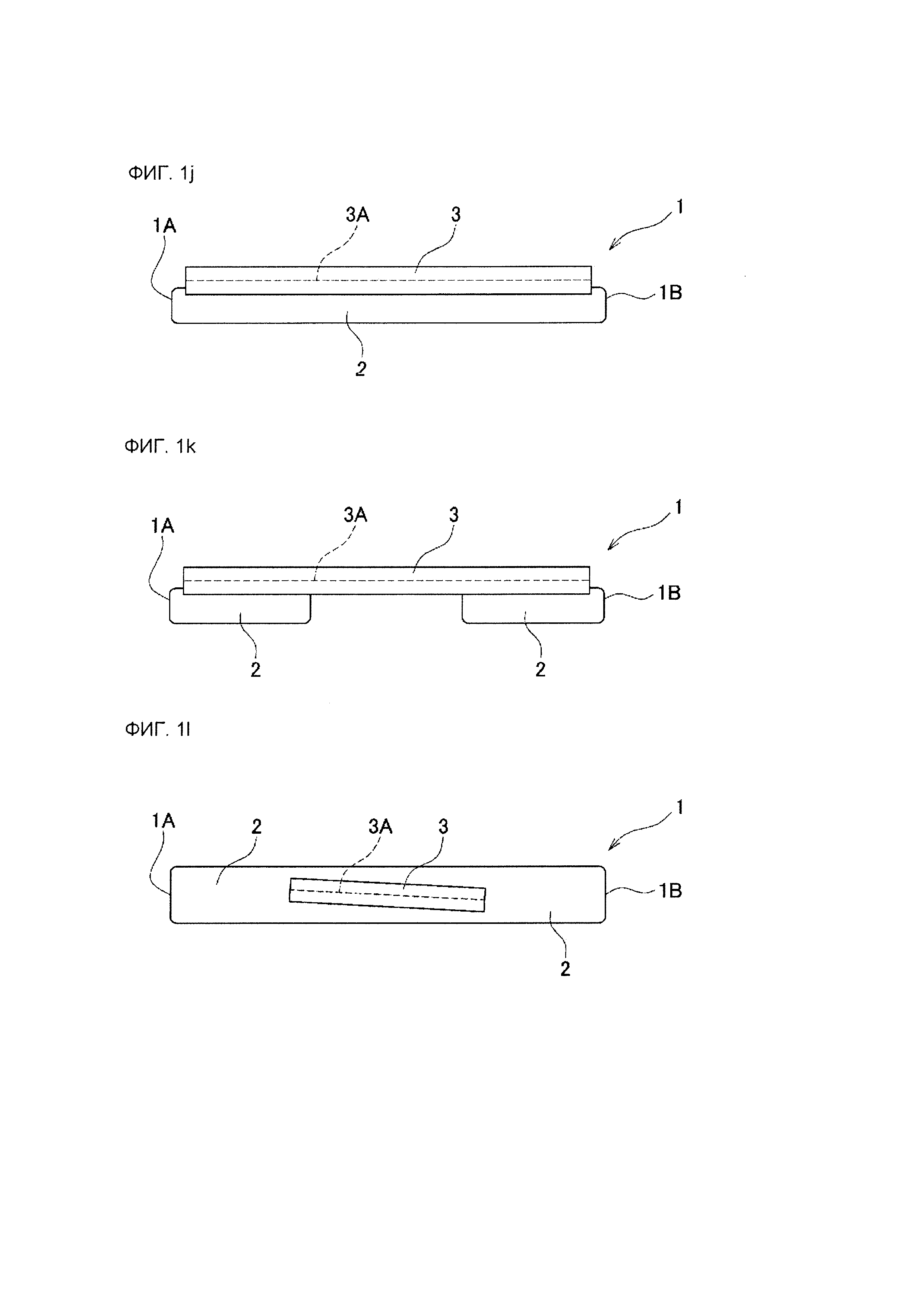
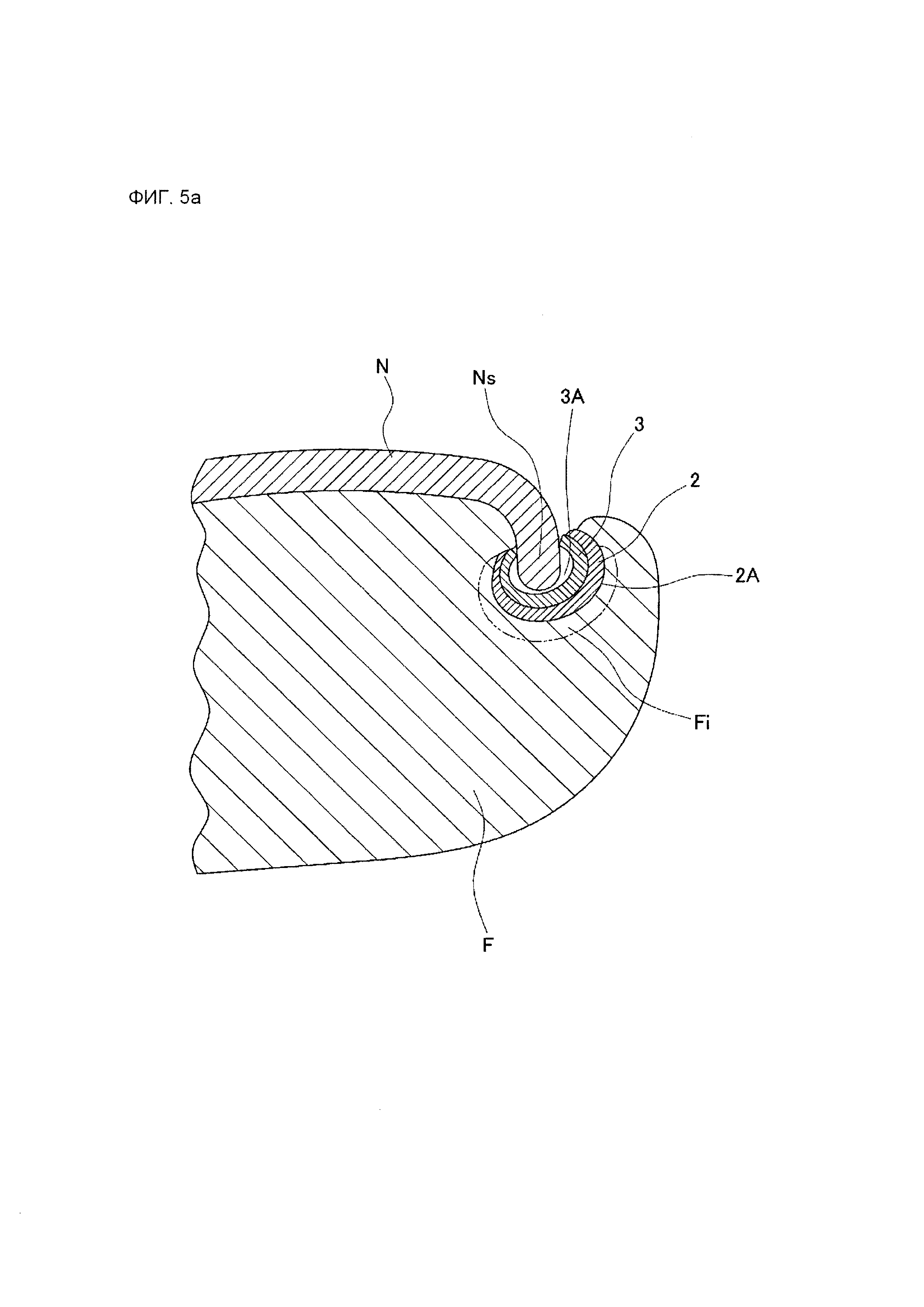
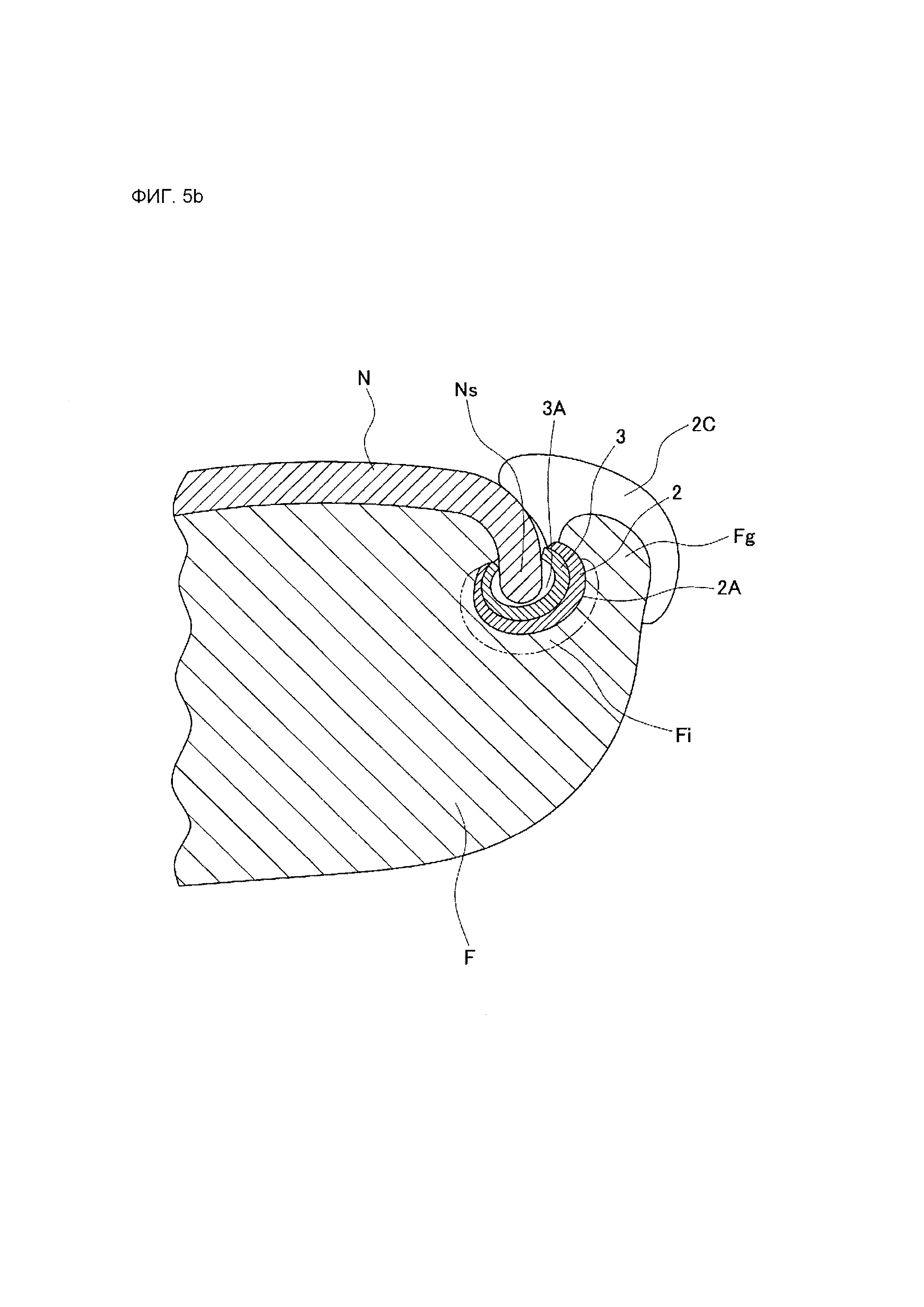
На фиг. 1А-1L изображены схематические виды сбоку, иллюстрирующие типичные примеры позиционной связи между зоной (i) приклеивания к ране и направляющей зоной (ii) в лейкопластырной структуре согласно данному изобретению. На фиг. 1А-1L позиция 1 обозначает лейкопластырную структуру, позиция 1А обозначает передний концевой участок лейкопластырной структуры, позиция 1В обозначает задний концевой участок лейкопластырной структуры, позиция 2 обозначает зону (i) приклеивания к ране, позиция 3 обозначает направляющую зону (ii), а позиция 3А обозначает скользящий желобок (показанный пунктирной линией) направляющей зоны (ii).
В варианте осуществления, показанном на фиг. 1А, зона 2 приклеивания к ране простирается на протяжении всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1, а скользящий желобок 3А направляющей зоны 3 непрерывно простирается в продольном направлении лейкопластырной структуры 1 на протяжении всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1.
В варианте осуществления, показанном на фиг. 1В, зона 2 приклеивания к ране простирается на протяжении всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1, а скользящий желобок 3А направляющей зоны 3 непрерывно простирается в продольном направлении лейкопластырной структуры 1 на протяжении почти всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1 (за исключением концевой части стороны переднего концевого участка 1А и концевой части стороны заднего концевого участка 1В).
В варианте осуществления, показанном на фиг. 1С, зона 2 приклеивания к ране простирается на протяжении всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1, а скользящий желобок 3А направляющей зоны 3 простирается в продольном направлении лейкопластырной структуры 1 на участке за исключением промежуточной области между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1 (в области около стороны переднего концевого участка 1А и стороны заднего концевого участка 1В). Как показано на фиг. 1С, направляющая зона 3 может быть выполнена прерывистой (т.е. направляющая зона 3 может быть разделена на множество секций).
В варианте осуществления, показанном на фиг. 1D, зона 2 приклеивания к ране простирается на протяжении всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1, а скользящий желобок 3А направляющей зоны 3 простирается в продольном направлении лейкопластырной структуры 1 только в промежуточной области между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1.
В варианте осуществления, показанном на фиг. 1Е, зона 2 приклеивания к ране простирается на протяжении всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1, а скользящий желобок 3А направляющей зоны 3 простирается в продольном направлении лейкопластырной структуры 1 только в области стороны переднего концевого участка 1А между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1.
В варианте осуществления, показанном на фиг. 1F, зона 2 приклеивания к ране простирается на протяжении всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1, а скользящий желобок 3А направляющей зоны 3 простирается в продольном направлении лейкопластырной структуры 1 только в области стороны заднего концевого участка 1В между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1.
В варианте осуществления, показанном на фиг. 1G, область стороны переднего концевого участка 1А лейкопластырной структуры 1 образована только направляющей зоной 3, область стороны заднего концевого участка 1В лейкопластырной структуры 1 образована только зоной 2 приклеивания к ране, а скользящий желобок 3А направляющей зоны 3 простирается в продольном направлении лейкопластырной структуры 1 только в области стороны переднего концевого участка 1А между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1.
В варианте осуществления, показанном на фиг. 1Н, область стороны заднего концевого участка 1В лейкопластырной структуры 1 образована только направляющей зоной 3, область стороны переднего концевого участка 1А лейкопластырной структуры 1 образована только зоной 2 приклеивания к ране, а скользящий желобок 3А направляющей зоны 3 простирается в продольном направлении лейкопластырной структуры 1 только в области стороны заднего концевого участка 1В между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1.
В варианте осуществления, показанном на фиг. 1I, промежуточная область между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1 образована только направляющей зоной 3, область около переднего концевого участка 1А и область около заднего концевого участка 1В лейкопластырной структуры 1 образованы только зоной 2 приклеивания к ране, а скользящий желобок 3А направляющей зоны 3 простирается в продольном направлении лейкопластырной структуры 1 только в промежуточной области.
В варианте осуществления, показанном на фиг. 1J, зона 2 приклеивания к ране простирается на протяжении всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1, а скользящий желобок 3А направляющей зоны 3 непрерывно простирается в продольном направлении лейкопластырной структуры 1 на протяжении почти всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1 (за исключением концевой части стороны переднего концевого участка 1А и концевой части стороны заднего концевого участка 1В).
В варианте осуществления, показанном на фиг. 1K, зона 2 приклеивания к ране простирается на участке за исключением промежуточной области между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1 (в области около переднего концевого участка 1А и стороны заднего концевого участка 1В), а скользящий желобок 3А направляющей зоны 3 непрерывно простирается в продольном направлении лейкопластырной структуры 1 на протяжении почти всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1 (за исключением концевой части стороны переднего концевого участка 1А и концевой части стороны заднего концевого участка 1В).
В варианте осуществления, показанном на фиг. 1L, зона 2 приклеивания к ране простирается на протяжении всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры 1, а скользящий желобок 3А направляющей зоны 3 простирается в продольном направлении лейкопластырной структуры 1 только в промежуточной области таким образом, что скользящий желобок 3А немного наклонен относительно продольного направления.
Как показано примерами на фиг. 1А-1L, в лейкопластырной структуре 1 согласно данному изобретению позиционная связь между зоной 2 приклеивания к ране и направляющей зоной 3 может быть разработана с достижением высокой упругости, удовлетворяющей разным условиям, таким, как положение и состояние раны, подлежащей лечению, и требования лечения. Таким образом, рану, вызванную вросшим ногтем, можно лечить эффективно, результативно и незамедлительно. В лейкопластырной структуре 1 согласно данному изобретению позиционная связь между зоной 2 приклеивания к ране и направляющей зоной 3 не ограничивается примерами, показанными на фиг. 1А-1L. При условии достижения цели данного изобретения, возможно использование и разных других позиционных связей.
При условии, что зона 2 приклеивания к ране и направляющая зона 3 могут выполнять соответствующие функции после крепления лейкопластырной структуры согласно данному изобретению к пальцу руки или ноги, на позиционную связь между зоной 2 приклеивания к ране и направляющей зоной 3 и их формами нет конкретных ограничений до и после крепления лейкопластырной структуры согласно данному изобретению к пальцу руки или ноги. Например, позиционную связь между зоной 2 приклеивания к ране и направляющей зоной 3 и их формами можно изменять или оставлять неизменной, когда лейкопластырную структуру согласно данному изобретению крепят к пальцу руки или ноги.
Когда лейкопластырную структуру согласно данному изобретению крепят к пальцу руки или ноги, поскольку скользящий желобок 3А направляющей зоны 3 выполняет свою функцию, эластичная поверхность для приклеивания к ране направляется к положению раны, вызванной вросшим ногтем.
При условии, что согласно данному изобретению может быть получен превосходный эффект, на способ крепления лейкопластырной структуры согласно данному изобретению к пальцу руки или ноги ограничений нет. Способ крепления лейкопластырной структуры к пальцу руки или ноги можно выбирать произвольно в соответствии с индивидуальным случаем, таким, как состояние вросшего ногтя, состояние раны, вызванной вросшим ногтем, и форма пальца руки или ноги и ногтя пациента. В одном варианте осуществления крепления лейкопластырной структуры согласно данному изобретению к пальцу руки или ноги, передний концевой участок 1А лейкопластырной структуры 1 вводят со стороны кончика ногтя пальца руки или ноги вдоль бокового края ногтя (участка бокового края ногтя), и скользящий желобок 3А скользит к стороне корня ногтя вдоль бокового края ногтя. Таким образом, эластичную поверхность для приклеивания к ране зоны 2 приклеивания к ране можно направлять к положению раны, вызванной вросшим ногтем. В еще одном варианте осуществления крепления лейкопластырной структуры согласно данному изобретению к пальцу руки или ноги, скользящий желобок 3А, простирающийся в продольном направлении лейкопластырной структуры согласно данному изобретению, вводят со стороны участка бокового края пальца руки или ноги, чтобы наложить на боковой край ногтя (участок бокового края ногтя), а скользящий желобок 3А - если это желательно - скользит к стороне корня или стороне кончика ногтя вдоль бокового края ногтя. (Когда скользящий желобок 3А накладывают на боковой край ногтя, скользящий желобок 3А немного проскальзывает в направлении, пересекающем скользящий желобок 3А и продольное направление ногтя.) Таким образом, эластичную поверхность для приклеивания к ране зоны 2 приклеивания к ране можно направить к положению раны, вызванной вросшим ногтем. В качестве примеров основных движений для крепления лейкопластырной структуры согласно данному изобретению к пальцу руки или ноги, можно перечислить движения следующих трех типов: (1) движение скольжения скользящего желобка 3А к стороне корня или стороне кончика ногтя вдоль бокового края ногтя; (2) движение скольжения скользящего желобка 3А в направлении, пересекающем скользящий желобок 3А и продольное направление ногтя; и (3) движение перемещения скользящего желобка 3А в направлении толщины ногтя. При необходимости или желании, можно использовать комбинацию этих движений. Когда лейкопластырную структуру согласно данному изобретению крепят к пальцу руки или ноги или снимают с него, или после ее крепления, возможно пространственное перемещение лейкопластырной структуры в любых направлениях пальца руки или ноги и/или ногтя, если это требуется или желательно.
Когда лейкопластырную структуру согласно данному изобретению крепят к пальцу руки или ноги вдоль бокового края ногтя, лейкопластырная структура располагается между участком бокового края ногтя (боковым краем ногтя) и местом раны, соседствующим с участком бокового края ногтя, скользящий желобок 3А направляющей зоны 3 принимает участок бокового края ногтя, а эластичная поверхность для приклеивания к ране зоны 2 приклеивания к ране крепится к месту раны и устойчиво удерживается.
На фиг. 2 представлено схематическое перспективное изображение, иллюстрирующее пример лейкопластырной структуры согласно данному изобретению. Лейкопластырная структура 1, показанная на фиг. 2, включает в себя зону 2 приклеивания к ране и направляющую зону 3. Зона 2 приклеивания к ране включает в себя эластичную поверхность 2А для приклеивания к ране, приклеиваемую к ране, вызванной вросшим ногтем. Направляющая зона 3 включает в себя скользящий желобок 3А, который принимает боковой край ногтя (участок бокового края ногтя) и выполнен с возможностью скольжения в продольном направлении ногтя вдоль бокового края ногтя. Лейкопластырная структура 1, показанная на фиг. 2, имеет приближенно столбчатую форму в качестве формы в целом и С-образную форму в качестве формы поперечного сечения. Скользящий желобок 3А (внутреннее пространство С-образной формы) простирается в продольном направлении лейкопластырной структуры 1 на протяжении всей длины между передним концевым участком и задним концевым участком лейкопластырной структуры 1.
В данном изобретении, в состоянии, в котором лейкопластырная структура 1 прикреплена к пальцу руки или ноги, концевой участок лейкопластырной структуры 1, находящийся на сторона корня ногтя пальца руки или ноги, определяют как передний концевой участок, а концевой участок лейкопластырной структуры 1, находящийся на стороне кончика ногтя пальца руки или ноги, определяют как задний концевой участок.
Соответственно, например, когда концевой участок лейкопластырной структуры 1, находящийся на правой стороне на фиг. 2, вводят со стороны кончика ногтя пальца руки или ноги вдоль бокового края ногтя (участка бокового края ногтя) и обеспечивают скольжение к стороне корня ногтя для крепления лейкопластырной структуры 1, этот концевой участок называют передним концевым участком 1А лейкопластырной структуры 1, а другой концевой участок называют задним концевым участком 1В. Излишне говорить, что когда концевой участок лейкопластырной структуры 1, находящийся на левой стороне на фиг. 2 вводят со стороны кончика ногтя пальца руки или ноги вдоль бокового края ногтя (участка бокового края ногтя) и обеспечивают скольжение к стороне корня ногтя для крепления к лейкопластырной структуре 1, этот концевой участок называют передним концевым участком 1А лейкопластырной структуры 1, а другой концевой участок называют задним концевым участком 1В. В соответствии с этой ситуацией, один из двух концов лейкопластырной структуры 1 может быть свободно определен как служащий в качестве переднего концевого участка 1А или заднего концевого участка 1В.
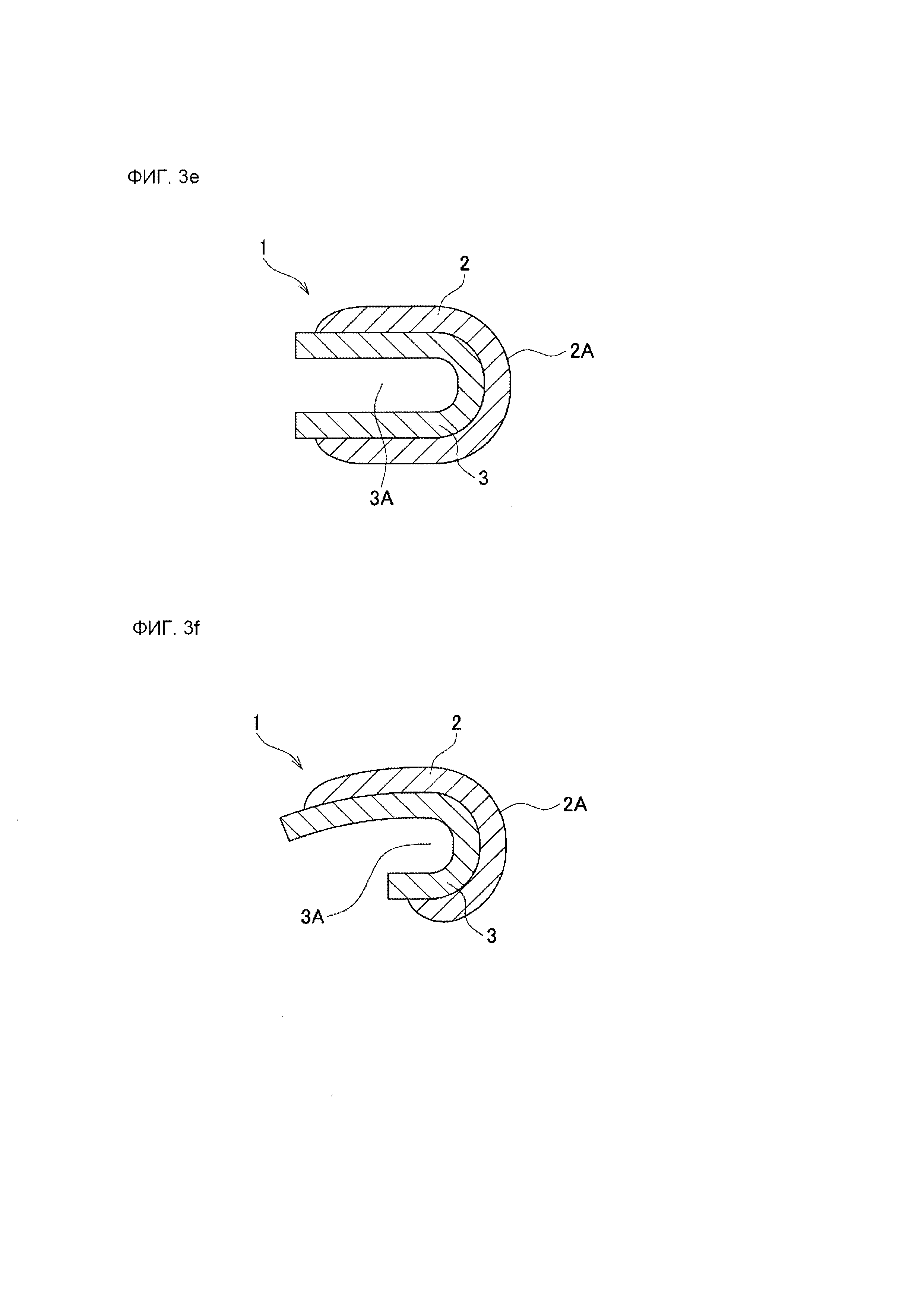
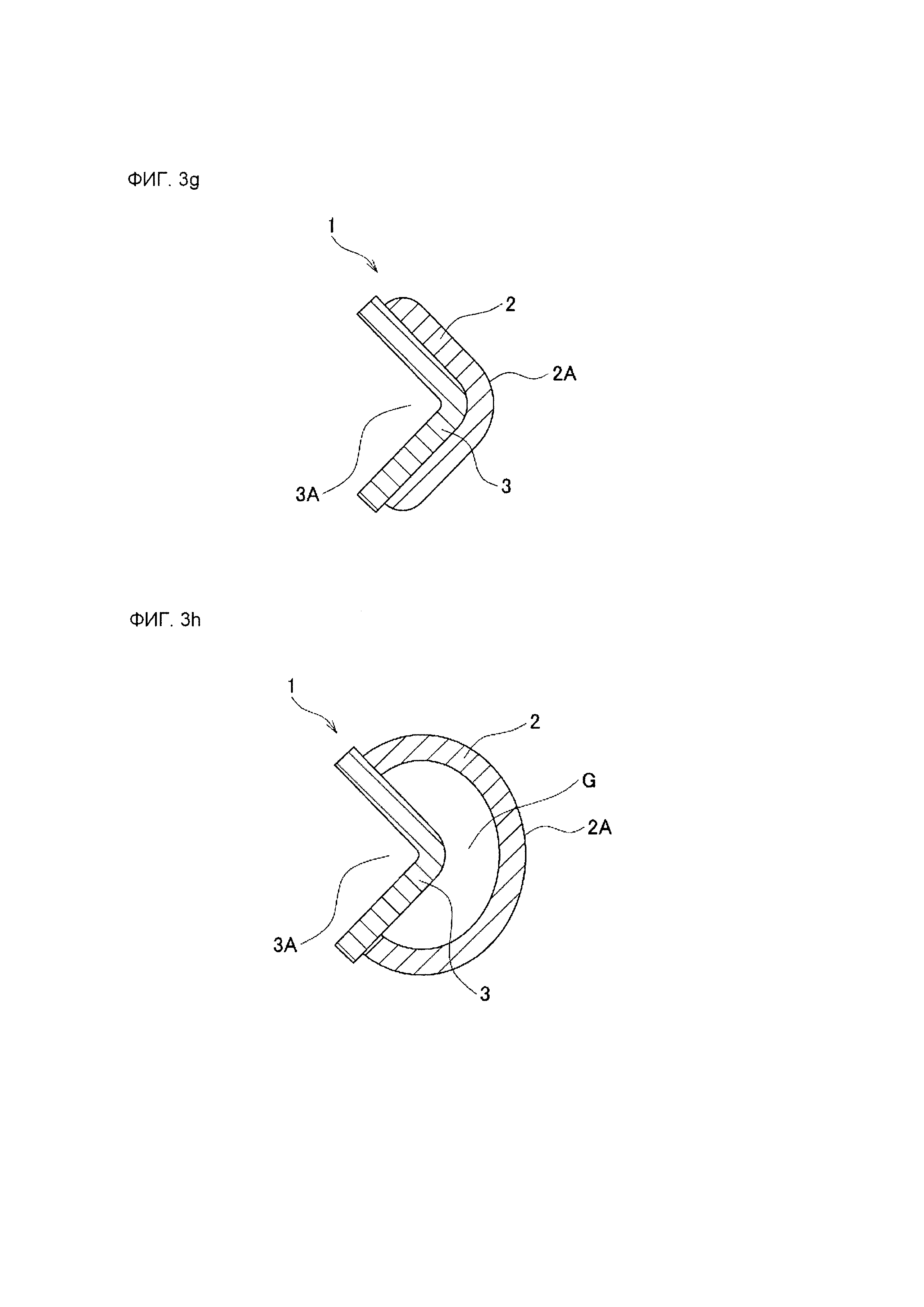
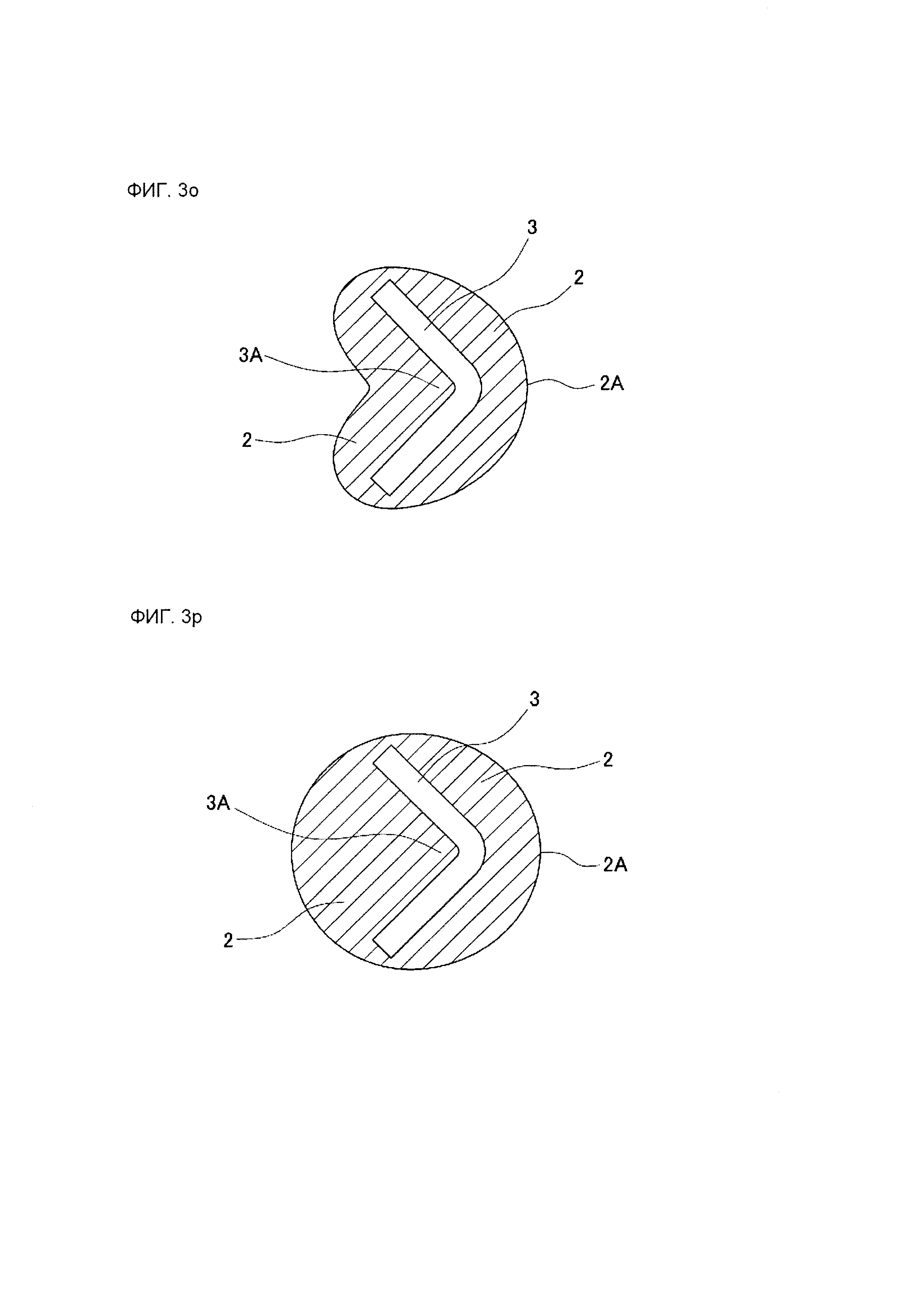
Лейкопластырная структура согласно данному изобретению может иметь различные формы поперечного сечения. На фиг. 3А-3R изображены схематические поперечные сечения, иллюстрирующее типичные примеры позиционной связи между зоной 2 приклеивания к ране и направляющей зоной 3 лейкопластырной структуры, когда и зона 2 приклеивания к ране, и направляющая зона 3 показаны в поперечном сечении в направлении, пересекающем продольное направление лейкопластырной структуры 1 согласно данному изобретению.
В варианте осуществления согласно фиг. 3А, и зона 2 приклеивания к ране, и направляющая зона 3 имеют С-образную форму в поперечном сечении и находятся в плотном контакте друг с другом.
В варианте осуществления согласно фиг. 3В, направляющая зона 3 имеет С-образную форму в поперечном сечении, зона 2 приклеивания к ране имеет приближенно С-образную форму в поперечном сечении, зона 2 приклеивания к ране включает в себя два краевых участка 2В для накрытия двух краевых участков 3В, простирающихся в продольном направлении направляющей зоны 3, причем зона 2 приклеивания к ране и направляющая зона 3 находятся в плотном контакте друг с другом.
В варианте осуществления согласно фиг. 3С, направляющая зона 3 имеет С-образную форму в поперечном сечении, зона 2 приклеивания к ране образована из двух форм, приближенно дугообразных в поперечном сечении, при этом зона 2 приклеивания к ране и направляющая зона 3 находятся в плотном контакте друг с другом.
В варианте осуществления согласно фиг. 3D, направляющая зона 3 имеет С-образную форму в поперечном сечении, зона 2 приклеивания к ране имеет приближенно дугообразную форму в поперечном сечении, при этом зона 2 приклеивания к ране и направляющая зона 3 находятся в плотном контакте друг с другом.
В варианте осуществления согласно фиг. 3Е, и зона 2 приклеивания к ране, и направляющая зона 3 имеют U-образную форму в поперечном сечении и находятся в плотном контакте друг с другом.
В варианте осуществления согласно фиг. 3F, и зона 2 приклеивания к ране, и направляющая зона 3 имеют J-образную форму в поперечном сечении и находятся в плотном контакте друг с другом.
В варианте осуществления согласно фиг. 3G, и зона 2 приклеивания к ране, и направляющая зона 3 имеют L-образную форму в поперечном сечении и находятся в плотном контакте друг с другом.
В варианте осуществления согласно фиг. 3Н, направляющая зона 3 имеет L-образную форму в поперечном сечении, зона 2 приклеивания к ране имеет С-образную форму в поперечном сечении, при этом зона 2 приклеивания к ране и направляющая зона 3 находятся в контакте друг с другом в двух точках - верхней и нижней, имея между собой зазор G.
В варианте осуществления согласно фиг. 3I, направляющая зона 3 имеет С-образную форму в поперечном сечении, зона 2 приклеивания к ране имеет С-образную форму в поперечном сечении, при этом зона 2 приклеивания к ране и направляющая зона 3 находятся в контакте друг с другом в двух точках - верхней и нижней, имея между собой зазор G.
В варианте осуществления согласно фиг. 3J, направляющая зона 3 имеет приближенно дугообразную форму в поперечном сечении, зона 2 приклеивания к ране имеет С-образную форму в поперечном сечении, при этом зона 2 приклеивания к ране и направляющая зона 3 находятся в контакте друг с другом в двух точках - верхней и нижней, имея между собой зазор G.
В варианте осуществления согласно фиг. 3K, и зона 2 приклеивания к ране, и направляющая зона 3 имеют приближенно дугообразную форму в поперечном сечении и находятся в плотном контакте друг с другом.
В варианте осуществления согласно фиг. 3L, и зона 2 приклеивания к ране, и направляющая зона 3 имеют приближенно дугообразную форму в поперечном сечении и находятся в плотном контакте друг с другом.
В варианте осуществления согласно фиг. 3М, направляющая зона 3 образована из двух форм, приближенно дугообразных в поперечном сечении, зона 2 приклеивания к ране имеет приближенно дугообразную форму в поперечном сечении, при этом зона 2 приклеивания к ране и направляющая зона 3 находятся в плотном контакте друг с другом.
В варианте осуществления согласно фиг. 3N, и зона 2 приклеивания к ране, и направляющая зона 3 имеют прямоугольную форму в поперечном сечении и находятся в плотном контакте друг с другом.
В варианте осуществления согласно фиг. 3O, направляющая зона 3 имеет L-образную форму в поперечном сечении, зона 2 приклеивания к ране имеет сердцевидную форму в поперечном сечении, при этом зона 2 приклеивания к ране находится в плотном контакте с направляющей зоной 3 и полностью накрывает направляющую зону 3.
В варианте осуществления согласно фиг. 3Р, направляющая зона 3 имеет L-образную форму в поперечном сечении, зона 2 приклеивания к ране имеет круглую форму в поперечном сечении, при этом зона 2 приклеивания к ране находится в плотном контакте с направляющей зоной 3 и полностью накрывает направляющую зону 3.
В варианте осуществления согласно фиг. 3Q, направляющая зона 3 имеет приближенно L-образную форму в поперечном сечении, зона 2 приклеивания к ране и направляющая зона 3 находятся в плотном контакте друг с другом, а часть зоны 2 приклеивания к ране проникает в участок отверстия направляющей зоны 3 и выступает с другой стороны (стороны скользящего желобка 3А).
В варианте осуществления согласно фиг. 3R, направляющая зона 3 имеет сигмовидную (Σ) форму в поперечном сечении, зона 2 приклеивания к ране имеет L-образную форму в поперечном сечении, а зона 2 приклеивания к ране и направляющая зона 3 находятся в плотном контакте друг с другом.
Зазор G может быть уплотнен так, что оказывается непроницаемым для воздуха или жидкости, или может быть оставлен неуплотненным.
В дополнение к этому, зазор G может содержать текучую среду (например воду, жидкость организма, микстуру, воздух, инертный газ), желеобразное вещество, порошок и гранулированный материал и/или мягкие тела (упомянутые выше) одного типа, либо двух или более типов, годные для зоны 2 приклеивания к ране.
На толщину зоны 2 приклеивания к ране конкретных ограничений нет. Вместе с тем, эта толщина в общем случае находится в пределах диапазона от 0,01 до 10,0 мм, предпочтительно - диапазона от 0,05 до 5,0 мм, а предпочтительнее - диапазона от 0,1 до 3,0 мм. На толщину направляющей зоны 3 конкретных ограничений нет. Вместе с тем, эта толщина в общем случае находится в пределах диапазона от 0,01 до 8,0 мм, предпочтительно - диапазона от 0,05 до 4,0 мм, а предпочтительнее - диапазона от 0,1 до 2,0 мм. На толщину зазора G конкретных ограничений нет. Вместе с тем, эта толщина в общем случае находится в пределах диапазона от 0,1 до 5,0 мм, предпочтительно - диапазона от 0,2 до 3,0 мм, а предпочтительнее - диапазона от 0,3 до 2,0 мм.
В лейкопластырной структуре согласно данному изобретению, форма поперечного сечения в направлении, пересекающем продольное направление лейкопластырной структуры, может быть неизменной в продольном направлении или изменяющейся. Когда форма поперечного сечения изменяется в продольном направлении лейкопластырной структуры, возможна комбинация различных форм поперечного сечения, например, двух или более типов, показанных на фиг. 3А-3R. Форма поперечного сечения лейкопластырной структуры согласно данному изобретению в направлении, пересекающем продольное направление, не ограничивается формами, показанными на фиг. 3А-3R. При условии достижения цели данного изобретения, можно дополнительно использовать различные формы поперечного сечения.
При условии, что зона 2 приклеивания к ране и направляющая зона 3 могут выполнять соответствующие функции после крепления лейкопластырной структуры согласно данному изобретению к пальцу руки или ноги, на позиционную связь между зоной 2 приклеивания к ране и направляющей зоной 3 и их формами в поперечном сечении, пересекающем продольное направление лейкопластырной структуры согласно данному изобретению, до и после крепления лейкопластырной структуры согласно данному изобретению к пальцу руки или ноги конкретных ограничений нет. Позиционную связь между зоной 2 приклеивания к ране и направляющей зоной 3 и их формами можно изменять или поддерживать неизменной, когда лейкопластырную структуру согласно данному изобретению крепят к пальцу руки или ноги.
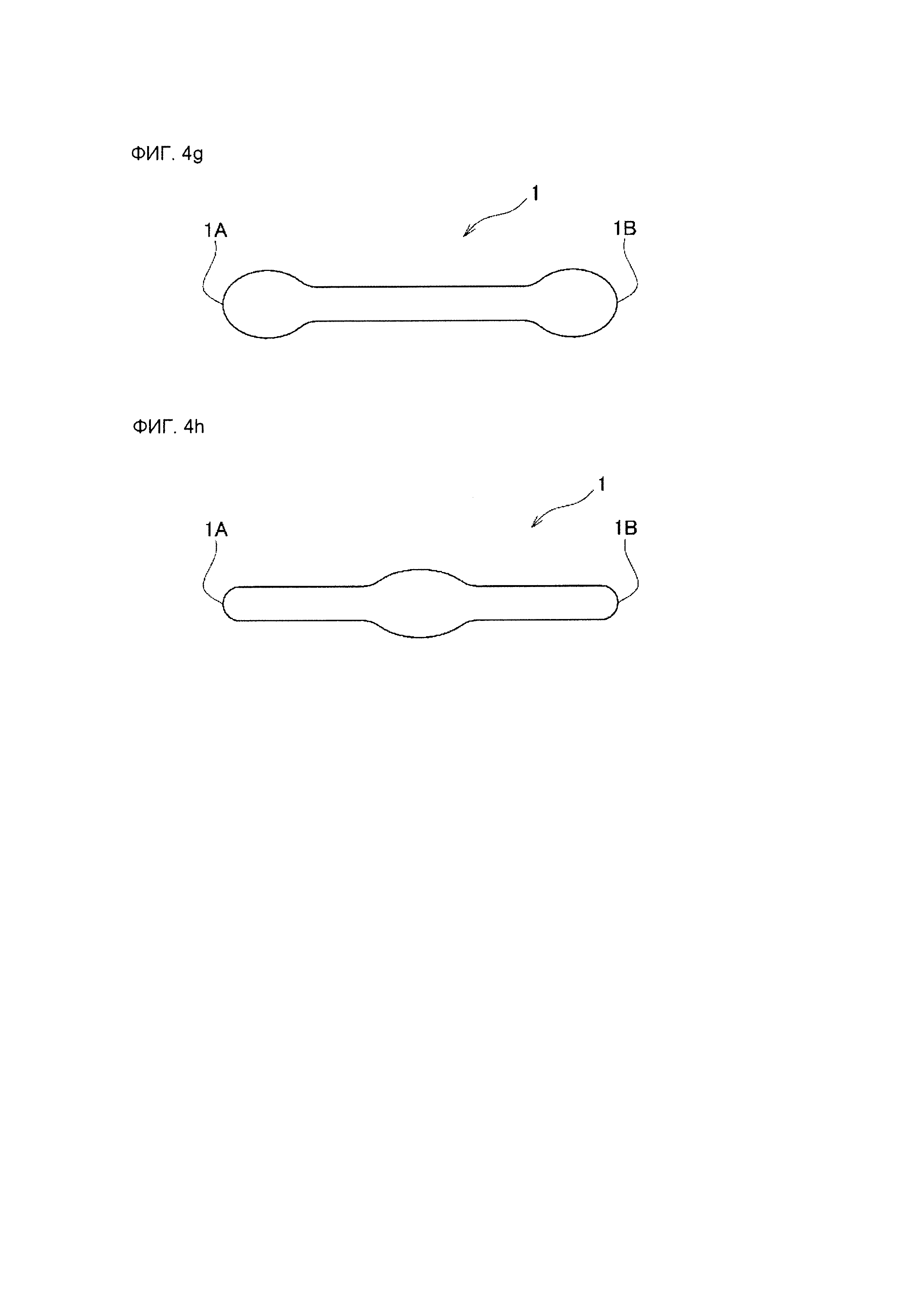
Лейкопластырная структура согласно данному изобретению может иметь различные формы в целом. На фиг. 4А-4Н изображены схематические виды сбоку, иллюстрирующее типичные примеры формы в целом лейкопластырной структуры согласно данному изобретению.
В варианте осуществления согласно фиг. 4А, форма лейкопластырной структуры 1 является приближенно столбчатой формой, имеющей постоянный диаметр в продольном направлении.
В варианте осуществления согласно фиг. 4В, форма лейкопластырной структуры 1 является приближенно столбчатой формой, имея диаметр, уменьшающийся от заднего концевого участка 1В к переднему концевому участку 1А в продольном направлении. (А именно, лейкопластырная структура 1 имеет форму, сужающуюся на конус от заднего концевого участка 1В к переднему концевому участку 1А.)
В варианте осуществления согласно фиг. 4С, форма лейкопластырной структуры 1 является приближенно столбчатой формой, где диаметр уменьшается к вершине в концевой части стороны переднего концевого участка 1А в продольном направлении. (А именно, передний концевой участок 1А имеет коническую форму.)
В варианте осуществления согласно фиг. 4D, форма лейкопластырной структуры 1 является приближенно столбчатой формой, имея диаметр, уменьшающийся от переднего концевого участка 1А к заднему концевому участку 1В в продольном направлении. (А именно, лейкопластырной структуре 1 имеет форму, сужающуюся на конус от переднего концевого участка 1А к заднему концевому участку 1В.)
В варианте осуществления согласно фиг. 4Е, форма лейкопластырной структуры 1 является приближенно столбчатой формой, где диаметр уменьшается к вершине в концевой части стороны заднего концевого участка 1В в продольном направлении. (А именно, задний концевой участок 1В имеет коническую форму.)
В варианте осуществления согласно фиг. 4F, форма лейкопластырной структуры 1 является приближенно столбчатой формой, где диаметр уменьшается к вершине, как в концевой части стороны переднего концевого участка 1А, так и концевой части стороны заднего концевого участка 1В в продольном направлении. (А именно, как передний концевой участок 1А, так и задний концевой участок 1В имеют коническую форму.)
В варианте осуществления согласно фиг. 4G, форма лейкопластырной структуры 1 является приближенно столбчатой формой, имея сферическую выпуклость, как в концевой части стороны переднего концевого участка 1А, так и в концевой части стороны заднего концевого участка 1В. (А именно, лейкопластырная структура 1 имеет форму гантели.)
В варианте осуществления согласно фиг. 4Н, форма лейкопластырной структуры 1 является приближенно столбчатой формой, имея сферическую выпуклость в промежуточной области между передним концевым участком 1А и задним концевым участком 1В.
Вообще говоря, с точки зрения простоты крепления лейкопластырной структуры 1 согласно данному изобретению к пальцу руки или ноги, передний концевой участок 1А лейкопластырной структуры 1 предпочтительно имеет коническую форму во многих случаях, т.е., в вариантах осуществления, показанных на фиг. 4В, фиг. 4С и фиг. 4F. Однако простота крепления не всегда определяется только формой переднего концевого участка 1А. Простота крепления связана с различными факторами, такими, как положение (положение в продольном направлении ногтя) и состояние раны, подлежащей лечению, материал, используемый для лейкопластырной структуры 1, и субъективная точка зрения оперирующего хирурга, который крепит лейкопластырную структуру 1 к пальцу руки или ноги. Соответственно, форму в целом лейкопластырной структуры 1 можно выбрать произвольно на основе комплексного определения. Вместе с тем, безотносительно формы в целом лейкопластырной структуры 1, оперирующий хирург, обладающий обычными знаниями и квалификацией в лечении вросшего ногтя, легко сможет правильно прикрепить лейкопластырную структуру 1 к пальцу руки или ноги пациента. Таким образом, лечить рану, вызванную вросшим ногтем, можно будет незамедлительно и легко.
Форма в целом лейкопластырной структуры согласно данному изобретению не ограничивается примерами, показанными на фиг. 4А - фиг. 4Н. При условии достижения цели данного изобретения, можно использовать различные формы в целом. Например, лейкопластырная структура согласно данному изобретению может иметь плоскую форму, форму пластинки или форму листа, как до, так и после крепления лейкопластырной структуры к пальцу руки или ноги.
На фиг. 5А представлено частичное схематическое поперечное сечение в направлении, пересекающем продольное направление пальца руки или ноги и ногтя, иллюстрирующее пример лейкопластырной структуры согласно данному изобретению в состоянии крепления к пальцу руки или ноги. В варианте осуществления, показанном на фиг. 5А, лейкопластырная структура, крепящаяся к пальцу F руки или ноги, имеющему вросший ноготь N со стороны кончика ногтя вдоль бокового края Ns ногтя (боковой кромки ногтя), располагается между боковым краем Ns ногтя и местом Fi раны (обозначенным штрихпунктирной линией), соседствующим с боковым краем Ns ногтя, таким образом, что скользящий желобок 3А направляющей зоны 3 принимает боковой край Ns ногтя, а эластичная поверхность 2А для приклеивания к ране зоны 2 приклеивания к ране устойчиво приклеивается к месту Fi раны.
На фиг. 5В представлено частичное схематическое поперечное сечение в направлении, пересекающем продольное направление пальца руки или ноги и ногтя, иллюстрирующее еще один пример лейкопластырной структуры согласно данному изобретению в состоянии крепления к пальцу руки или ноги. В варианте осуществления, показанном на фиг. 5В, в дополнение к конфигурациям, показанным на фиг. 5А, зона 2 приклеивания к ране имеет нависающий участок 2С для накрытия и защиты гранулемы Fg, вызванной влиянием места Fi раны.
На фиг. 5С представлено частичное схематическое поперечное сечение в направлении, пересекающем продольное направление пальца руки или ноги и ногтя, иллюстрирующее еще один пример лейкопластырной структуры согласно данному изобретению в состоянии крепления к пальцу руки или ноги. В варианте осуществления, показанном на фиг. 5С, в дополнение к конфигурациям, показанным на фиг. 5А, предусмотрен также нависающий участок 1Е для удержания лейкопластырной структуры на пальце руки или ноги. Нависающий участок 1Е предпочтительно обладает эластичностью, что позволяет ему следовать форме пальца руки или ноги и изменять свою форму. Нависающий участок 1Е может быть образован, например, лентой или листом, имеющей или имеющим клейкую поверхность на участке для приклеивания к пальцу руки или ноги.
Хотя и зона 2 приклеивания к ране, и направляющая зона 3 присутствуют в частичных схематических поперечных сечениях, показанных на фиг. 5А и фиг. 5В, эластичную поверхность 2А для приклеивания к ране зоны 2 приклеивания к ране следует приклеивать к месту Fi раны, подлежащей лечению, чтобы вылечить рану, вызванную вросшим ногтем. Соответственно, хотя и зона 2 приклеивания к ране, и направляющая зона 3 могут появляться в любых поперечных сечениях, пересекающих продольное направление пальца руки или ноги и ногтя в состоянии, в котором лейкопластырная структура согласно данному изобретению прикреплена к пальцу руки или ноги, присутствие и зоны 2 приклеивания к ране, и направляющей зоны 3 не обязательно. Присутствовать может одна из них. Например, в варианте осуществления, показанном на фиг. 1А, как зона 2 приклеивания к ране, так и направляющая зона 3 простираются на протяжении всей длины между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры. Следовательно, когда лейкопластырную структуру согласно варианту осуществления, показанному на фиг. 1А, крепят к пальцу руки или ноги, присутствие и зоны 2 приклеивания к ране, и направляющей зоны 3 в любых поперечных сечениях, пересекающих продольное направление пальца руки или ноги и ногтя, не обязательно. Например, в варианте осуществления, показанном на фиг. 1С, направляющая зона 3 отсутствует в промежуточной области между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры, хотя зона 2 приклеивания к ране присутствует. Следовательно, когда лейкопластырную структуру согласно варианту осуществления, показанному на фиг. 1С, крепят к пальцу руки или ноги, только зона 2 приклеивания к ране появляется в промежуточной области в поперечном сечении, пересекающем продольное направление пальца руки или ноги и ногтя. Например, в варианте осуществления, показанном на фиг. 1I, зона 2 приклеивания к ране отсутствует в промежуточной области между передним концевым участком 1А и задним концевым участком 1В лейкопластырной структуры, хотя направляющая зона 3 присутствует. Следовательно, когда лейкопластырную структуру согласно варианту осуществления, показанному на фиг. 1I, крепят к пальцу руки или ноги, только направляющая зона 3 присутствует в промежуточной области в поперечном сечении, пересекающем продольное направление пальца руки или ноги и ногтя.
В лейкопластырной структуре согласно данному изобретению, зона 2 приклеивания к ране предпочтительно образована мягким телом, а направляющая зона 3 предпочтительно образована твердым телом. В качестве примера мягкого тела, используемого для зоны 2 приклеивания к ране, мягкое тело может быть выбрано из группы, состоящей из гидрогелевого тела, марли, тканой ткани, нетканой ткани, тела из гигроскопической ваты, тела из каучука, тела из пенополиуретана, губчатого тела, волокнистого тела, смоляного тела, обладающего высокой эластичностью, и материального тела, обладающего свойством поглощения/сохранения жидкости организма пористой структурой и/или шероховатой структурой. В качестве примера твердого тела, используемого для направляющей зоны 3, твердое тело может быть выбрано из группы, состоящей из смоляного тела, обладающего низкой эластичностью, тела из метала, обладающего низкой эластичностью, тела из жесткой целлюлозы, тела из стекла, материального тела из камня и тела из керамики.
Ниже будет приведено подробное пояснение материала, образующего лейкопластырную структуру согласно данному изобретению.
Эластичную поверхность 2А для приклеивания к ране зоны 2 приклеивания к ране приклеивают к ране пальца руки или ноги, вызванной вросшим ногтем, чтобы получить воздействие, способствующее заживлению. В данном изобретении, термин «эластичная поверхность» можно перефразировать как «поверхность для получения воздействия, способствующего заживлению, и/или заживляющего воздействия». Соответственно, материал, образующий зону 2 приклеивания к ране, предпочтительно обладает эластичностью, гибкостью, мягкостью, свойством амортизации и свойством поглощения/сохранения жидкости организма, по меньшей мере - по существу, на том же уровне, что и так называемый накрывающий рану материал (перевязочный материал), такой, как обычный лейкопластырь и медицинская подушечка. (В данном изобретении, термин «свойство поглощения/сохранения жидкости организма» означает свойство поглощения и сохранения жидкости организма.) При условии достижения цели данного изобретения, на материал, образующий зону 2 приклеивания к ране, конкретных ограничений нет. В общем случае, предпочтительным является мягкое тело. В данном изобретении, термин «мягкое тело» означает материальное тело, которое обладает, по меньшей мере, одним из свойств, выбранных из группы, состоящей из эластичности, гибкости, мягкости, свойства амортизации и свойства поглощения/сохранения жидкости организма, и это мягкое тело приклеивают к ране пальца руки или ноги, вызванной вросшим ногтем, чтобы получить способствующее заживлению воздействие и/или заживляющее воздействие. В качестве «мягкого тела» согласно данному изобретению можно использовать все материальные тела, такие, как обычный лейкопластырь и медицинская подушечка, эффективно используемые в качестве накрывающего рану материала (перевязочного материала). В качестве предпочтительных примеров мягкого тела, используемого для зоны 2 приклеивания к ране, можно перечислить гидрогелевое тело, марлю, тканую ткань, нетканую ткань, тело из гигроскопической ваты, тело из каучука (тело из натурального каучука и тело из синтетического каучука), тело из полиуретана, тело из пенополиуретана, губчатое тело (тело из натуральной губки и тело из искусственной губки), бумажное тело (листовое тело, обладающее высокой эластичностью и изготовленное посредством агглютинирования растительного волокна и других волокон), волокнистое тело, растительное волокнистое тело, смоляное волокнистое тело, стекловолокнистое тело, углеродноволокнистое тело, металловолокнистое тела, смоляное тело, обладающее высокой эластичностью, и тело из металла, обладающее высокой эластичностью. В качестве дополнительных предпочтительных примеров мягкого тела можно привести материальные тела, обладающие свойством поглощения и сохранения жидкости организма, на основе пористой структуры и/или шероховатой структуры (например, мелких желобков). В общем случае, вышеописанные материальные тела, обладающие свойством поглощения и сохранения жидкости организма, представляют собой материальные тела, демонстрирующие капиллярные явления.
Вышеописанные мягкие тела можно использовать независимо, или можно использовать независимо множество типов мягких тел в комбинации. Например, зона 2 приклеивания к ране может иметь многослойную структуру, образованную вышеописанными мягкими телами, по меньшей мере, двух типов таким образом, что крайний снаружи слой служит в качестве эластичной поверхности 2А для приклеивания к ране. Толщина каждого слоя зоны 2 приклеивания к ране в слоистой структуре в общем случае находится в пределах диапазона от 0,01 до 10,0 мм, предпочтительно - в пределах диапазона от 0,05 до 5,0 мм, и предпочтительнее - в пределах диапазона от 0,1 до 3,0 мм. При условии достижения цели данного изобретения, зона 2 приклеивания к ране может иметь непористую или пористую структуру. Зону 2 приклеивания к ране и мягкое тело для зоны 2 приклеивания к ране могут иметь пористую структуру и/или шероховатую структуру (например, мелкие желобки). В дополнение к этому, они могут обладать свойством поглощения и сохранения жидкости организма на основе пористой структуры и/или шероховатой структуры (например, мелких желобков). Особенности пористой структуры и шероховатой структуры будут пояснены позже.
На тип материального тела, используемого в качестве мягкого тела для зоны 2 приклеивания к ране, ограничений нет. Материальное тело предпочтительно обладает свойством поглощения и сохранения жидкости организма. Когда мягкое тело обладает свойством поглощения и сохранения жидкости организма, это мягкое тело можно крепить к ране мягче и можно поддерживать рану в увлажняющей среде посредством жидкости организма. Таким образом интенсифицируют эффект заживления раны. Чтобы получить свойство поглощения и сохранения жидкости организма, мягкое тело может быть образовано, например, материальным телом, демонстрирующим капиллярные явления, или материальным телом, имеющим молекулярную структуру, демонстрирующую высокое водопоглощение.
В качестве примеров материального тела, демонстрирующего капиллярные явления, можно перечислить тело с пористой структурой, тело с шероховатой структурой (например, тело со структурой, имеющей один или множество мелких желобков), волокнистое тело, волоконную сборку, тканую ткань, нетканую ткань и сетчатое тело. В качестве примера тела с пористой структурой, демонстрирующего капиллярные явления, можно привести тело из пенополиуретана. В качестве примера предпочтительного промышленно поставляемого накрывающего рану материала (перевязочного материала), имеющего тело из пенополиуретана, можно использовать продукты, широко известные в медицинской промышленности под названием «пенополиуретановая повязка». Например, можно привести Hydrosite (зарегистрированная торговая марка) от фирмы Smith & Nephew K.K., которая является японской дочерней фирмой Smith & Nephew (Соединенное Королевство Великобритании и Северной Ирландии). В качестве примера предпочтительного промышленно поставляемого накрывающего рану материала, содержащего тело с пористой структурой, образованной, например, синтетической смолой и целлюлозой (особенно - лист сетки и лист нетканой ткани), можно привести Plusmoist (зарегистрированная торговая марка) от фирмы ZUIKO MEDICAL CORPORATION (Япония).
В медицинской промышленности известно много материальных тел, имеющих молекулярную структуру, демонстрирующую высокое водопоглощение, и эти материальные тела обычно называются в данном изобретении «гидрогелевым телом» - для удобства. В данном изобретении, «гидрогелевое тело» употребляется как общий термин, включающий в себя все полимеры, имеющие молекулярную структуру, демонстрирующие гигроскопичность и/или водопоглощающую способность. Эти полимеры используются для образования увлажняющей среды в процессе так называемой «увлажняющей терапии». С точки зрения способности к поглощению и сохранению воды и жидкости организма (т.е., способности стабильнее поглощать и сохранять большое количество воды и жидкости организма), предпочтительно гидрогелевое тело. Гидрогелевое тело обладает свойством набухания под действием воды и жидкости организма. В дополнение к этому, гидрогелевое тело имеет исключительно высокую степень набухания (%) (приблизительно от 110 до 1000%). (Степень набухания определяют как значение, получаемое по следующей расчетной формуле: [(Объем геля после набухания)/(Объем геля до набухания)×100]. Степень набухания (%) гидрогелевого тела исключительно высока. Соответственно, если гидрогелевое тело используют в качестве зоны 2 приклеивания к ране в состоянии, в котором гидрогелевое тело не набухло, даже если толщина зоны 2 приклеивания к ране мала, когда лейкопластырную структуру 1 крепят к пальцу руки или ноги, объем гидрогелевого тела значительно увеличивается после крепления к пальцу руки или ноги за счет поглощения жидкости организма и набухания. Ввиду этого, гидрогелевое тело плотнее прилипает к ране и отжимает боковой край ногтя (боковую кромку ногтя). Таким образом, эффект коррекции вросшего ногтя увеличивается. С точки зрения создания идеальной увлажняющий среды и увеличения воздействия, заживляющего рану, гидрогелевое тело является конкретно предпочтительным в качестве материала зоны 2 приклеивания к ране.
Когда гидрогелевое тело используют в качестве материала зоны 2 приклеивания к ране, способ и условия использования можно выбирать произвольно, без конкретных ограничений. Например, гидрогелевое тело, используемое в качестве зоны 2 приклеивания к ране, может быть набухшим или не набухшим перед креплением лейкопластырной структуры 1 к пальцу руки или ноги. Когда гидрогелевое тело используют в качестве зоны 2 приклеивания к ране, вышеописанная толщина зоны 2 приклеивания к ране - это значение после набухания.
Когда гидрогелевое тело, используемое для зоны 2 приклеивания к ране, не набухает перед креплением лейкопластырной структуре 1 к пальцу руки или ноги, зона 2 приклеивания к ране может, по существу, не иметь поверхности для функционирования в качестве эластичной поверхности 2А для приклеивания к ране в этот момент. Вместе с тем, оказывается достаточно уже образованной эластичной поверхности 2А для приклеивания к ране, поскольку гидрогелевое тело поглощает жидкость организма и набухает после крепления лейкопластырной структуры 1 к пальцу руки или ноги. Соответственно, в данном изобретении не обязательно обеспечивать эластичную поверхность 2А для приклеивания к ране зоны 2 приклеивания к ране до крепления лейкопластырной структуры 1 к пальцу руки или ноги. Достаточно, если эластичная поверхность 2А для приклеивания к ране образована после крепления лейкопластырной структуры 1 к пальцу руки или ноги. Как до, так и после крепления лейкопластырной структуры 1 к пальцу руки или ноги, чтобы гидрогелевое тело, используемое в качестве зоны 2 приклеивания к ране, набухло, можно использовать жидкость организма, водные жидкости, не являющиеся жидкостью организма, или неводные жидкости (например, этиловый спирт).
Гидрогелевое тело широко используется для получения накрывающего рану материала (перевязочного материала), такого, как обычный лейкопластырь и медицинская подушечка. В качестве примеров предпочтительного промышленно поставляемого гидрогелевого тела медицинского назначения, можно использовать продукты, широко известные в медицинской промышленности под названием «гидроколлоидная повязка». Например, можно перечислить Duoactive (зарегистрированная торговая марка) от фирмы ConvaTec, Япония, которая является японской дочерней фирмой ConvaTec Inc. (США), Comfeel (зарегистрированная торговая марка) от фирмы Coloplast K.K., которая является японской дочерней фирмой Coloplast A/S (Дания), Tegaderm (зарегистрированная торговая марка) от фирмы 3М Japan Limited, которая является японской дочерней фирмой 3М Company (США), и Absocure (зарегистрированная торговая марка) от фирмы Nitoms, Inc. (Япония). В качестве дополнительного примера предпочтительного промышленно поставляемого гидрогелевого тела медицинского назначения, можно использовать продукты, широко известные в медицинской промышленности под названием «гидрополимерный перевязочный материал». Например, можно использовать Tielle (зарегистрированная торговая марка) от фирмы Johnson & Johnson K.K., которая является японской дочерней фирмой Johnson & Johnson (США). В качестве дополнительного примера предпочтительного промышленно поставляемого гидрогелевого тела медицинского назначения, можно использовать продукты, широко известные в медицинской промышленности под названием «волокнистый перевязочный материал» и «гидроволокнистый перевязочный материал». Например, можно указать Durafiber (зарегистрированная торговая марка) от фирмы Smith & Nephew K.K., которая является японской дочерней фирмой Smith & Nephew (Соединенное Королевство Великобритании и Северной Ирландии).
В качестве дополнительного примера предпочтительного промышленно поставляемого гидрогелевого тела медицинского назначения, можно привести продукты, широко известные в медицинской промышленности под названием «гидрогелевыи перевязочный материал». Например, можно указать Intrasite Comfortable Dressing (зарегистрированная торговая марка) от фирмы Smith & Nephew K.K., которая является японской дочерней фирмой Smith & Nephew (Соединенное Королевство Великобритании и Северной Ирландии). В качестве дополнительного примера предпочтительного промышленно поставляемого гидрогелевого тела медицинского назначения, можно использовать продукты, широко известные в медицинской промышленности под названием «альгинатный перевязочный материал». Например, можно перечислить Kaltostat (зарегистрированная торговая марка) от фирмы ConvaTec, Япония, которая является японской дочерней фирмой ConvaTec Inc. (США), и Sorbsan (зарегистрированная торговая марка) от фирмы ALCARE Co., Ltd. (Япония). (Промышленно поставляемые гидрогелевые тела медицинского назначения, примеры которых приведены выше, не являются изначально набухшими, за исключением "Intrasite Comfortable Dressing" (зарегистрированная торговая марка). Эти гидрогелевые тела не являются изначально набухшими и набухают после наложения на рану, что обусловлено жидкостью организма, выделяющейся из раны. "Intrasite Comfortable Dressing" (зарегистрированная торговая марка) - это перевязочный материал, получаемый путем импрегнирования гидрогеля (желеподобноого материала), разбухшего под действием воды, в марлю из нетканой ткани. А именно, он является изначально разбухшим.)
При условии достижения цели данного изобретения, на форму зоны 2 приклеивания к ране конкретных ограничений нет. Вместе с тем, в общем случае, эта форма может иметь поперечное сечение, аналогичное, например, зоне 2 приклеивания к ране, показанной на фиг. 3А - фиг. 3R. При условии, что и зона 2 приклеивания к ране, и направляющая зона 3 могут выполнять свои функции после крепления лейкопластырной структуры согласно данному изобретению к пальцу руки или ноги, зона 2 приклеивания к ране может, например, накрывать всю направляющую зону 3 в целом (показанную на фиг. 3O и фиг. 3Р). В альтернативном варианте, зона 2 приклеивания к ране может накрывать часть углового участка или краевого участка направляющей зоны 3, либо весь такой участок в целом, поскольку эти участки имеют возможность вступать в контакт с плотью (мягкой тканью) пальца руки или ноги под относительно острым углом, во время, или после крепления лейкопластырной структуры 1 согласно данному изобретению (показанной на фиг. 9) к пальцу руки или ноги. На способ создания зоны 2 приклеивания к ране конкретных ограничений нет. Можно воспользоваться традиционно известным способом обработки, произвольно выбираемым в соответствии с материалом, который надлежит использовать, и желаемой формой. В качестве примеров традиционно известных способов обработки, когда используют смолы или аналогичные материалы, можно перечислить формование (например, инжекционное формование, компрессионное формование), гибку, механическую обработку и обработку лучом лазера. Применительно к использованию керамики или аналогичных материалов, можно перечислить способы, предусматривающие спекание в желаемую форму, механическую обработку и обработку лучом лазера. Когда используют металлы или аналогичные материалы, можно также использовать традиционно известные способы (например, способ литья в металлические формы, прессовый способ, способ литья в песчаные формы, способ ковки, механическую обработку, обработку лучом лазера, способ порошковой металлургии). В дополнение к этому, можно также использовать способ нанесения покрытия. Помимо этого, можно достичь нужного результата посредством принтера для объемной печати (3D-принтера) (способ придания формы наслаиванием) или посредством трехмерного графопостроителя (3D-графопостроителя) (способ придания формы резанием).
При условии достижения цели данного изобретения, на форму поверхности зоны 2 приклеивания к ране конкретных ограничений нет. В качестве примеров формы поверхности зоны 2 приклеивания к ране, можно перечислить планарную форму, криволинейную форму, сферическую форму, неровную форму, правильную форму, неправильную форму и комбинацию вышеупомянутых форм.
При условии достижения цели данного изобретения, на форму краевых участков зоны 2 приклеивания к ране конкретных ограничений нет. В качестве примеров формы краевых участков зоны 2 приклеивания к ране, можно перечислить линейную форму, криволинейную форму, дугообразную форму, правильную форму, неправильную форму, волнообразную форму, зигзагообразную форму и комбинацию вышеупомянутых форм.
На примеры металловолокнистого тела и тела из металла, обладающего низкой эластичностью, которые являются предпочтительными твердыми телами, конкретных ограничений нет - при условии, что такое тело не является вредным для живого организма. Например, можно перечислить алюминий, серебро, медь, золото, платину, палладий, индий, иридий, железо, олово, кобальт, хром, никель, титан и сплав вышеупомянутых металлов. В качестве примеров сплава, можно перечислить, например, сплав серебра, сплав золота, серебра и палладия, сплав золота, сплав для обжига керамики, хромокобальтовый сплав, хромоникелевый сплав и титановый сплав.
В качестве примеров смоляного тела, обладающего высокой эластичностью, которое является предпочтительным мягким телом, можно перечислить трубчатое тело, выполненное из материала синтетической смолы (часто называемого в нижеследующем тексте «пластмассой»), и материальные тела, полученные путем резания боковой стенки трубчатого тела в продольном направлении с образованием такой формы поперечного сечения, как С-образная форма, U-образная форма, дугообразная форма (например, полудуговая форма), приближенно дуговая форма (например, приближенно полудуговая форма) и L-образная форма. В соответствии с неожиданной информацией, полученной автором в процессе разработки данного изобретения, в лейкопластырной структуре согласно данному изобретению, трубчатое тело, выполненное из пластмассы, и зона 2 приклеивания к ране, выполненная из материального тела, полученного из трубчатого тела, не только сами проявляет эластичность, но и демонстрируют физическое и механическое взаимодействие с направляющей зоной 3. Таким образом, лейкопластырная структура в целом проявляет эластичность, гибкость, мягкость и свойство амортизации на ране, превосходящие эти свойства самой зоны 2 приклеивания к ране.
В качестве примеров пластмасс, образующих трубчатое тело, можно перечислить поликарбонат, ABS-смолу (сополимер акрилонитрила, бутадиена и стирола), полиэтилен, полипропилен, полиэтилентерефталат, винилацетат, поливинилхлорид, смолу на основе уретана, нейлон, нейлоновый эластомер, полиамид, ацетат целлюлозы, кремнийорганический каучук, кремнийорганическую смолу, фтор-каучук (например, политетрафторэтилен), смолу на акриловой основе, полиэфирсульфоновую смолу (PES), полифенилсульфоновую смолу (PPSU) и все полимеры, обычно используемые для живого организма в области медицины. Эти смолы можно использовать независимо или использовать в комбинации. В качестве более конкретных примеров, можно перечислить Styrolux (зарегистрированная торговая марка) 684D, которая представляет собой стирол-бутадиеновый блоксополимер (СББ) от BASF Corporation (США), Cryro (зарегистрированная торговая марка) R40 (акриловая основа), которая представляет собой мультиполимер на акриловой основе от фирмы Cyro Industries (США), Lexan KR01, которая представляет собой поликарбонат от фирмы SABIC Innovative Plastics (США), K-смолу (зарегистрированная торговая марка), которая представляет собой стирол-бутадиеновый блоксополимер (SBC) от Chevron Phillips Chemical Company (США), TP-UXS (MMBS) (фирменное название), которая представляет собой терполимер метилметакрилата, бутадиена и стирола от Denka Company Limited (Япония), Starex (зарегистрированная торговая марка) 5010, которая представляет собой акрилонитрилбутадиенстирольную смолу (ABS) от Samsung Cheil Industries (Корея), Zylar (зарегистрированная торговая марка) 220 и Nas (зарегистрированная торговая марка) 30, которые представляют собой стиролметилметакриловую кислоту (SMMS) от NOVA Chemicals (Канада), и Toyalac 920 (прозрачная ABS), которая представляет собой акрилонитрилбутадиенстирольную смолу (ABS) от Toray Resin Company (США). В качестве примера смешивания смол двух или более типов, можно привести смесь ABS-смолы и поликарбоната.
При условии достижения цели данного изобретения, на размер трубчатого тела конкретных ограничений нет. Вместе с тем, внешний диаметр предпочтительно находится в пределах диапазона от 0,8 до 10 мм, внутренний диаметр предпочтительно находится в пределах диапазона от 0,5 до 5 мм. В качестве трубчатого тела, выполненного из пластмассы, можно - предпочтительно - использовать медицинские трубки для вливания, широко применяемые в области медицины. Промышленность поставляет изделия многих типов в качестве медицинской трубки для вливания. Как предпочтительные примеры промышленно поставляемой медицинской трубки для вливания, можно перечислить, например, трубки, включенные в состав комплекта для вливания Nipro («Nipro Infusion Set») от фирмы NIPRO CORPORATION (Япония), и трубки, включенные в состав комплекта для вливания, предназначенного для насоса («Infusion Set for Pump») от фирмы TERUMO CORPORATION (Япония), и трубки для вливания («Extension Tubes») от фирмы JMS Co., Ltd. (Япония). Если надо получить медицинскую пластмассовую трубку, имеющую конкретные технические характеристики и не поставляемую промышленностью, ее можно заказать, например, у работающей на комиссионных началах фирмы-изготовителя медицинских приборов. В качестве примера работающей на комиссионных началах фирмы-изготовителя медицинских приборов, можно привести HAGITEC LTD. (Япония).
Когда в качестве мягкого тела зоны 2 приклеивания к ране используют трубчатое тело, выполненное из пластмассы (или материальное тело, полученное путем резания боковой стенки трубчатого тела в продольном направлении с образованием такой формы поперечного сечения, как С-образная форма и U-образная форма), участок, который должен функционировать в качестве эластичной поверхности 2А для приклеивания к ране, предпочтительно подвергать обработке, обуславливающей улучшение эластичности и свойства поглощения и сохранения жидкости организма. Ввиду такой обработки, эластичная поверхность 2А плотнее прилипает к ране, а эту рану можно поддерживать в увлажняющей среде посредством жидкости организма. Таким образом интенсифицируют эффект заживления раны. В качестве примеров обработки, обуславливающей улучшение эластичности и свойства поглощения и сохранения жидкости организма, отметим, что, по меньшей мере, внешнюю поверхность боковой стенки трубчатого тела можно выполнить имеющей пористую или шероховатую структуру, такую, как включающая в себя один или множество мелких желобков, образованных, по меньшей мере, на внешней поверхности боковой стенки трубчатого тела. Когда трубчатое тело выполнено пористым, глубина пор предпочтительно составляет 0,1 мм или более. Диаметр пор предпочтительно находится в пределах диапазона от 0,02 до 4,0 мм, предпочтительнее - в пределах диапазона от 0,05 до 1,5 мм, а предпочтительнее - в пределах диапазона от 0,1 до 0,5 мм. Интервал между порами предпочтительно находится в пределах диапазона от 0,1 до 2,0 мм. Поры можно располагать через одинаковые интервалы или произвольно. Форма пор, простирающихся в боковой стенке трубчатого тела, может быть прямолинейной формой или криволинейной формой. Поры могут проникать сквозь боковую стенку трубчатого тела или могут быть непроникающими. При условии, что можно получить свойство поглощения и сохранения жидкости организма, на особенности пор конкретных ограничений нет. При условии, что можно получить свойство поглощения и сохранения жидкости организма, поры могут быть непрерывными порами, не непрерывными порами (закрытыми порами), или могут представлять собой комбинацию непрерывных пор и не непрерывных пор. Когда формируют мелкие желобки, глубина желобков предпочтительно составляет 0,1 мм или более. Глубина желобков предпочтительно находится в пределах диапазона от 0,02 до 4,0 мм, предпочтительнее - в пределах диапазона от 0,05 до 1,5 мм, предпочтительнее - в пределах диапазона от 0,1 до 0,5 мм. Длина желобков предпочтительно находится в пределах диапазона от 0,1 до 10,0 мм, а интервал между желобками предпочтительно находится в пределах диапазона от 0,1 до 2,0 мм. Желобки можно располагать через одинаковые интервалы или произвольно. Желобки могут пересекаться друг с другом или могут быть непересекающимися.
Желобки может иметь прямолинейную форму или криволинейную форму. Желобки могут проникать сквозь боковую стенку трубчатого тела или могут быть непроникающими. При условии, что можно получить свойство поглощения и сохранения жидкости организма, на особенности шероховатой структуры, такие, как мелкие желобки, конкретных ограничений нет. На способ придания пористости трубчатому телу конкретных ограничений нет. Можно использовать традиционно известные способы. В качестве традиционно известных способов придания пористости трубчатому телу, можно перечислить способ разделения фаз, способ экстракции, способ химической обработки, способ вытяжки, способ травления облучением (с использованием пучка нейтронов, лазерного луча или аналогичного средства), способ оплавления, способ вспенивания, обработку поверхности, сверление путем проталкивания иглообразного тела и комбинацию вышеупомянутых способов. На способ формирования шероховатой структуры, такой, как мелкие желобки, конкретных ограничений нет. Можно использовать традиционно известные способы (например, способ формирования путем формования, способ формирования посредством луча лазера, способ формирования посредством ножа, способ формирования скрайбированием и способ формирования травлением).
На фиг. 7А представлено схематическое поперечное сечение, иллюстрирующее состояние, в котором, по меньшей мере, внешняя поверхность боковой стенки трубчатого тела (или материального тела, полученного путем резания боковой стенки трубчатого тела в продольном направлении с образованием такой формы поперечного сечения, как С-образная форма и U-образная форма), которое используют в качестве мягкого тела для зоны 2 приклеивания к ране, выполнена пористой. Вертикальное направление согласно фиг. 7А - это направление толщины боковой стенки трубчатого тела. Участок пор показан пунктирными линиями на фиг. 7А.
На фиг. 7В показана структура, образованная путем объединения зоны 2 приклеивания к ране (мягкого тела), показанной на фиг. 7А, с направляющей зоной 3 (твердым телом). На фиг. 7С показана структура, образованная путем объединения в одно целое зоны 2 приклеивания к ране (мягкого тела) и направляющей зоны 3 (твердого тела) в состоянии, в котором только нижний слой (часть, которая ниже штрихпунктирной линии, проходящей в горизонтальном направлении) одного материала выполнен пористым. В вариантах осуществления, показанных на фиг. 7А - фиг. 7С, вместо выполнения трубчатого тела пористым возможно формирование шероховатой структуры, такой, как мелкие желобки.
Что касается материала тела, обладающего свойством поглощения и сохранения жидкости организма, на основе пористой структуры и/или шероховатой структуры, которое является предпочтительным мягким телом, то на этот материал конкретных ограничений нет. В качестве примеров материала материальных тел, можно перечислить различные материалы, такие, как смола, каучук, металл, жесткая целлюлоза, древесина, растительное волокно, целлюлоза, стекло, камень и керамика. В случае пористой структуры, глубина пор предпочтительно составляет 0,1 мм или более. Диаметр пор предпочтительно находится в пределах диапазона от 0,02 до 4,0 мм, предпочтительнее - в пределах диапазона от 0,05 до 1,5 мм, и предпочтительнее - в пределах диапазона от 0,1 до 0,5 мм. Интервал между порами предпочтительно находится в пределах диапазона от 0,1 до 2,0 мм. Поры можно располагать через одинаковые интервалы или произвольно. Форма пор, простирающихся в трубчатое тело, может быть прямолинейной формой или криволинейной формой. Поры могут проникать сквозь боковую стенку трубчатого тела или могут быть непроникающими. При условии, что можно получить свойство поглощения и сохранения жидкости организма, на особенности пор ограничений нет. При условии, что можно получить свойство поглощения и сохранения жидкости организма, поры могут быть непрерывными порами, не непрерывными порами (закрытыми порами), или комбинацией непрерывных пор и не непрерывных пор. Шероховатая структура может включать в себя, например, один или множество мелких желобков. Глубина желобков предпочтительно составляет 0,1 мм или более. Ширина желобков предпочтительно находится в пределах диапазона от 0,02 до 4,0 мм, предпочтительнее - в пределах диапазона от 0,05 до 1,5 мм, и предпочтительнее - в пределах диапазона от 0,1 до 0,5 мм. Длина желобков предпочтительно находится в пределах диапазона от 0,1 до 10,0 мм, а интервал между желобками предпочтительно находится в пределах диапазона от 0,1 до 2,0 мм. Желобки можно располагать через одинаковые интервалы или произвольно. Желобки могут пересекаться друг с другом или могут быть непересекающимися. Желобки могут иметь прямолинейную форму или криволинейную форму. Желобки могут проникать сквозь боковую стенку трубчатого тела или могут быть непроникающими. При условии, что можно получить свойство поглощения и сохранения жидкости организма, на особенности шероховатой структуры, такие, как желобки, конкретных ограничений нет. На способ придания пористости трубчатому телу конкретных ограничений нет. Можно использовать традиционно известные способы. В качестве традиционно известных способов придания пористости трубчатому телу, можно перечислить способ разделения фаз, способ экстракции, способ химической обработки, способ вытяжки, способ травления облучением (с использованием пучка нейтронов, лазерного луча или аналогичного средства), способ оплавления, способ вспенивания, обработку поверхности, сверление путем проталкивания иглообразного тела и комбинацию вышеупомянутых способов. На способ формирования шероховатой структуры, такой, как мелкие желобки, конкретных ограничений нет. Можно использовать традиционно известные способы (например, способ формирования путем формования, способ формирования посредством луча лазера, способ формирования посредством ножа, способ формирования скрайбированием и способ формирования травлением).
В лейкопластырной структуре согласно данному изобретению, скользящий желобок 3А направляющей зоны 3 принимает участок бокового края ногтя (боковой край ногтя) и скользит, например, в продольном направлении ногтя вдоль бокового края ногтя. Таким образом, эластичную поверхность 2А для приклеивания к ране зоны 2 приклеивания к ране уверенно направляют к месту раны. Соответственно, материал, образующий направляющую зону 3, должен обладать долговечностью и/или жесткостью, удовлетворяющей вышеупомянутому назначению. При условии достижения цели данного изобретения, на материал, образующий направляющую зону 3 конкретных ограничений нет. В общем случае, предпочтительно твердое тело. В данном изобретении, термин «твердое тело» означает материальное тело, которое обладает, по меньшей мере, одним из свойств, выбранных из группы, состоящей из низкой эластичности, низкой гибкости и низкой мягкости, а также обладает долговечностью и/или жесткостью, позволяющей уверенно направлять эластичную поверхность 2А для приклеивания к ране, принадлежащую зоне 2 приклеивания к ране, к месту раны. В качестве предпочтительных примеров твердого тела, используемого для направляющей зоны 3, можно перечислить смоляное тело, обладающее низкой эластичностью, тело из металла, обладающее низкой эластичностью, жесткое целлюлозное тело, древесное тело, стекловидное тело, каменное материальное тело, тело из керамики, стекловолокнистое тело, углеродноволокнистое тело, и металловолокнистое тело. Эти жесткие тела можно использовать независимо или использовать в комбинации. Например, направляющая зона 3 может иметь многослойную структуру, образованную из вышеописанных жестких тел, по меньшей мере, двух типов таким образом, что крайний снаружи слой служит в качестве скользящего желобка 3А. Толщина каждого слоя направляющей зоны 3 в слоистой структуре в общем случае находится в пределах диапазона от 0,01 до 5,0 мм, предпочтительно - в пределах диапазона от 0,05 до 2,0 мм, и предпочтительнее - в пределах диапазона от 0,1 до 1,0 мм. При условии достижения цели данного изобретения, направляющая зона 3 может иметь непористую или пористую структуру. Направляющая зона 3 и твердое тело для направляющей зоны 3 могут иметь пористую структуру и/или шероховатую структуру (например, мелкие желобки). В дополнение к этому, они могут обладать свойством поглощения и сохранения жидкости организма на основе пористой структуры и/или шероховатой структуры (например, мелких желобков). Что касается особенностей пористой структуры и шероховатой структуры, то пояснение, приведенное для зоны 2 приклеивания к ране, применимо и здесь.
При условии достижения цели данного изобретения, на смоляное тело, обладающего низкой эластичностью, в качестве предпочтительного твердого тела, конкретных ограничений нет. Например, можно использовать различные смоляные тела, выполненные из пластмассы. В качестве примеров пластмассы, можно перечислить поликарбонат, ABS-смолу (сополимер акрилонитрила, бутадиена и стирола), полиэтилен, полипропилен, полиэтилентерефталат, винилацетат, поливинилхлорид, смолу на основе уретана, нейлон, нейлоновый эластомер, полиамид, ацетат целлюлозы, кремнийорганический каучук, кремнийорганическую смолу, фтор-каучук (например, политетрафторэтилен), смолу на акриловой основе, полиэфирсульфоновую смолу (PES), полифенилсульфоновую смолу (PPSU) и все полимеры, обычно используемые для живого организма в области медицины. Эти смолы можно использовать независимо или использовать в комбинации. В качестве более конкретных примеров, можно перечислить Styrolux (зарегистрированная торговая марка) 684D, которая представляет собой стирол-бутадиеновый блоксополимер (СББ) от BASF Corporation (США), Cryro (зарегистрированная торговая марка) R40 (акриловая основа), которая представляет собой мультиполимер на акриловой основе от фирмы Cyro Industries (США), Lexan KR01, которая представляет собой поликарбонат от фирмы SABIC Innovative Plastics (США), К-смолу (зарегистрированная торговая марка), которая представляет собой стирол-бутадиеновый блоксополимер (SBC) от Chevron Phillips Chemical Company (США), TP-UXS (MMBS) (фирменное название), которая представляет собой терполимер метилметакрилата, бутадиена и стирола от Denka Company Limited (Япония), Starex (зарегистрированная торговая марка) 5010, которая представляет собой акрилонитрилбутадиенстирольную смолу (ABS) от Samsung Cheil Industries (Корея), Zylar (зарегистрированная торговая марка) 220 и Nas (зарегистрированная торговая марка) 30, которые представляют собой стиролметилметакриловую кислоту (SMMS) от NOVA Chemicals (Канада), и Toyalac 920 (прозрачная ABS), которая представляет собой акрилонитрилбутадиенстирольную смолу (ABS) от Toray Resin Company (США). В качестве примера смешивания смол двух или более типов, можно привести смесь ABS-смолы и поликарбоната.
В качестве примеров смоляного тела, обладающего низкой эластичностью, которое представляет собой предпочтительное твердое тело, можно привести материальные тела, такие же, как материальные тела, перечисленные в качестве смоляного тела, обладающего высокой эластичностью, которое представляет собой предпочтительное мягкое тело. А именно, трубчатое тело, выполненное из пластмассы, и материальное тело, полученное путем резания боковой стенки трубчатого тела в продольном направлении с образованием такой формы поперечного сечения, как С-образная форма, U-образная форма, дугообразная форма (например, полудуговая форма), приближенно дуговая форма (например, приближенно полудуговая форма) или L-образная форма.
Что касается материала, размера и промышленно поставляемых продуктов трубчатого тела, пояснение, приведенное для трубчатого тела, которое представляет собой пример предпочтительного смоляного тела, обладающего высокой эластичностью, также применимо. И зона 2 приклеивания к ране (мягкое тело), и направляющая зона 3 (твердое тело) могут быть образованы материальным телом одного и того же типа, поскольку трубчатое тело, выполненное из пластмассы, и зона 2 приклеивания к ране, выполненная из материального тела, полученного из трубчатого тел, не только сами проявляют эластичность, но и демонстрируют физическое и механическое взаимодействие с направляющей зоной 3, а вся лейкопластырная структура в целом демонстрирует эластичность, гибкость, мягкость и свойство амортизации применительно к ране, превосходящие такие свойства самой зоны 2 приклеивания к ране в лейкопластырной структуре согласно данному изобретению, что - для автора изобретения - явилось неожиданной информацией, полученной в ходе разработки данного изобретения, как описано выше. Соответственно, даже когда и зона 2 приклеивания к ране (мягкое тело), и направляющая зона 3 (твердое тело) образованы материальным телом одного и того же типа, лейкопластырная структура в целом демонстрирует эластичность, гибкость, мягкость и свойство амортизации, превосходящие эти свойства самой зоны 2 приклеивания к ране. С точки зрения повышения эластичности, гибкости, мягкости и свойства амортизации, когда зона 2 приклеивания к ране (мягкое тело) и направляющая зона 3 (твердое тело) образованы материальным телом одного и того же типа, поскольку есть позиционная связь между зоной 2 приклеивания к ране и направляющей зоной 3, между ними предпочтительно образуется зазор G, как показано, например, на фиг. 3Н, фиг. 3I и фиг. 3J. Особенности зазора G уже пояснялись.
На примеры металловолокнистого тела и тела из металла, обладающего низкой эластичностью, которые являются предпочтительными твердыми телами, конкретных ограничений нет - при условии, что они не являются вредными для живого организма. Например, можно перечислить алюминий, серебро, медь, золото, платину, палладий, индий, иридий, железо, олово, кобальт, хром, никель, титан и сплав вышеупомянутых металлов. В качестве примеров сплава, можно перечислить, например, сплав серебра, сплав золота, серебра и палладия, сплав золота, сплав для обжига керамики, хромокобальтовый сплав, хромоникелевый сплав и титановый сплав.
При условии достижения цели данного изобретения, на форму направляющей зоны 3 конкретных ограничений нет. Вместе с тем, в общем случае, форма может иметь поперечное сечение, аналогичное направляющей зоне 3, показанной, например, на фиг. 3А - фиг. 3R. На способ создания направляющей зоны 3 конкретных ограничений нет. Можно произвольно выбирать традиционно известные способы в соответствии с используемым материалом и желаемой формой. В качестве примеров традиционно известных способов обработки, когда используются смолы или аналогичные материалы, можно перечислить формование (например, инжекционное формование, компрессионное формование), гибку, механическую обработку и обработку лучом лазера. Применительно к использованию керамики или аналогичных материалов, можно перечислить способы, предусматривающие спекание в желаемую форму, механическую обработку и обработку лучом лазера. Когда используют металлы или аналогичные материалы, можно также использовать традиционно известные способы (например, способ литья в металлические формы, прессовый способ, способ литья в песчаные формы, способ ковки, механическую обработку, обработку лучом лазера, способ порошковой металлургии). В дополнение к этому, можно также использовать способ нанесения покрытия. Помимо этого, можно достичь нужного результата посредством принтера для объемной печати (3D-принтера) (способ придания формы наслаиванием) или посредством трехмерного графопостроителя (3D-графопостроителя) (способ придания формы резанием).
При условии достижения цели данного изобретения, на форму поверхности направляющей зоны 3 конкретных ограничений нет. В качестве примеров формы поверхности направляющей зоны 3, можно перечислить планарную форму, криволинейную форму, сферическую форму, неровную форму, правильную форму, неправильную форму и комбинацию вышеупомянутых форм.
При условии достижения цели данного изобретения, на форму краевых участков направляющей зоны 3 конкретных ограничений нет. В качестве примеров формы краевых участков направляющей зоны 3, можно перечислить линейную форму, криволинейную форму, дугообразную форму, правильную форму, неправильную форму, волнообразную форму, зигзагообразную форму и комбинацию вышеупомянутых форм.
При условии достижения цели данного изобретения, на форму скользящего желобка 3А направляющей зоны 3 конкретных ограничений нет. Форму поперечного сечения скользящего желобка 3А можно представить, например, формами, показанными на фиг. 3А - фиг. 3R. В качестве дополнительных примеров формы поперечного сечения скользящего желобка 3А, можно перечислить формы, показанные на фиг. 6А-6Е. В варианте осуществления, показанном на фиг. 6Е, участок, показанный штрихпунктирной линией, находящийся в донной части скользящего желобка 3А, обладает высокой эластичностью, а направляющая зона 3 является изгибаемой (поворачиваемой) в направлении стрелки вдоль оси - в продольном направлении скользящего желобка 3А. В дополнение к этому, направляющая зона 3 может быть изгибаемой (поворачиваемой) вдоль оси в направлении, пересекающем продольное направление скользящего желобка 3А, если это желательно. Когда направляющая зона 3 является изгибаемой, структурная свобода лейкопластырной структуры 1 увеличивается. Таким образом, дополнительно увеличиваются свобода выбора способа крепления лейкопластырной структуры 1 к пальцу руки или ноги и диапазон случаев наложения. Когда направляющая зона 3 является изгибаемой (поворачиваемой), зону 2 приклеивания к ране также формируют изгибаемой (поворачиваемой), чтобы она следовала по направляющей зоне 3.
При условии достижения цели данного изобретения, на форму в продольном направлении скользящего желобка 3А направляющей зоны 3 конкретных ограничений нет. В качестве примеров формы в продольном направлении скользящего желобка 3А, можно перечислить линейную форму, криволинейную форму, дугообразную форму, правильную форму, неправильную форму, волнообразную форму, зигзагообразную форму и комбинацию вышеупомянутых форм.
Как часть зоны 2 приклеивания к ране и направляющей зоны 3, так и вся такая зона может быть выполнена из целлюлозы. Целлюлоза может быть обычной целлюлозой, наноцеллюлозой или комбинацией обычной целлюлозы и наноцеллюлозы. В качестве примеров наноцеллюлозы, можно перечислить целлюлозное нановолокно (CNF) (ширина: приблизительно от 4 до 100 нм; длина: приблизительно 5 мкм или более), нанокристаллы целлюлозы (CNC) (ширина: приблизительно от 10 до 50 нм; длина: приблизительно от 100 до 1000 нм), и бактериальную наноцеллюлозу (BNC) (наноцеллюлозу, созданную микроорганизмами).
При условии достижения цели данного изобретения, на способ объединения зоны 2 приклеивания к ране и направляющей зоны 3 друг с другом конкретных ограничений нет. Можно использовать традиционно известные способы объединения. В качестве примеров способов объединения, можно перечислить, например, гибку, оплавление, сварку и подгонку. В дополнение к этому, например - как показано на фиг. 7С, когда только нижний слой (часть ниже штрихпунктирной линии, проходящей в горизонтальном направлении) одного материала выполнен пористым, зону 2 приклеивания к ране (мягкого тела) и направляющую зону 3 (твердым телом) можно сформировать как единое целое. (Как пояснялось выше, в вариантах осуществления, показанных на фиг. 7А - фиг. 7С, вместо выполнения трубчатого тела пористым возможно формирование шероховатой структуры, такой, как мелкие желобки.) Помимо этого, например, когда на протяжении одного материала - всего в целом - применяют пористую структуру и/или шероховатую структуру (например, мелкие желобки), зону 2 приклеивания к ране (мягкое тело) и направляющую зону 3 (твердое тело) можно сформировать как единое целое. (В этом случае, необходимо использовать твердое тело, обладающее долговечностью и/или жесткостью, позволяющей поддерживать функции направляющей зоны 3 даже тогда, когда применяются пористая структура и/или шероховатая структура.) (Что касается особенностей пористой структуры и шероховатой структуры, то пояснение, приведенное для зоны 2 приклеивания к ране, применимо и здесь.) Помимо этого, например, когда материал, образующий зону 2 приклеивания к ране, подается как жидкость (т.е., раствор, дисперсия, расплав или аналогичное вещество), зону 2 приклеивания к ране и направляющую зону 3 можно сформировать как единое целое путем нанесения жидкости на желаемую площадь направляющей зоны 3 и высушить эту жидкость или дать ей превратиться в твердое вещество. Когда, по меньшей мере, одна из зоны 2 приклеивания к ране и направляющей зоны 3 обладает способностью к адгезии, действенной для объединения их друг с другом, эту способность к адгезии можно использовать для их объединения. Зону 2 приклеивания к ране и направляющую зону 3 можно сформировать посредством принтера для объемной печати (3D-принтера) (способ придания формы наслаиванием) или посредством трехмерного графопостроителя (3D-графопостроителя) (способ придания формы резанием).
Когда склеивают зону 2 приклеивания к ране и направляющую зону 3 друг с другом, в качестве клеящего вещества можно использовать традиционно известные клеящие вещества. В качестве примера традиционно известного клеящего вещества, можно привести "Aron Alpha" (зарегистрированная торговая марка) от фирмы Toagosei Co., Ltd. (Япония). В качестве примера конкретно предпочтительного клеящего вещества, можно привести Aron Alpha A "Sankyo" (зарегистрированная торговая марка), которое представляет собой клеящее вещество для медицинского использования от фирмы Toagosei Co., Ltd. (Япония). В альтернативном варианте, можно использовать, например, клеящее вещество - так называемый «клей для ногтей», - в общем случае используемое для крепления искусственного ногтя к чьему-нибудь собственному ногтю. Наряду с клеем для ногтей, можно использовать активатор (ускоритель твердения), применяемый для сокращения времени, требуемого для приклеивания. В качестве конкретного примера клея для ногтей, можно привести "ibd 5 Second Nail Glue" от фирмы Shinwa Corporation (Япония). В качестве конкретного примера активатора, можно привести "MITHOS Activator" от фирмы Shinwa Corporation (Япония).
На фиг. 8 представлено схематическое перспективное изображение, иллюстрирующее вариант осуществления лейкопластырной структуры 1 согласно данному изобретению. В лейкопластырной структуре 1, показанной на фиг. 8, направляющая зона 3 имеет С-образную форму в поперечном сечении, а зона 2 приклеивания к ране располагается на внешней поверхности обоих концевых участков направляющей зоны 3. Как показано на фиг. 8, лейкопластырная структура согласно данному изобретению может иметь рукоятку 1С для обеспечения крепления лейкопластырной структуры 1 к пальцу руки или ноги.
На фиг. 9 представлено схематическое перспективное изображение, иллюстрирующее еще один вариант осуществления лейкопластырной структуры 1 согласно данному изобретению. Лейкопластырная структура 1, показанная на фиг. 9, имеет такую же структуру, как характерная для лейкопластырной структуры 1, показанной на фиг. 8, за исключением того, что зона 2 приклеивания к ране располагается только на одном краевом участке направляющей зоны 3, простирающемся в продольном направлении, и в угловой части на стыке обоих краев краевого участка. (А именно, зона 2 приклеивания к ране располагается только на участке, имеющем возможность вступать в контакт с плотью (мягкой тканью) пальца руки или ноги под относительно острым углом во время крепления или после крепления лейкопластырной структуры 1 согласно данному изобретению к пальцу руки или ноги.)
На фиг. 10 представлено схематическое перспективное изображение, иллюстрирующее еще один вариант осуществления лейкопластырной структуры 1 согласно данному изобретению. В лейкопластырной структуре 1, показанной на фиг. 10, направляющая зона 3 имеет J-образную форму в поперечном сечении, а зона 2 приклеивания к ране располагается на одной внешней поверхности направляющей зоны 3. Лейкопластырная структура 1, показанная на фиг. 10, также имеет рукоятку 1С для обеспечения крепления лейкопластырной структуры 1 к пальцу руки или ноги. В варианте осуществления, показанном на фиг. 10, рукоятка 1С сформирована как единое целое с нательным участком, и потому граница между рукояткой 1С и нательным участком неясна.
За исключением вышеописанных вариантов осуществления, для лейкопластырной структуры 1 согласно данному изобретению можно использовать различные формы. При условии достижения цели данного изобретения, на позиционную связь между зоной 2 приклеивания к ране и направляющей зоной 3 и их формами конкретных ограничений нет, как до, так и после крепления лейкопластырной структуры 1 согласно данному изобретению к пальцу руки или ноги. Например, когда лейкопластырную структуру согласно данному изобретению крепят к пальцу руки или ноги, позиционную связь между зоной 2 приклеивания к ране и направляющей зоной 3 и их формами можно изменять или поддерживать неизменной. Например, в одном варианте осуществления лейкопластырной структуры 1 согласно данному изобретению, направляющую зону 3 можно сформировать в виде каркасного тела, имеющего проем, а, по меньшей мере, часть зоны 2 приклеивания к ране можно расположить так, что она будет накрывать проем, и, по меньшей мере, часть зоны 2 приклеивания к ране сможет проникать сквозь проем, раскрывающийся на обратной стороне, за счет восприятия механического напряжения, когда лейкопластырная структура 1 прикреплена к пальцу руки или ноги.
Лейкопластырную структуру 1 согласно данному изобретению можно легко прикрепить к пальцу руки или ноги. При условии получения превосходного эффекта согласно данному изобретению, на способ крепления лейкопластырной структуры 1 согласно данному изобретению к пальцу руки или ноги конкретных ограничений нет. Способ крепления лейкопластырной структуры 1 к пальцу руки или ноги можно выбирать произвольно в соответствии с индивидуальным случаем, таким, как обуславливающий состояние вросшего ногтя, состояние раны, вызванной вросшим ногтем, и форму пальца руки или ноги и ногтя пациента. В одном примере крепления лейкопластырной структуры 1 согласно данному изобретению к пальцу руки или ноги, передний концевой участок 1А лейкопластырной структуры 1 вводят со стороны кончика ногтя пальца F руки или ноги вдоль бокового края Ns ногтя, а скользящий желобок 3С скользит к стороне корня ногтя вдоль бокового края Ns ногтя (бокового участка ногтя). Таким образом, эластичная поверхность 2А для приклеивания к ране зоны 2 приклеивания к ране направляется к положению раны Fi, вызванной вросшим ногтем (показанной на фиг. 5А, фиг. 5В и фиг. 5С). За счет использования лейкопластырной структуры 1 согласно данному изобретению, можно уверенно направлять к ране Fi эластичную поверхность 2А для приклеивания к ране даже тогда, когда рана Fi, подлежащая лечению находится на участке корня ногтя (невидимое положение, накрытое задним ногтевым валиком). По обычной методике это невозможно. Помимо этого, лейкопластырная структуру согласно данному изобретению имеет функцию, позволяющую способствовать коррекции вросшего ногтя, поскольку эффект коррекции вросшего ногтя обеспечивается эффектом поднятия бокового края ногтя (боковой кромки ногтя).
На количество лейкопластырных структур 1 согласно данному изобретению, крепящихся к одному пальцу руки или ноги, конкретных ограничений нет. Для одного пальца руки или ноги можно использовать одновременно две или более лейкопластырных структур 1 согласно данному изобретению. В этом случае, одновременно используемые две или более лейкопластырных структур 1 можно расположить на одной стороне двух - правого и левого - боковых краев ногтя (боковых кромок ногтя) или можно расположить по отдельности на двух боковых крах ногтя (боковых кромках ногтя). На количество лейкопластырных структур 1, располагаемых на одном боковом краю ногтя (на одной боковой кромке ногтя) конкретных ограничений нет. Когда для одного пальца руки или ноги используют одновременно две или более лейкопластырных структур 1 согласно данному изобретению, по меньшей мере, две лейкопластырные структуры 1 можно соединить друг с другом. На способ соединения, по меньшей мере, двух лейкопластырных структур 1 друг с другом конкретных ограничений нет. Например, их можно соединить друг с другом с помощью клеящего вещества или аналогичного средства - с помощью отдельно приготавливаемого поперечно сшивающего элемента или аналогичного средства, или можно соединять непосредственно, не пользуясь поперечно сшивающим элементом или аналогичным средством.
На фиг. 11 показано состояние, котором возможная лейкопластырная структура 1 крепится к пальцу руки или ноги. Если это желательно, лейкопластырную структуру 1 можно крепить к ногтю после крепления лейкопластырной структуры 1 к пальцу руки или ноги. Рукоятку 1С может быть cut после крепления лейкопластырной структуры 1 к пальцу руки или ноги. Если рукоятке 1С придана криволинейная форма и она имеет меньший радиус кривизны, чем радиус кривизны ногтя в направлении ширины (т.е. в направлении, пересекающем продольное направление ногтя), или рукоятке 1С придана форма плоской пластины, и рукоятку 1С приклеивают к верхней боковой поверхности ногтя после крепления лейкопластырной структуры 1 к пальцу руки или ноги, то рукоятка 1С функционирует подобно листовой рессоре и прикладывает механическое напряжение, поднимая боковой край ногтя (боковой участок ногтя). Таким образом, оказывается возможным интенсивное проявление функции коррекции вросшего ногтя.
Когда вросший ноготь возникает на участке края кончика ногтя, а не на участке бокового края ногтя (боковой кромки ногтя), лейкопластырную структуру 1 согласно данному изобретению можно крепить вдоль участка края кончика. Когда вросший ноготь возникает и на участке бокового края ногтя (боковой кромки ногтя), и на участке края кончика ногтя, вдоль них обоих - участка бокового края ногтя и участка края кончика ногтя - можно крепить, по меньшей мере, две лейкопластырные структуры 1 согласно данному изобретению.
В качестве клеящего вещества можно использовать традиционно известные клеящие вещества, когда лейкопластырную структуру 1 приклеивают к ногтю, а рукоятку 1С приклеивают к верхней боковой поверхности ногтя после крепления лейкопластырной структуры 1 к пальцу руки или ноги. В качестве примера традиционно известного клеящего вещества, можно привести "Aron Alpha" (зарегистрированная торговая марка) от фирмы Toagosei Co., Ltd. (Япония). В качестве примера конкретно предпочтительного клеящего вещества, можно привести Aron Alpha A "Sankyo" (зарегистрированная торговая марка), которое представляет собой клеящее вещество для медицинского использования, и от фирмы Toagosei Co., Ltd. (Япония). В альтернативном варианте, можно использовать клеящее вещество - так называемый «клей для ногтей», - в общем случае используемое для крепления искусственного ногтя к чьему-нибудь собственному ногтю. Наряду с клеем для ногтей, можно использовать активатор (ускоритель твердения), применяемый для сокращения времени, требуемого для приклеивания. В качестве конкретного примера клея для ногтей, можно привести "ibd 5 Second Nail Glue" от фирмы Shinwa Corporation (Япония). В качестве конкретного примера активатора, можно привести "MITHOS Activator" от фирмы Shinwa Corporation (Япония).
В варианте осуществления, где относительно большая площадь стороны переднего концевого участка 1А лейкопластырной структуры 1 образована только зоной 2 приклеивания к ране (например, гигроскопическим ватным телом и губчатым телом), как показано на фиг. 1D, фиг. 1F, фиг. 1Н, фиг. 1I и фиг-1L, эластичность, гибкость и мягкость стороны переднего концевого участка 1А могут быть исключительно высокими. Когда крепят лейкопластырную структуру 1 согласно такому варианту осуществления, например, сначала вводят сторону переднего концевого участка 1А (например, гигроскопического ватного тела и губчатого тела) со стороны конца кончика ногтя пальца F руки или ноги вдоль бокового края Ns ногтя, чтобы заполнить (показано на фиг. 5А и других чертежах), а потом проталкивают сторону переднего концевого участка 1А дальше к в направлении корня ногтя посредством направляющей зоны 3 (твердого тела).
В варианте осуществления, где относительно большая площадь стороны заднего концевого участка 1В лейкопластырной структуры 1 образована только зоной 2 приклеивания к ране (например, гигроскопического ватного тела и губчатого тела) как показано на фиг. 1D, фиг. 1E, фиг. 1G фиг. 1I и фиг. 1L, эластичность, гибкость и мягкость стороны заднего концевого участка 1В могут быть исключительно высокими. Когда крепят лейкопластырную структуру 1 согласно такому варианту осуществления, поскольку направляющая зона 3 (твердого тела) находится спереди стороны заднего концевого участка 1В, например, сначала вводят направляющую зону 3 (твердое тело) со стороны конца кончика ногтя пальца F руки или ноги вдоль бокового края Ns ногтя (показано на фиг. 5А и других чертежах), чтобы заполнить, а потом протаскивают сторону заднего концевого участка 1В (твердого тела) в направлении корня ногтя.
Как показано на фиг. 12А, в одном варианте осуществления лейкопластырной структуры согласно данному изобретению, дополнительно предусмотрен удлиняющий участок 1D, простирающийся от заднего концевого участка 1В лейкопластырной структуры 1 в направлении, пересекающем продольное направление лейкопластырной структуры 1, и этот удлиняющий участок 1D имеет желобок (не изображен) для приема участка края кончика ногтя, когда лейкопластырная структура 1 прикреплена к пальцу руки или ноги. В этом варианте осуществления тоже можно предусмотреть рукоятку 1С. На фиг. 12А рукоятка 1С обозначена штрихпунктирными линиями. На фиг. 12В показано схематическое перспективное изображение варианта осуществления, предусматривающего наличие удлиняющего участка 1D, в состоянии, в котором лейкопластырная структура 1 прикреплена к пальцу руки или ноги. На структуру и функцию удлиняющего участка 1D конкретных ограничений нет. Удлиняющий участок 1D может быть наделен или не наделен такими же структурой и функцией, как нательный участок. Например, удлиняющий участок 1D может быть выполнен с зоной 2 приклеивания к ране или без этой зоны. Желобок удлиняющего участка 1D может иметь лишь функцию приема участка края кончика ногтя. В любом случае, удлиняющий участок 1D принимает участок края кончика ногтя. Таким образом, лейкопластырная структура 1, крепящаяся к пальцу руки или ноги, удерживается более устойчиво.
Как показано на фиг. 13А, один вариант осуществления лейкопластырной структуры согласно данному изобретению представляет собой пару лейкопластырных структур 1, крепящихся к пальцу руки или ноги вдоль обеих сторон боковых краев ногтя (боковых концевых участков ногтя), при этом удлиняющий участок 1Dа простирается в направлении, пересекающем продольное направление лейкопластырной структуры 1, смыкая задние концевые участки 1В пары лейкопластырных структур 1, и удлиняющий участок 1Da имеет желобок (не изображен) для приема участка края кончика ногтя, когда пару лейкопластырных структур 1 крепят к пальцу руки или ноги. В этом варианте осуществления, можно предусмотреть рукоятку 1Са (имеющую форму перемычки между лейкопластырными структурами 1 пары). На фиг. 13А рукоятка 1Са обозначена штрих-пунктирными линиями. На фиг. 13В показано схематическое перспективное изображение, иллюстрирующее состояние, в котором пара лейкопластырных структур в варианте осуществления, предусматривающем наличие поперечно сшивающего удлиняющего участка 1Da, крепится к пальцу руки или ноги. На структуру и функцию поперечно сшивающего удлиняющего участка 1Da конкретных ограничений нет. Поперечно сшивающий удлиняющий участок 1Da может быть наделен или не наделен такими же структурой и функцией, как нательный участок. Например, поперечно сшивающий удлиняющий участок 1Da может быть выполнен с зоной 2 приклеивания к ране или без этой зоны. Желобок поперечно сшивающего удлиняющего участка 1Da может иметь лишь функцию приема участка края кончика ногтя. В любом случае, поперечно сшивающий удлиняющий участок 1Da принимает участок края кончика ногтя. Таким образом, лейкопластырная структура 1, крепящаяся к пальцу руки или ноги, удерживается более устойчиво.
На размер лейкопластырной структуры согласно данному изобретению конкретных ограничений нет. Этот размер можно выбрать произвольно в соответствии с размером пальца руки или ноги, имеющего рану, подлежащую лечению, размером ногтя (особенно - длиной бокового края ногтя (участка бокового края ногтя)), положением и состоянием раны, подлежащей лечению, и требованиями лечения, а также другими условиями. Вместе с тем, размер лейкопластырной структуры, измеренный вдоль продольного направления, в общем случае находится в пределах диапазона от 0,5 до 120 мм. С точки зрения расширения применимости лейкопластырной структуры, этот размер предпочтительно находится в пределах диапазона от 2,0 до 60 мм, а предпочтительнее - в пределах диапазона от 3,0 до 20 мм. Размер лейкопластырной структуры согласно данному изобретению, измеренный вдоль направления, пересекающего продольное направление, в общем случае находится в пределах диапазона от 0,5 до 120 мм. С точки зрения расширения применимости лейкопластырной структуры, этот размер предпочтительно находится в пределах диапазона от 2,0 до 60 мм, а предпочтительнее - в пределах диапазона от 3,0 до 20 мм. (Вышеописанные размеры представляют собой размер только нательного участка, за исключением рукоятки 1С и удлиняющего участка 1D. Вместе с тем, когда рукоятку 1С формируют как единое целое с нательным участком, а граница между ними неясна, например - как показано в варианте осуществления согласно фиг. 10, вышеописанные размеры могут представлять собой размер, включающий в себя рукоятку 1С.) Толщина лейкопластырной структуры согласно данному изобретению (т.е., размер, измеренный вдоль направлении, перпендикулярного и продольному направлению лейкопластырной структуры согласно данному изобретению, и направлению, пересекающему продольное направление) в общем случае находится в пределах диапазона от 0,1 до 30 мм. С точки зрения расширения применимости лейкопластырной структуры, толщина предпочтительно находится в пределах диапазона от 1,0 до 20 мм, а предпочтительнее - в пределах диапазона от 2,0 до 15 мм. Толщина лейкопластырной структуры согласно данному изобретению может быть равномерной или неравномерной.
Если это желательно, по меньшей мере, на одну зону, выбранную из группы, состоящей из зоны 2 приклеивания к ране и направляющей зоны 3 лейкопластырной структуры согласно данному изобретению, можно накладывать лекарственное средство, действенное для заживления раны. В качестве способа нанесения, можно воспользоваться традиционно известными способами, такими, как втирание и пропитка. В качестве примеров лекарственного средства, можно перечислить неорганическое антимикробное средство (например, сульфадиазин серебра (SSD)), антибиотик и питательное вещество для ногтя (например, водорастворимый кератин и витамин Н. Вместе с тем, даже тогда, когда вышеописанное лекарственное средство не используется мгновенно, рану, вызванную вросшим ногтем, можно лечить эффективно, результативно и незамедлительно с помощью лейкопластырной структуры согласно данному изобретению.
Предполагается, что когда лейкопластырную структуру согласно данному изобретению крепят к пальцу руки или ноги, даже сильная боль от раны ослабляется почти мгновенно или в пределах нескольких секунд, и эта боль проходит почти полностью в пределах нескольких минут или нескольких десятков минут. Кроме того, заживление раны после крепления лейкопластырной структуры продвигается быстро. Заживление раны обычно заканчивается в пределах очень короткого периода, т.е., примерно от одной недели до десяти дней. С другой стороны, при осуществлении способов лечения по обычной методике, нельзя ожидать незамедлительного терапевтического воздействия на рану, вызванную вросшим ногтем (т.е., боль от раны не проходит незамедлительно). В этой области техники известно, что во многих случаях серьезной раны достаточное заживление получено быть не может, даже если лечение продолжается в течение длительных периодов (около одного или двух месяцев), и достижение достаточного заживления раны во многих случаях занимает около двух или трех месяцев.
Ниже будет приведено пояснение данного изобретения на примерах. Вместе с тем, данное изобретение этими примерами не ограничивается.
Пример 1
С помощью лейкопластырной структуры, имеющей форму, показанную на фиг. 10, лечили рану от вросшего ногтя у пациентки 24-х лет (имевшей вросший ноготь на большом пальце левой ноги).
1. Материал и размер лейкопластырной структуры
В качестве материала зоны 2 приклеивания к ране лейкопластырной структуры использовали гидрогелевый лист ("Duoactive ЕТ" (зарегистрированная торговая марка) от фирмы ConvaTec Japan (Япония)) (толщина перед набуханием: 0,7 мм), а в качестве материала направляющей зоны 3 использовали ABS-смолу. Толщина направляющей зоны 3: 0,5 мм. (Используемый гидрогелевый лист в данном случае был изначально не набухшим, а набухал он после наложения на рану посредством жидкости организма, выделявшейся из раны.) Для склеивания зоны 2 приклеивания к ране и направляющей зоны 3 друг с другом, использовали Aron Alpha А "Sankyo" (зарегистрированная торговая марка), которое представляет собой клеящее вещество для медицинского использования от фирмы Toagosei Co., Ltd. (Япония). Размер, измерявшийся вдоль продольного направления лейкопластырной структуры, составлял 10 мм. Размер (включая рукоятку 1С), измерявшийся вдоль направления, пересекающего продольное направление лейкопластырной структуры, составлял 14 мм, а размер участка, где присутствовала зона 2 приклеивания к ране, составлял 8 мм.
2. Способ лечения
Передний концевой участок лейкопластырной структуры вводили со стороны переднего концевого участка ногтя вдоль бокового края ногтя, а скользящий желобок 3А перемещали скольжением в направлении к корню ногтя вдоль бокового края ногтя. Таким образом, эластичную поверхность 2А для приклеивания к ране зоны 2 приклеивания к ране направляли к положению раны, вызванной вросшим ногтем. Лейкопластырную структуру проталкивали до тех пор, пока вся лейкопластырная структура в целом не достигала стороны корня, совмещаемой с передним концевым участком (свободным краем edge) ногтя. Затем вливали клеящее вещество (Aron Alpha A "Sankyo" (зарегистрированная торговая марка) от фирмы Toagosei Co., Ltd. (Япония)) в промежуток между направляющей зоной 3/рукояткой 1С и поверхностью верхней стороны ногтя. Таким образом, лейкопластырную структуру приклеивали к поверхности верхней стороны ногтя и фиксировали.
Вышеописанную операцию крепления проводили в день терапии первой линии. В день терапии второй линии (через несколько дней после дня терапии первой линии), снимали лейкопластырную структуру и заменяли лейкопластырную структуру, снова проводя ту же самую операцию крепления. Через шесть дней после дня терапии второй линии, естественно, лейкопластырную структуру удаляли, когда пациент принимал ванну. На следующий день (через семь дней после дня терапии второй линии), автор изобретения осмотрел палец, и полное заживление подтвердилось.
3. Особенности процесса заживления
На фиг. 14А и фиг. 14В изображены фотографии пальца ноги, перед коррекционным лечением в день терапии первой линии (до крепления лейкопластырной структуры). Подтверждены образование большой гранулемы, краснота, набухание и боль. Было трудно ходить.
На фиг. 15А и фиг. 15В изображены фотографии пальца ноги после коррекционного лечения в день терапии первой линии (после крепления лейкопластырной структуры).
Сразу после крепления лейкопластырной структуры, боль прошла, а ходить стало легче.
На фиг. 16А и фиг. 16В изображены фотографии пальца ноги, перед коррекционным лечением в день терапии второй линии (через семь дней после дня терапии первой линии) (перед заменой лейкопластырной структуры). В этот момент наблюдалось заживление приблизительно на 80 процентов. Боли не было, а ходьба была нормальной.
На фиг. 17А и фиг. 17В изображены фотографии пальца ноги после коррекционного лечения в день терапии второй линии (через семь дней после дня терапии первой линии) (после замены лейкопластырной структуры).
На фиг. 18А и фиг. 18В изображены фотографии пальца ноги через семь дней после коррекционного лечения в день терапии второй линии. Симптомы были полностью устранены, за исключением того, что небольшое набухание оставалось. Предполагалось полное устранение симптомов пределах двух или трех дней после дня терапии второй линии (т.е., через девять - десять дней после дня терапии первой линии).
Пример 2
С помощью лейкопластырной структуры, по существу, такой же, как лейкопластырная структура согласно примеру 1, лечили рану от вросшего ногтя у пациентки 20-ти лет (имевшей вросший ноготь на большом пальце левой ноги) посредством такой же операции, как в день терапии первой линии согласно примеру 1.
Через семь дней после даты начала лечения, автор изобретения осмотрел палец, и полное заживление подтвердилось.
Особенности процесса заживления
На фиг. 19А и фиг. 19В изображены фотографии пальца ноги, перед коррекционным лечением на дату начала лечения (до крепления лейкопластырной структуры). Подтвердились сильная боль, внутреннее кровоизлияние, воспаление и образование гранулемы. Было трудно ходить.
На фиг. 20A и фиг. 20В изображены фотографии пальца ноги после коррекционного лечения в день начала лечения (после крепления лейкопластырной структуры).
Сразу после крепления лейкопластырной структуры, боль прошла, а ходить стало легче.
На фиг. 21А и фиг. 21В изображены фотографии пальца ноги через семь дней после коррекционного лечения в день начала лечения и перед удалением лейкопластырной структуры.
На фиг. 22А и фиг. 22В изображены фотографии пальца ноги через семь дней после коррекционного лечения в день начала лечения и после удаления лейкопластырной структуры. Симптомы были полностью устранены.
Пример 3
С помощью лейкопластырной структуры, имеющей форму, по существу, такую же, как лейкопластырная структура согласно фиг. 1, лечили рану от вросшего ногтя у пациентки 27-ми лет (имевшей вросший ноготь на большом пальце левой ноги) посредством той же работы, как в день терапии первой линии согласно примеру 1. Вместе с тем, поскольку пациентка из примера 3 имела рану на обоих боковых краях ногтя (участках боковых краев ногтя) с обеих сторон большого пальца левой ноги, использовали две лейкопластырные структуры (пару таких структур), имеющие линейно симметричную форму (т.е., имеющие взаимосвязь друг другом как зеркальных отражений). Пару лейкопластырных структур крепили - одну за другой - к обеим сторонам пальца руки или ноги, и приклеивали/крепили к поверхности верхней стороны ногтя посредством клеящего вещества. На этот раз, рукоятки 1С обеих лейкопластырных структур перекрывались друг с другом у поверхности верхней стороны ногтя, и их приклеивали/крепили друг к другу посредством клеящего вещества
Через семь дней после даты лечения, автор изобретения осмотрел палец, и подтвердилось почти полное заживление.
Особенности процесса заживления
На фиг. 23А и фиг. 23В изображены фотографии пальца ноги, перед коррекционным лечением на дату начала лечения (до крепления лейкопластырной структуре). Подтвердились отсутствие ногтя, сильная боль, внутреннее кровоизлияние, воспаление, набухание и образование гранулемы. Было трудно ходить.
На фиг. 24А и фиг. 24В изображены фотографии пальца ноги после коррекционного лечения в день начала лечения (после крепления лейкопластырной структуры).
Сразу после крепления лейкопластырной структуры, боль прошла, а ходить стало легче.
На фиг. 25А и фиг. 25В изображены фотографии пальца ноги через семь дней после коррекционного лечения в день начала лечения и перед удалением лейкопластырной структуры.
На фиг. 26А и фиг. 26В изображены фотографии пальца ноги через семь дней после коррекционного лечения в день начала лечения и после удаления лейкопластырной структуры. Симптомы были устранены почти полностью. Воспаление почти прошло, а в части гранулемы почти завершилась эпитализация.
Было очевидно, что симптомы должны будут полностью исчезнуть в пределах нескольких дней за счет естественного заживления.
Сравнительный пример 1
С помощью инструмента, имевшего структуру, аналогичную структуре согласно примеру 1, за исключением того, что зона 2 приклеивания к ране не предусматривалась, лечили рану от вросшего ногтя у пациентки 45-ти лет (имевшей вросший ноготь на большом пальце левой ноги) посредством такой же операции, как в день терапии первой линии согласно примеру 1. Состояние раны от вросшего ногтя перед лечением было почти таким же, как примере 1. Замену инструмента и дезинфекцию пораженной зоны периодически повторяли (не реже примерно одного раза в неделю). Вышеописанное лечение продолжали около двух месяцев.
Особенности процесса заживления
По истечении примерно двух месяцев с начала лечения, степень заживления составляла приблизительно 50%. Ходить было по-прежнему трудно. Хотя боль немного утихла по истечении примерно одной недели с того дня, когда инструмент прикрепили впервые (т.е., с начала лечения), боль не прошла. Болевое ощущение подтвердилось и по прошествии примерно двух месяцев.
ПРОМЫШЛЕННАЯ ПРИМЕНИМОСТЬ
Когда лейкопластырную структуру согласно данному изобретению крепят к пальцу руки или ноги, ввиду функционирования скользящего желобка 3А направляющей зоны 3, эластичная поверхность 2А для приклеивания к ране зоны 2 приклеивания к ране уверенно направляется к положению раны, вызванной вросшим ногтем. Когда используют лейкопластырную структуру согласно данному изобретению, ввиду связи между зоной 2 приклеивания к ране и направляющей зоной 3, рану от вросшего ногтя можно уверенно вылечивать также около корня ногтя, а не только около кончика ногтя, безотносительно степени деформации вросшего ногтя и выраженности боли от раны, вызванной вросшим ногтем. При традиционной методике, корень ногтя не удается лечить эффективно и результативно. С помощью данного изобретения, рану, вызванную вросшим ногтем, можно лечить эффективно и результативно, а боль от раны, вызванной вросшим ногтем, можно снимать быстро и решительно. (А именно, позаботиться о ране можно незамедлительно.) Помимо этого, лейкопластырная структура согласно данному изобретению имеет функцию имеет функцию, позволяющую способствовать коррекции вросшего ногтя, поскольку эффект коррекции вросшего ногтя обеспечивается эффектом поднятия бокового края ногтя (боковой кромки ногтя).
ОПИСАНИЕ ПОЗИЦИЙ ЧЕРТЕЖЕЙ
1: Лейкопластырная структура
1А: Передний концевой участок лейкопластырной структуры
1В: Задний концевой участок лейкопластырной структуры
1С: Возможная рукоятка лейкопластырной структуры
1Са: Еще одна возможная рукоятка лейкопластырной структуры
1D: Возможный удлиняющий участок, простирающийся от заднего концевого участка лейкопластырной структуры в направлении, пересекающем продольное направление
1Da: Еще один возможный удлиняющего участка удлиняющий участок, простирающийся от заднего концевого участка лейкопластырной структуры в направлении, пересекающем продольное направление
1Е: Нависающий участок для удержания лейкопластырной структуры на пальце руки или ноги
2: Зона приклеивания к ране
2А: Эластичная поверхность для приклеивания к ране
2В: Два краевых участка зоны приклеивания к ране для накрытия двух краевых участков, простирающихся в продольном направлении направляющей зоны
2С: Нависающей участок для накрытия и защиты гранулемы
3: Направляющая зона
3А: Скользящий желобок
3В: Два краевых участка, простирающихся в продольном направлении направляющей зоны
F: Палец руки или ноги пациента
Fi: Рана, вызванная вросшим ногтем
Fg: Гранулема, вызванная влиянием раны
G: Зазор между зоной приклеивания к ране и направляющей зоной
N: Ноготь
Ns: Боковой край ногтя (участок бокового края ногтя).
Реферат
Изобретение относится к медицинской технике, а именно к лейкопластырной структуре, крепящаяся к пальцу руки или ноги вдоль бокового края ногтя для лечения раны, вызванной вросшим ногтем. Структура включает (i) зону приклеивания к ране, имеющую эластичную поверхность для приклеивания к ране, приклеиваемую к ране, вызванной вросшим ногтем. Структура имеет (ii) направляющую зону, имеющую скользящий желобок, который принимает боковой край ногтя, причем скользящий желобок выполнен с возможностью скольжения в продольном направлении ногтя вдоль бокового края ногтя. Лейкопластырная структура имеет приближенно столбчатую форму. Когда концевой участок лейкопластырной структуры, находящийся на стороне корня пальца руки или ноги, определяют как передний концевой участок. Концевой участок лейкопластырной структуры, находящийся на стороне кончика ногтя пальца руки или ноги, определяют как задний концевой участок в состоянии, в котором лейкопластырная структура крепится к пальцу руки или ноги. Скользящий желобок простирается, на протяжении части длины между передним концевым участком и задним концевым участком лейкопластырной структуры в продольном направлении лейкопластырной структуры. Структура содержит эластичную поверхность для приклеивания к ране направляемую к положению раны, вызванной вросшим ногтем, когда лейкопластырная структура крепится к пальцу руки или ноги. Техническим результатом является повышение эффективности и результативности лечения раны, вызванной вросшим ногтем, а также быстрое и решительное ослабление боли. 5 з.п. ф-лы. 80 ил.

Комментарии