Протез сердечного клапана - RU2631410C2
Код документа: RU2631410C2
Чертежи








Описание
Область техники
Изобретение относится к протезу сердечного клапана, содержащему кольцевую поддерживающую конструкцию, прикрепляемую к кольцу нативного клапана, и клапанную створку из гибкого материала, поддерживаемую поддерживающей конструкцией в плавающем состоянии.
Уровень техники
В митральном клапане его передняя створка перекрывает пространство между комиссурами (включая треугольники) и имеет непосредственные фиброзные связи с аортальным кольцом под левой и задней полулунными заслонками аортального клапана, включая фиброзный треугольник между указанными левой и задней полулунными заслонками. От каждого фиброзного треугольника отходят на различные расстояния в периферийном направлении, к соответствующей стороне митрального отверстия, тонкие пучки коллагеновых волокон, напоминающие сухожилия. Задняя часть кольца (составляющая от его половины до двух третей), поддерживающая заднюю створку, в основном, образована мускулатурой при небольшом количестве или отсутствии фиброзной ткани. Эта мускулатура преимущественно ориентирована перпендикулярно кольцу при наличии менее заметной группы мускульных волокон, расположенных параллельно кольцу.
Митральное кольцо соответствует переходу между эндокардиальным слоем левого предсердия, тканью клапана и эндокардом и миокардом левого желудочка.
Площадь отверстия митрального клапана на уровне кольца составляет около 6,5 см2 у женщин и 8 см2 у мужчин, а длина окружности - около 9 см у женщин и 10 см у мужчин. В зависимости от инотропного состояния сердца, разница между диастолическим и систолическим размерами кольца варьирует в пределах 23-40%. Эффективная площадь поверхности отверстия клапана примерно на 30% меньше, чем соответствующий размер кольца. Хотя были предложены решения по перкутанной транскатетерной имплантации искусственных аортальных клапанов, отличительные свойства митрального клапана до настоящего времени препятствовали разработке столь же эффективных протезов данного клапана.
При разработке устройств для замены митрального клапана необходимо принимать во внимание следующие факторы.
- Характер дегенеративного заболевания: патологическим состоянием, наиболее часто обнаруживаемым в сердечных клапанах, является пролапс митрального клапана, который встречается примерно у 2% населения, причем примерно у 5% страдающих этим заболеванием развивается митральная недостаточность. Митральный пролапс - это дегенеративная патология, при которой в отдельных случаях имеет место кальцификация кольца. В этом заключается одно из основных различий между аортальной и митральной патологиями, причем митральное кольцо является более крупным и эластичным. Две эти характеристики затрудняют фиксацию устройства при перкутанном введении.
- Форма митрального клапана: кольцо и клапан являются асимметричными вследствие D-образной формы клапана, с длинной осью около 5 см между комиссурами и короткой осью около 4 см в переднезаднем направлении в систолу, когда клапан закрыт (обычно отношение длинной и короткой осей составляет от 4/4 до 3/4). В диастолу кольцо смещается наружу вместе с задней стенкой левого желудочка, в результате чего митральное отверстие становится более круглым. Когда присутствует дегенеративная патологическая дилатация кольца, форма кольца становится более круглой в течение всего сердечного цикла, в основном, как результат роста задней части кольца. Это приводит к увеличению диаметра митрального кольца. Короткая ось (переднезадний диаметр) удлиняется. В результате клапан становится более круглым, что препятствует идеальной коаптации двух створок и усиливает митральную недостаточность. Хотя коммерчески доступные митральные протезы являются круглыми, в перкутанно вводимом устройстве такая форма может привести к проблемам сопряжения (интрапротезной недостаточности) и/или к перивальвулярной утечке.
- Давление левого желудочка: когда левый желудочек сокращается, интравентрикулярное давление вызывает закрытие митрального клапана, причем клапан испытывает влияние систолического напряжения, существенно большего, чем диастолическое напряжение (свойственное аортальному клапану); в связи с этим важно обеспечить идеальную коаптацию в устройстве, предназначенном для митральной позиции.
- Обструкция выходного (выносящего) тракта левого желудочка: при хирургическом замещении митрального клапана передняя створка полностью иссекается. Одна из главных проблем, связанных с перкутанной имплантацией протеза митрального клапана, состоит в том, что иссечение передней створки невозможно. Сохранение створки потенциально способно привести к обструкции выходного тракта левого желудочка при ее проталкивании протезом в желудочек. Чем больше размеры протеза, тем дальше в желудочек проталкивается створка и тем выше риск обструкции.
- Пациенты с митральными аннулопластическими кольцами: у пациентов, которые уже перенесли операцию на митральном клапане, может развиться рецидивная недостаточность. Искусственные трехстворчатые аортальные клапаны не функционируют правильным образом у пациентов с D-образными митральными кольцами, поскольку в этом случае не обеспечивается идеальная коаптация трех створок; кроме того, вследствие деформации конструкции, имеет место перивальвулярная утечка, обусловленная несоответствием круглой и D-образной форм, а также пониженная стабильность имплантата с риском миграции протеза.
По указанным выше причинам существуют серьезные ограничения, например, в отношении имплантации систем для аортальной перкутанной или бесшовной имплантации в митральную позицию. Замена клапана перкутанным методом или посредством минимально инвазивной хирургии становится все более распространенной практикой для аортального и легочного клапанов, но все еще не может быть использована для митрального клапана.
Как было пояснено выше, митральное кольцо отличается от аортального кольца тем, что не является круглым, особенно у пациентов с аннулопластическим митральным кольцом. Доступные транскатетерные протезы всегда являются трехстворчатыми (трикуспидальными), и, если они не являются идеально круглыми после расширения (как следствие иррегулярного расширения стента), они проявляют тенденцию к уменьшению степени коаптации клапанных створок, приводящую к неэффективности протезирования. Поскольку аортальное кольцо является практически круглым, транскатетерные клапаны почти всегда функционируют успешно, если только не произошла деформация стента в ходе имплантации вследствие дистрофической кальцификации кольца и клапанных створок. В митральной же позиции, которая не является круглой, риск недостаточности весьма значителен, поскольку митральное кольцо не создает никакого сопротивления при расширении протеза, что приводит к чрезмерной дилатации и, как следствие, к потере коаптации между тремя клапанными створками.
Раскрытие изобретения
Одна из задач, решаемых изобретением, состоит в создании протеза сердечного клапана, способного, по меньшей мере частично, преодолеть рассмотренные проблемы, свойственные уровню техники.
Согласно изобретению данная задача решена посредством протеза сердечного клапана описанного выше типа. В нем у описанной выше поддерживающей конструкции имеются часть в виде несущей стенки, с которой соединен фиксированный конец клапанной створки, и часть в виде дополнительной стенки, противолежащей несущей стенке и снабженной статической или квазистатической поверхностью коаптации, с которой может герметично сопрягаться свободный конец клапанной створки и которая имеет протяженность в направлении, по существу, параллельном направлению движения свободного конца клапанной створки вблизи поверхности коаптации. При этом свободный конец клапанной створки соединен с несущей стенкой или с дополнительной стенкой посредством по меньшей мере одного тяжа из гибкого материала, длина которого выбрана такой, чтобы обеспечить прекращение движения свободного конца клапанной створки у поверхности коаптации.
Изобретение основывается на результатах анализа уровня техники в области лечения клапанов сердца.
Как было объяснено Карпантье (Carpentier), лечение митрального клапана должно быть направлено на восстановление качественной поверхности коаптации с целью обеспечить удовлетворительное функционирование митрального клапана (Carpentier A. Cardiac valve surgery - the "French correction." J Thorac Cardiovasc Surg 1983; 86:323-37). Традиционное лечение пролапса задней створки состоит в резекции створки с последующей аннулопластикой посредством соответствующего кольца, причем было показано, что это дает отличные долговременные результаты. В типичных ситуациях данные электрокардиографии после подобного лечения митрального клапана показывают уменьшенную подвижность или полное отсутствие подвижности задней створки, которая свисает с кольца в вертикальном направлении и образует, как это было продемонстрировано экспериментально и клинически, опору, на которую при соприкосновении накладывается передняя створка (Cohn L.Н., Couper G.S., Aranki S.F. et al. Long-term results of mitral valve reconstruction for regurgitation of the myxomatous mitral valve. J Thorac Cardiovasc Surg 1994; 107:143-51). Эти выводы были развиты в работе Perier P., Hohenberger W., Lakew F., Batz G., Urbanski P., Zacher M., and Diegeler A. Toward a new paradigm for the reconstruction of posterior leaflet prolapse: midterm results of the "respect rather than resect" approach. Ann Thorac Surg 2008 Sep; 86(3): 718-25. Авторы данной работы специально преобразовывали двухстворчатый митральный клапан в одностворчатый клапан путем репозиции передней створки на протяженную поверхность коаптации, образованную на задней створке, которой было придано вертикальное положение.
С учетом изложенного концепция, положенная в основу изобретения, состоит в использовании единственной протяженной створки, приводимой в коаптацию со стенкой, которая несет протяженную, гладкую, регулярную и, по существу, вертикальную поверхность коаптации, с уменьшением, тем самым, риска интрапротезной регургитации. Дополнительно, край створки удерживается тяжем, имитирующим систему сухожильных хорд.
Поскольку имеется только одна створка, давление, создаваемое в сердечном цикле, прикладывается к более крупной поверхности. Это приводит к ускоренному открыванию и закрыванию клапана по сравнению с трехстворчатыми клапанами. Кроме того, применение одностворчатого клапана способно уменьшить вероятность феномена кальцификации. Действительно, известно, что в некоторых устройствах трикуспидального типа имеет место фиброз клапанной створки, иногда сопровождающийся внутренней и наружной дистрофической кальцификацией менее подвижных частей створки. Это позволяет сделать вывод, что постоянное движение единственной створки может способствовать предотвращению фиброза и кальцификации ткани (Gabbay S., Bortolotti U., Cipolletti G., Wasserman F., Frater R.W., and Factor S.M. Meadox unicusp pericardial bioprosthetic heart valve: new concept. Ann Thorac Surg 1984 Jun; 37(6): 448-56).
Поддерживающая конструкция предпочтительно имеет D-образное сечение в плоскости, перпендикулярной ее оси, т.е. оси, соответствующей направлению кровотока при имплантированной поддерживающей конструкции.
D-образная форма в контексте изобретения охватывает любые формы, которые имеют две части, одна из которых является изогнутой примерно по дуге окружности, тогда как другая часть является, по существу, прямолинейной или изогнутой в меньшей степени в любую сторону.
Прямолинейная часть также может приобрести небольшой изгиб после имплантации. В результате такого изгиба "in vivo" нативная створка может быть оттянута вверх по отношению к кровотоку. При этом подобный изгиб улучшает условия фиксации этой части.
По существу, прямолинейная часть предпочтительно образует несущую стенку, а изогнутая часть предпочтительно образует дополнительную стенку, содержащую поверхность коаптации.
Альтернативно, прямолинейная часть образует дополнительную стенку с поверхностью коаптации, а изогнутая часть - несущую стенку.
Поперечное сечение кольца митрального клапана имеет D-образную форму. Поэтому поддерживающая конструкция D-образной формы обеспечивает лучшее сопряжение между кольцом и поддерживающей конструкцией, т.к. контакт между кольцом и поддерживающей конструкцией происходит, по существу, по всему периметру поддерживающей конструкции. Улучшение сопряжения между поддерживающей конструкцией и кольцом приводит, например, к улучшенной стабильности имплантата, а также снижает риск перивальвулярной утечки. Кроме того, в результате имплантации митрального протеза не происходит сжатия аортального кольца, поскольку отсутствует расширение митрального кольца при использовании поддерживающей конструкции D-образной формы. В частности, не происходит расширения митрального кольца на его передней стороне в направлении аортального кольца.
Передняя сторона поддерживающей конструкции является стороной, которая после имплантации обращена к аортальному кольцу. Передняя сторона предпочтительно соответствует дополнительной стенке. Задняя сторона противолежит передней стороне и поэтому после имплантации находится на максимальном расстоянии от аортального кольца. Задняя сторона предпочтительно соответствует несущей стенке.
Размеры поддерживающей конструкции предпочтительно выбираются такими, что расстояние в направлении, перпендикулярном переднезаднему расстоянию, предпочтительно превышает это расстояние в 1,1-1,3 раза, более предпочтительно примерно в 1,2 раза. Осевая длина поддерживающей конструкции предпочтительно составляет около 32 мм, а толщина стенки, как и ширина распорок, предпочтительно близка к 500 мкм.
В предпочтительном варианте входной и выходной концы (концы со стороны притока и изгнания) выполнены расходящимися наружу относительно направления кровотока и стенки сердца. Угол расхождения входного конца относительно направления кровотока предпочтительно составляет около 20°-40°, более предпочтительно около 30°, а угол расхождения выходного конца относительно данного направления предпочтительно составляет около 7,5°-17,5°, более предпочтительно около 10°.
В альтернативном варианте концы протеза являются асимметрично расходящимися таким образом, что передняя сторона имеет иной угол расхождения, чем задняя сторона. В одном варианте передняя сторона предпочтительно имеет угол расхождения на выходном конце, составляющий по отношению к оси около 7,5°-17,5°, более предпочтительно около 10°, а на входном конце предпочтительно около 15°-25°, более предпочтительно около 20°. В то же время задняя сторона предпочтительно имеет угол расхождения на выходном конце, составляющий по отношению к оси около 7,5°-17,5°, более предпочтительно около 10°, а на входном конце предпочтительно около 20°-40°, более предпочтительно около 30°. Асимметричная расходимость может использоваться в сочетании с различными вариантами протеза по изобретению, описываемыми далее.
В другом альтернативном варианте расходящиеся участки могут быть выполнены криволинейными. Криволинейность расходящихся участков означает, что эти участки в сечении имеют вид вогнутых по отношению к оси дуг окружности. Другими словами, расходящийся участок сначала изгибается наружу, а затем, при приближении к входному или выходному концу, по меньшей мере слегка изгибается внутрь по отношению к оси. Криволинейные расходящиеся участки могут использоваться в сочетании с различными вариантами протеза по изобретению, описываемыми далее.
Расходящиеся участки создают усилие, действующее со стороны поддерживающей конструкции на предсердно-желудочковое соединение и окружающие его ткани задней стенки желудочка, что обеспечивает фиксацию поддерживающей конструкции в кольце. Меньшая расходимость на выходном конце передней части по сравнению с задней частью способствует минимизации риска обструкции выходного тракта левого желудочка.
В другом варианте протеза поддерживающая конструкция в осевом направлении имеет асимметричную конфигурацию, в которой одна, предпочтительно передняя, сторона выполнена в осевом направлении короче, чем противоположная, предпочтительно задняя, сторона.
Асимметричная конфигурация предпочтительно выбрана такой, что передняя часть является, по возможности, короткой, так что нативная створка в левом желудочке не отжимается наружу. Иначе эта створка могла бы создавать препятствия изгнанию крови через аорту в фазе систолы.
При хирургической интервенции без применения насоса нативные створки не иссекаются, а, скорее, отодвигаются протезом в сторону, т.е. от отверстия, чтобы не создавать препятствий для кровотока. Однако, поскольку передняя часть имеет определенную длину, передняя нативная створка могла бы быть продвинута в левый желудочек. Когда сердце сокращается в фазе систолы, чтобы выдавить кровь из аорты, передняя нативная створка, в случае перекрывания ею части аортального кольца, могла бы заблокировать часть кровотока через аорту. При выполнении передней части более короткой передняя створка не выталкивается в выходной тракт левого желудочка, а, скорее, сдвигается в сторону входного тракта.
Асимметричная конструкция может являться частью любого варианта протеза по изобретению.
Допустимо также, чтобы передняя и задняя части имели одинаковую длину.
В любом протезе створка клапана и по меньшей мере один тяж могут быть выполнены, как одно целое, предпочтительно из перикарда.
Тяж и створка могут быть вырезаны из перикарда в виде цельного элемента. При таком выполнении отпадает необходимость прикрепления тяжа к клапанной створке. Конструкция без соединений более стабильна, чем состоящая из двух частей. В результате уменьшается риск дисфункции.
Однако допустимо выполнить тяж и створку из двух или более частей.
Ранее было показано, что перикард обладает высокой стойкостью и поэтому вполне подходит для использования в створке и тяже. Возможно также применение других биосовместимых материалов, таких как биосовместимые пластики или ткани. Желательно прикрепить по меньшей мере один тяж к боковым частям поддерживающей конструкции.
Боковые части образованы двумя сторонами поддерживающей конструкции, расположенными между концами передней и задней сторон. Передняя сторона и задняя сторона предпочтительно соотносятся с дополнительной стенкой и несущей стенкой соответственно. Тяж может крепиться в любом месте боковых частей.
Когда тяжи прикреплены к боковым частям, их влияние на движение клапанной створки минимально, поскольку она открывается предпочтительно в переднезаднем направлении.
Изобретение охватывает также доставочное устройство, содержащее описанный протез согласно изобретению.
Изобретение относится, кроме того, к способу для изготовления протеза сердечного клапана, предпочтительно описанного протеза согласно изобретению. Способ включает следующие операции:
- получение поддерживающей конструкции, предпочтительно имеющей D-образную форму, образованную несущей стенкой и дополнительной стенкой, и
- сборку клапанной створки из гибкого материала, расположенной внутри поддерживающей конструкции.
При этом клапанную створку прикрепляют ее фиксированным концом к несущей или к дополнительной стенке, предпочтительно посредством подшивания, и соединяют свободный конец клапанной створки с другой, дополнительной или несущей, стенкой посредством тяжа.
Согласно данному способу клапан и тяж предпочтительно выполняют, как одно целое.
Хотя свойства и преимущества протеза согласно изобретению рассматриваются в данном описании применительно к замене митрального клапана, должно быть понятно, что изобретательский замысел применим также к протезам клапанов, предназначенным для замены других сердечных клапанов.
Краткое описание чертежей
Другие свойства и преимущества протеза согласно изобретению станут ясны из нижеследующего подробного описания, в котором рассматриваются, со ссылками на прилагаемые чертежи, только неограничивающие примеры.
На фиг. 1а представлен, в упрощенном перспективном изображении, на виде сверху, протез клапана согласно изобретению.
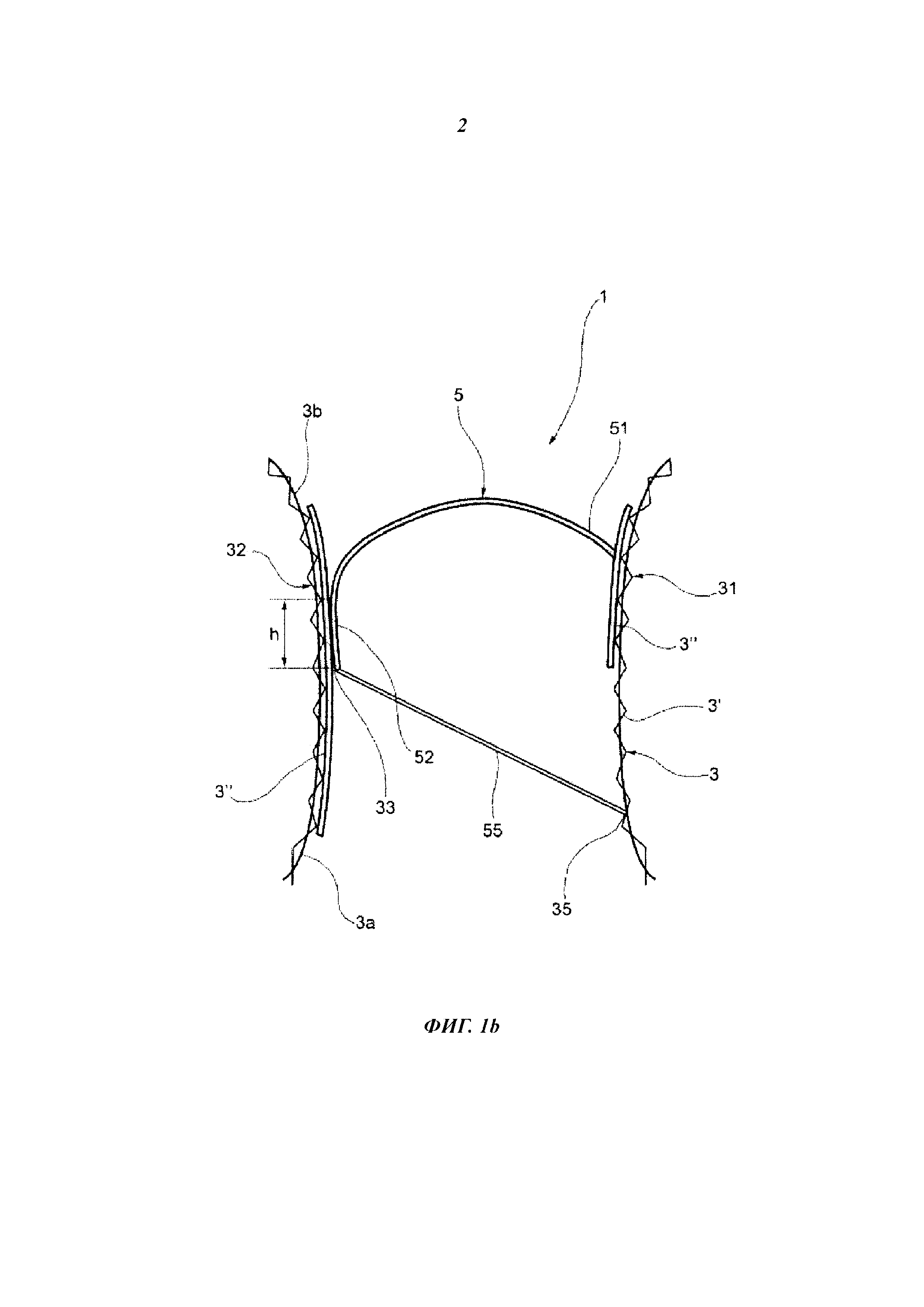
На фиг. 1b протез клапана согласно изобретению показан в упрощенном виде, в сечении.
На фиг. 2 протез клапана по фиг. 1а представлен в упрощенном перспективном изображении, на виде снизу (со стороны изгнания); для наглядности часть протеза представлена прозрачной.
На фиг. 3 протез клапана по фиг. 1а показан на виде сверху (со стороны притока).
На фиг. 4 протез клапана показан на частичном виде, в сечении плоскостью IV-IV (см. фиг. 3).
На фиг. 5-7 представлены, в перспективном изображении, на виде снизу, различные варианты протеза клапана.
На фиг. 8 показан, на виде сверху, еще один вариант протеза клапана.
На фиг. 9 протез клапана по фиг. 8 показан на частичном виде, в сечении плоскостью IX-IX (см. фиг. 8).
На фиг. 10а в перспективном изображении, на виде снизу (со стороны изгнания), показан протез клапана в закрытом состоянии.
На фиг. 10b тот же протез клапана показан в перспективном изображении, на виде снизу (со стороны изгнания), в отрытом состоянии.
На фиг. 11а показан, на виде сбоку, вариант протеза клапана.
На фиг. 11b тот же вариант протеза клапана показан на виде сверху.
Осуществление изобретения
На фиг. 1-4 схематично изображен протез сердечного клапана согласно изобретению, обозначенный в целом, как 1. Данный протез содержит кольцевую поддерживающую конструкцию 3, прикрепляемую к кольцу клапана, к которому ранее уже могло быть подшито аннулопластическое кольцо. В направлении, перпендикулярном поперечному сечению кольца, поддерживающая конструкция 3 имеет сторону (конец) 3b притока и сторону (конец) 3а изгнания. В контексте описания термины "приток" и "изгнание" относятся к поступлению крови в клапан и вытеснению крови из него соответственно.
На виде сверху (см. фиг. 3) представленный клапан имеет D-образную форму, что делает его удобным для имплантации в атриовентрикулярной позиции, т.е. в позиции митрального или трехстворчатого клапана. В альтернативном варианте (не изображен) клапан согласно изобретению может иметь круглое сечение, подходящее для имплантации в позиции аортального или легочного клапана.
Как схематично показано на фиг. 1b, поддерживающая конструкция 3 содержит каркас 3', образованный клапанным стентом. Данный стент может принимать конфигурацию для его установки, в которой он находится в сложенном состоянии, пригодном для транскатетерного позиционирования, и конфигурацию после имплантации, в которой он находится в расширенном состоянии, адаптированном к кольцу клапана, и фиксирован относительно него. Чтобы обеспечить возможность такого расширения, материал стента может быть саморасширяющимся, например сплавом с памятью формы; альтернативно, может использоваться баллон соответствующей формы, который входит в систему позиционирования и может быть раздут, чтобы обеспечить расширение стента. Такое расширение может обеспечивать также изменение формы протеза, например, чтобы получить D-образную форму митрального или трехстворчатого клапана.
Более конкретно, протез с помощью соответствующей системы позиционирования может быть подведен к месту его имплантации путем бесшовной хирургической интервенции при включенном насосе, путем хирургической интервенции без применения насоса с трансатриальным или трансапикальным доступом посредством мини-торакотомии или путем (последним по упоминанию, но не по значению) интервенции с перкутанным доступом.
Отделение протеза от системы позиционирования может осуществляться посредством единственной операции или двухэтапной процедуры. На первом этапе отделяют часть протеза (расположенную, в зависимости от метода имплантации и технологии визуализации, со стороны притока или изгнания) с получением возможности регулировать его позиционирвоание по вертикали или горизонтали. На втором этапе производится отделение второй части протеза (т.е. его полное отделение).
Протез клапана предпочтительно относится к бесшовному типу; т.е. для его фиксации в заданном положении не требуется никаких швов. С этой целью поддерживающей конструкции 3 может быть придана анатомическая форма, позволяющая надежно фиксировать его относительно кольца клапана. Альтернативно, данную конструкцию можно снабдить специальными элементами для фиксации.
Более конкретно, наружная часть клапанного стента, которая приводится в непосредственный контакт с нативным фиброзным кольцом, может быть сделана слегка вогнутой, чтобы соответствовать контуру этого кольца и облегчить фиксацию к нему. Конструкция клапанного стента в этой зоне может также иметь фиксирующие элементы, интегрированные в саму эту конструкцию. Другими возможными фиксирующими элементами могут быть крючки или стойки. Данный способ фиксации позволяет избежать прогрессирующей дилатации фиброзного кольца и уменьшить, тем самым, риск перивальвулярной утечки и отсоединения протеза. Фиксация происходит одновременно с открыванием атриальной и вентрикулярной частей клапанного стента.
Атриальный (расположенный со стороны притока) участок клапанного стента, как и остальная его часть, предпочтительно имеет специальную конструкцию в виде складывающейся сетки, причем по завершении открывания протеза он приобретет выступающую наружу D-образную форму, что позволяет обеспечить надежный контакт с атриальной стенкой. Назначение этой части протеза состоит в том, чтобы обеспечить его позиционирование посредством прогрессирующей колонизации фиброзной тканью (фиброзного паннуса). Профиль атриального участка является более высоким в задней анатомической части и более низким в передней части, чтобы уменьшить любое возможное взаимодействие с аортальным клапаном. Такая конструкция может быть полностью образована металлическим сплавом; альтернативно, она может иметь покрытие из биологической или синтетической ткани, чтобы оптимизировать колонизацию фиброзной тканью.
Вентрикулярный участок клапанного стента (участок со стороны изгнания) предпочтительно имеет, подобно атриальному участку, специальную конструкцию в виде складывающейся сетки. Профиль вентрикулярного участка имеет выраженную асимметричность. На его задней стороне имеется выступ, который не только обеспечивает контакт с задней вентрикулярной стенкой, но и формирует фиксирующий элемент для поддержки хорд передней створки клапана и хорд любой задней створки, как будет описано далее. Этот выступ может быть цельной конструкцией или состоять из двух или трех отдельных элементов. Передняя часть вентрикулярного участка имеет низкий профиль, причем ей придана выступающая D-образная форма, способствующая фиксации протеза к желудочку без помех для непрерывности митрально-аортального перехода, чтобы избежать компрессии, которая привела бы к ухудшению проводимости. Передняя вентрикулярная сторона стента в своей более дистальной части может иметь угловой размер, близкий к 180°. Поэтому стент может иметь первоначальную симметричную D-образную форму, а в результате изменения формы при тепловом воздействии только передняя часть вентрикулярного участка может приобрести асимметричность. Данное условие может предусматривать захват края нативной передней створки и нативной створки в направлении предсердия, оставляя свободным выходной тракт левого желудочка. Кроме того, изменение профиля вентрикулярного (выходного) участка улучшает фиксацию его передней части. Вентрикулярный участок стента может быть полностью образован металлическим сплавом; альтернативно, он может иметь покрытие из биологической или синтетической ткани, чтобы оптимизировать колонизацию фиброзной тканью.
В общем случае поддерживающая конструкция 3 протеза клапана может иметь покрытие 3", например, из перикарда или иной биологической ткани, или из синтетической ткани, покрывающее поддерживающую конструкцию частично или полностью. Покрытие 3" необходимо прежде всего, если поддерживающая конструкция является клапанным стентом 3', чтобы обеспечить герметичное уплотнение вдоль кольца клапана, с которым сопрягается протез.
Протез клапана содержит также единственную "плавающую" клапанную створку 5 из гибкого материала, которую несет поддерживающая конструкция 3. Гибкий материал клапанной створки должен иметь характеристики, отвечающие требованиям в отношении сопротивления циклической усталости. Клапанная створка 5 может быть изготовлена из перикарда или из иной биологической ткани, или из синтетической ткани. Перикард, в дополнение к обычной фиксации ткани поперечными связями, предпочтительно следует подвергнуть химической обработке, направленной на обеспечение долговременной задержки дистрофической кальцификации биологической ткани. Клапанная створка может быть выполнена в виде продолжения материала, который покрывает поддерживающую конструкцию 3 протеза, или как отдельная часть, прикрепляемая к несущей стенке 31 в составе поддерживающей конструкции 3. На виде сверху (фиг. 3) протяженность поверхности клапанной створки 5 в примере по фиг. 1-4, по существу, соответствует площади поперечного сечения отверстия, ограниченного поддерживающей конструкцией 3.
С этой клапанной створкой связана несущая стенка 31 поддерживающей конструкции 3, непосредственно с которой соединен фиксированный конец 51 клапанной створки 5. С этой целью участок 3b клапанного стента с входной стороны содержит опору для клапанной створки протеза. Эта опора интегрирована в конструкцию стента и выполнена устойчивой в отношении напряжений, обусловленных циклической усталостью, и обеспечивающей адекватную поддержку клапанной створки и возможность полного складывания протеза при его введении в систему позиционирования.
Поддерживающая конструкция 3 содержит также дополнительную стенку 32, противолежащую несущей стенке 31 и соединенную с ней. Стенка 32 несет поверхность 33 коаптации (см. фиг. 1b и 4), способную герметично сопрягаться со свободным концом 52 клапанной створки 5. В примере по фиг. 1-4 поверхность 33 коаптации является статической в том смысле, что она интегрирована в поддерживающую конструкцию 3 протеза клапана. В частности, в примере по фиг. 1-4 поверхность 33 коаптации образована внутренней (обращенной к центру протеза) стороной дополнительной стенки 32 поддерживающей конструкции 3. На поверхности коаптации дополнительной стенки 32 в составе поддерживающей конструкции 3 имеется описанное выше покрытие. Если рассматриваемый протез клапана является митральным протезом, несущая стенка 31 поддерживающей конструкции 3 является передней стенкой этой конструкции, а дополнительная стенка 32 - ее задней стенкой. Термины "передняя" и "верхняя" соответствуют позиционированию протеза клапана при его использовании, т.е. у митрального кольца.
При использовании протеза клапанная створка 5, будучи гибкой и присоединенной к поддерживающей конструкции 3 своим фиксированным концом 51, способна изгибаться относительно этого конца 51 под действием давления крови, возникающего перед входом и за выходом протеза клапана, тем самым открывая или перекрывая отверстие, образованное поддерживающей конструкцией 3 протеза клапана. В закрытом положении край свободного конца 52 клапанной створки 5 взаимодействует с поверхностью 33 коаптации на дополнительной стенке 32 поддерживающей конструкции 3.
Поверхность 33 коаптации вытянута в направлении, по существу, параллельном направлению движения свободного конца 52 клапанной створки 5 у поверхности 33 коаптации. При использовании протеза клапана данное направление является, по существу, вертикальным. Это позволяет получить значительную поверхность коаптации, подобно обеспечиваемой согласно методу митральной аннулопластики, предложенному Перье (Perier). При этом поверхность коаптации может иметь протяженность h (см. фиг. 1b), составляющую по меньшей мере 5 мм в направлении движения свободного конца 52 клапанной створки. Тем самым уменьшается вероятность регургитации в случае деформации протеза.
Как можно видеть на фиг. 2 и 3, свободный конец 52 клапанной створки 5 соединен с несущей стенкой 31 по меньшей мере одним тяжем 55 из гибкого материала (в представленном примере используются два таких тяжа). Тяжи 55 имитируют удерживающую функцию нативных сухожильных хорд; поэтому их длину задают таким образом, чтобы движение свободного конца 52 клапанной створки 5 прекращалось у поверхности 33 коаптации.
Тяжи 55 могут быть изготовлены из того же материала, что и клапанные створки 5, или из иного материала, причем они могут быть сформированы подобно продолжениям свободного конца 52 створки или в виде отдельных элементов, прикрепляемых к свободному концу клапанной створки.
Другие концы тяжей 55 прикреплены к поддерживающей конструкции 3 на выходной стороне 3а (соответствующей изгнанию крови), противолежащей в осевом направлении входной стороне 3b (которая соответствует притоку крови и на которой находится клапанная створка). Чтобы обеспечить присоединение тяжей к поддерживающей конструкции 3 и их поддержку данной конструкцией, можно ввести концевые части 35, выступающие в осевом направлении из поддерживающей конструкции 3 на выходной стороне 3а протеза клапана.
Желательно, чтобы заданные области поддерживающей конструкции 3 (например, области, прилежащие к комиссурам) были снабжены маркерами из материала, непрозрачного для излучения с заданной длиной волны, например из рентгеноконтрастного материала, такого как благородный металл, например платина или тантал. Маркеры служат для облегчения имплантации протеза (в случае использования флюороскопии), создавая для оператора пространственные метки, которые нужно совместить с анатомическими несущими точками.
На фиг. 5 представлен, в качестве примера, еще один вариант протеза клапана согласно изобретению. Элементам, аналогичным имеющимся в предыдущем варианте, даны те же самые цифровые обозначения, причем за подробным описанием таких элементов следует обращаться к предыдущей части описания.
Протез по фиг. 5 отличается от протеза по фиг. 1-4 тем, что он, вместо двух тяжей, имеет только один тяж 55. Соответственно, протез по фиг. 5 имеет единственную концевую часть 35, с которой связан конец тяжа.
В более общем случае количество тяжей 55 может варьировать в зависимости от конкретных условий. Так, в одном варианте (не изображен) используется несколько тяжей различной длины, присоединенных в точках, распределенных вдоль всего края свободного конца 52 клапанной створки 5. Такое выполнение обеспечивает равномерное распределение напряжений, возникающих в клапанной створке. В другом (также не изображенном) варианте имеется единственный тяж, представляющий собой продолжение клапанной створки 5 и вытянутый соответственно вдоль всего свободного конца 52 клапанной створки. Такая конфигурация позволяет дополнительно улучшить распределение напряжений.
На фиг. 6 представлен третий вариант протеза клапана согласно изобретению. Элементам, аналогичным имеющимся в предыдущем варианте, даны те же самые цифровые обозначения, причем за подробным описанием таких элементов следует обращаться к предыдущей части описания.
Протез по фиг. 6 отличается от протеза по фиг. 5 тем, что тяж 55 соединен с дополнительной стенкой 32, а не с несущей стенкой, в месте, диаметрально противоположном месту присоединения, показанному на фиг. 5. Соответственно, в протезе по фиг. 6 концевая часть 35, с которой связан конец тяжа 55, выполнена на дополнительной стенке 32.
На фиг. 7 показан следующий вариант протеза клапана согласно изобретению. Элементам, аналогичным имеющимся в предыдущем варианте, даны те же самые цифровые обозначения, причем за подробным описанием таких элементов следует обращаться к предыдущей части описания.
Протез по фиг. 7 отличается от протеза по фиг. 5 тем, что, вместо единственного тяжа 55, имеет три тяжа 55 и, соответственно, три концевые части 35, с которыми связаны концы тяжей.
В варианте изобретения, представленном на фиг. 8 и 9, поверхность 33 коаптации образована квазистатической створкой 6 коаптации, расположенной на дополнительной стенке 32 поддерживающей конструкции 3. В контексте изобретения термин "квазистатическая" означает, что створка 6 коаптации имеет меньшую подвижность по сравнению с клапанной створкой 3. У створки 6 коаптации имеется фиксированный конец 61, соединенный с дополнительной стенкой 32 поддерживающей конструкции 3. В связи с этим выходной участок 3а клапанного стента содержит опору для створки коаптации протеза. Эта опора интегрирована в конструкцию стента и выполнена устойчивой в отношении напряжений, обусловленных циклической усталостью, и обеспечивающей адекватную поддержку створки коаптации и возможность полного складывания протеза при его введении в систему позиционирования.
У створки 6 коаптации имеется также свободный конец 62, связанный с дополнительной стенкой 32 посредством по меньшей мере одного тяжа 65 из гибкого материала, длина которого сделана такой, чтобы удерживать створку 6 коаптации отогнутой в направлении дополнительной стенки 32. Чтобы связать тяж 65 с поддерживающей конструкцией 3 и поддерживать его посредством этой конструкции, можно предусмотреть концевые части, выступающие в осевом направлении из поддерживающей конструкции 3 на входной стороне протеза клапана. Количество и протяженность тяжей 65 створки коаптации может варьировать подобно тому, как это было описано применительно к тяжам 55 клапанной створки 5. В одном варианте тяж 65 выполнен таким образом, что свободный конец 62 обращен к выходному концу.
Материалы, из которых выполнена створка 6 коаптации, выбраны такими же, что и материалы клапанной створки 5.
Как показано на фиг. 8, размеры поверхности клапанной створки 5 значительно превышают соответствующие размеры створки 6 коаптации. Линия фиксации створки коаптации к стенке клапанного стента проходит непрерывно до линии фиксации клапанной створки 5 с образованием двух комиссур в переднезаднем положении. Длины линий фиксации для передней створки 5 и для задней створки 6 в типичном варианте составляют около 40% и 60% периферийного размера кольца соответственно. Глубина комиссур, как и остальной части поверхности 33 коаптации, должна составлять по меньшей мере 5-8 мм.
В общем случае клапанная створка и створка коаптации (если она имеется) предпочтительно прикреплены непосредственно к клапанному стенту у входного участка и к концевым частям у выходного участка посредством интерпозиции биологической или синтетической ткани. При таком выполнении ударная нагрузка в результате удлинения створки во время систолы/диастолы может поглощаться совместно двумя створками в зоне поверхности их коаптации, что обеспечит повышение стойкости протеза во времени.
На фиг. 10а показана, в перспективном изображении, на виде от выходного конца 3а, поддерживающая конструкция 3 в закрытом состоянии. В этом состоянии клапанная створка 5 предотвращает обратный поток крови через поддерживающую конструкцию 3. Клапанная створка 5 и два тяжа 55 выполнены, как одно целое из перикарда. Створка 5 подшита к несущей стенке 31 посредством схематично изображенных швов. Свободный конец 52 клапанной створки 5 в закрытом состоянии контактирует с дополнительной стенкой 32. Тяжи 55 подшиты к боковым частям 34 поддерживающей конструкции 3 посредством схематично изображенных швов. Тяжи 55 предотвращают дальнейшее движение клапанной створки 5 из закрытого состояния, что гарантирует герметичное закрывание.
На фиг. 10b поддерживающая конструкция 3 показана, в перспективном изображении, на виде от выходного конца 3а, в открытом состоянии. В этом состоянии клапанная створка 5, по существу, не оказывает влияния на кровоток через поддерживающую конструкцию 3 из левого предсердия в левый желудочек во время диастолы. Свободный конец 52 клапанной створки 5 находится на расстоянии от дополнительной стенки 32. Два тяжа 55 прикреплены к боковым частям 34 и к свободному концу 52 клапанной створки 5.
На фиг. 11а показана, на виде сбоку, поддерживающая конструкция 3 с клапанной створкой 5, помещенной внутрь этой конструкции. Клапанная створка 5 подшита к боковой части 34 посредством тяжей 55 вдоль схематично изображенных швов. Входной конец 3b расширяется относительно направления кровотока под углом 10°. Выходной конец 3а расширяется относительно направления кровотока под углом 30°. Осевая длина d1 входного конца 3b короче, чем самая короткая длина d2 выходного конца 3а. Расходящаяся часть выходного конца 3а является криволинейной. В частности, имеется расходящийся наружу участок 61 и слегка отогнутый внутрь (относительно направления кровотока) участок 60. Расходящиеся участки могут иметь более криволинейную форму, причем используется асимметричное расхождение. Так, передняя часть, соответствующая несущей стенке 31, расходится под углом α1, который меньше угла α2 расхождения задней части, соответствующей дополнительной стенке 32.
Поддерживающая конструкция содержит многочисленные стойки, образующие ячейки и имеющие ширину 500 мкм. Толщина стенки поддерживающей конструкции 3 также равна 500 мкм. Осевая длина D поддерживающей конструкции (от входного конца 3b до выходного конца 3а, измеряемая вдоль несущей стенки 31) составляет около 32 мм. Ячейки на выходном конце 3а имеют большие размеры, чем ячейки на входном конце 3b. Передняя часть, соответствующая несущей стенке 31, на фиг. 11а короче в осевом направлении, чем задняя часть, соответствующая дополнительной стенке 32. Передняя и задняя части соединены боковыми частями 34, длина которых равномерно увеличивается от передней к задней части. Поддерживающая конструкция может быть выполнена из нитинола.
На фиг. 11b показана, на виде сверху, поддерживающая конструкция 3, внутри которой находится клапанная створка 5. Поддерживающая конструкция имеет D-образную форму, ориентированную таким образом, что передняя часть, соответствующая на фиг. 11b несущей стенке 31, является только слегка выпуклой, тогда как задняя часть, соответствующая дополнительной стенке 32, является выпуклой с меньшим радиусом кривизны. Расстояние между боковыми частями 34 в 1,2 раза превышает расстояние между передней и задней частями.
Реферат
Группа изобретений относится к медицине. Протез атриовентрикулярного клапана содержит кольцевую поддерживающую конструкцию 3, прикрепляемую к кольцу клапана, и единственную протяженную клапанную створку 5 из гибкого материала, поддерживаемую поддерживающей конструкцией в плавающем состоянии. Поддерживающая конструкция имеет часть в виде несущей стенки 31, с которой соединен фиксированный конец 51 клапанной створки, и часть в виде дополнительной стенки 32, противолежащей несущей стенке и снабженной статической или квазистатической поверхностью 33 коаптации, с которой может герметично сопрягаться свободный конец 52 клапанной створки 5 и которая имеет протяженность в направлении, параллельном направлению движения свободного конца 52. Свободный конец клапанной створки 5 соединен с несущей стенкой 31 или с дополнительной стенкой 32 посредством тяжа 55 из гибкого материала, длина которого выбрана такой, чтобы обеспечить прекращение движения свободного конца 52 клапанной створки 5 у поверхности 33 коаптации. Поддерживающая конструкция 3 имеет в поперечном сечении D-образную форму. Раскрыт способ изготовления протеза атриовентрикулярного клапана. Технический результат состоит в обеспечении коаптации клапана при бесшовной его имплантации. 2 н. и 17 з.п. ф-лы, 11 ил.

Комментарии