Способ интрамедуллярного остеосинтеза костей предплечья - RU2200493C2
Код документа: RU2200493C2
Чертежи

Описание
Изобретение относится к медицине, а именно к ортопедии и травматологии, т.е. к способам лечения переломов костей предплечья.
При остеосинтезе переломов трубчатых костей перед хирургом нередко возникает дилемма: либо достижение жесткой стабильности костных фрагментов, либо обеспечение оптимальных условий течения остеогенеза. Альтернативность эта обусловлена тем, что при некоторых видах остеосинтеза стабильность отломков достигается ценою угнетения процесса репаративной регенерации костной ткани. В то же время стабильность костных фрагментов является необходимым условием заживления перелома. Поэтому оптимальным видом остеосинтеза является тот, который сочетает в себе стабильность фиксации отломков и бережное отношение к источникам остеогенеза. Такой остеосинтез называют биологическим, а число его сторонников во всем мире неуклонно растет (Анкин Л.Н., Анкин Н. Л., 1994, 1997; Heitenmeier U., Hirholzer G., 1992; Sturr H., Orachue L, 1992; Perren S. , 1992 и др.). Накостный остеосинтез пластинами сопровождается угнетением периостального остеогенеза, что вызывается как скелетированием костных фрагментов в процессе операции, так и наличием в зоне перелома массивного имплантата. Кроме того, накостный остеосинтез пластинами нередко вызывает эффект распорки между отломками, являясь причиной несращений переломов и развития ложных суставов. Наиболее оптимальным видом остеосинтеза для процесса репаративной регенерации костной ткани считается внеочаговый остеосинтез аппаратами внешней фиксации. Однако он далеко не всегда приемлем на предплечье из-за сложности закрытой репозиции костных отломков, громоздкости конструкции, трудоемкости монтажа и необходимости ухода за аппаратом на весь срок заживления перелома.
В качестве прототипа нами взят интрамедуллярный остеосинтез костей предплечья стержнями, преимуществом которого является относительная техническая простота и высокая стабильность костных отломков (В.Д. Чаклин, 1964). Осуществляется способ-прототип следующим образом. Продольным разрезом обнажают зону перелома, костные отломки мобилизуют и попеременно выводят в рану с удалением межотломковых тканей. Остеосинтез массивными штифтами целесообразно осуществлять только на локтевой кости, так как костномозговой канал ее имеет прямое направление. Ширина костномозгового канала в наиболее узком месте равна приблизительно 4 мм, поэтому для достижения жесткости фиксации штифта на всем протяжении нередко возникает необходимость в расширении его сверлами, начиная с 3-4 мм и доводя до нужного размера. Со стороны перелома штифт вводят в костномозговой канал дистального отломка. Когда конец штифта подойдет к поверхности кожи локтевого отростка, добивать его нужно с помощью насадки, чтобы не повредить кожу. Конец штифта должен выступать из кости не более 2-3 мм во избежание последующей перфорации кожи. Лучевую кость лучше фиксировать более тонким штифтом, так как костномозговой канал ее имеет несколько изогнутую форму.
Недостатками прототипа являются следующие:
1) неизбежность травмирования
эндооста при плотном введении штифта, особенно
при предварительном рассверливании костномозгового канала;
2) необходимость наличия в костномозговом канале массивного штифта, полностью
обтурирующего его просвет, что наряду с приведенным
выше пунктом существенно угнетает эндостальный остеогенез, нередко полностью выключая его из процесса репаративной регенерации костной ткани;
3) необходимость в точном подборе размера
стержня. Неполное соответствие размера стержня диаметру костномозгового канала может, с одной стороны, не обеспечить стабильности зоны перелома, а с
другой - стать причиной продольного растрескивания
костного фрагмента;
4) проблематичность достижения стабильной фиксации отломков кости из-за неодинакового диаметра костномозгового канала
на протяжении и, соответственно, - отсутствия полного
контакта стержня с костью по всей его длине;
5) возможность потери стабильности фиксации стержня в канале из-за того, что со временем
возникает зона резорбции костной ткани на границе с
металлом. Это является причиной появления нестабильности в зоне перелома, миграции стержня в канале с развитием фрикционной коррозии и металлоза,
опасности замедленной консолидации перелома и развития
ложного сустава.
Цель изобретения - уменьшение травматичности и длительности операции интрамедуллярного остеосинтеза, увеличение стабильности фиксации костных отломков на весь срок заживления перелома, создание более оптимальных условий для репаративной регенерации костной ткани.
Поставленная цель достигается тем, что интрамедуллярный остеосинтез осуществляется стержнем малого диаметра (0,2-0,3 см), волнообразно изогнутым на всем протяжении таким образом, чтобы расстояние между крайними точками двух соседних дуг превосходило диаметр костномозгового канала.
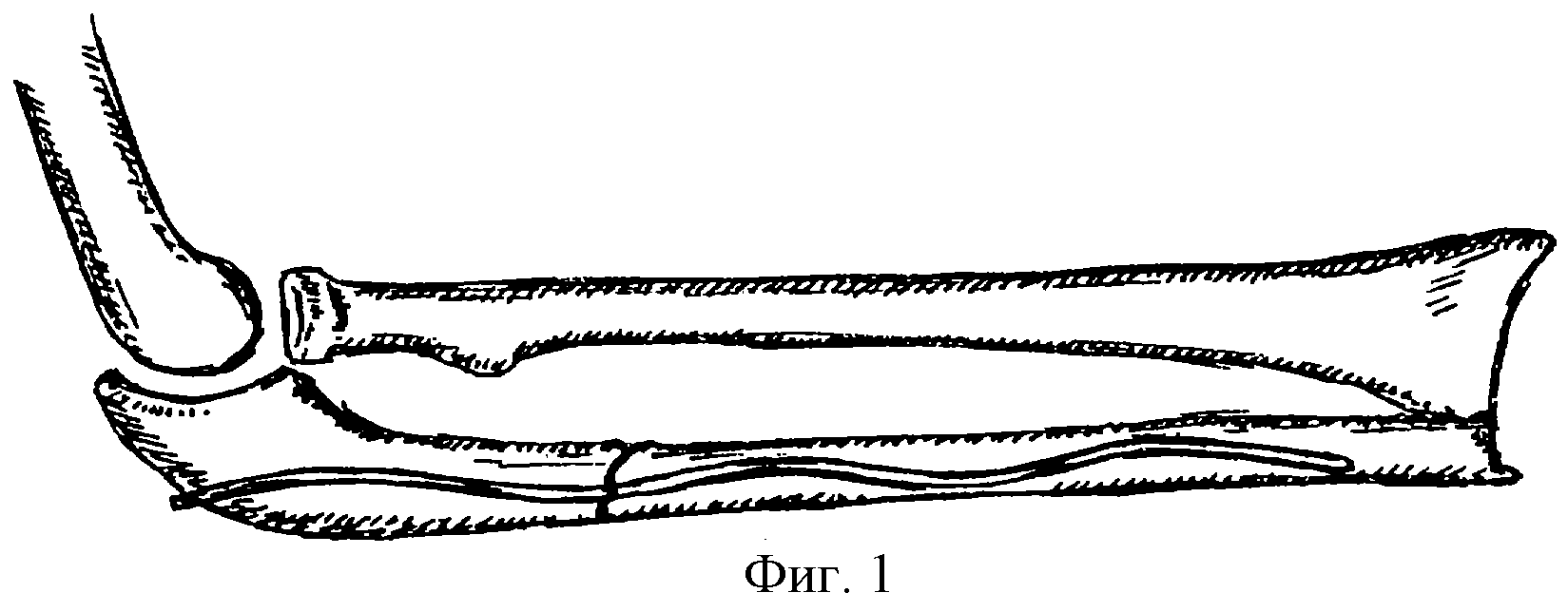
Изобретение осуществляется следующим образом. После типично произведенной экспозиции зоны перелома и подготовки костных фрагментов к взаимной адаптации в проксимальный фрагмент со стороны перелома вводят стержень малого диаметра (2-3 мм), забив его молотком до выхода в мягкие ткани. Сформировав таким образом ход для последующего беспрепятственного введения, стержень извлекают обратно. Затем при помощи плоскогубцев, костодержателя или щипцов Люэра стержень дугообразно изгибают по всей длине таким образом, чтобы поперечное расстояние между крайними точками двух соседних дуг превосходило диаметр костномозгового канала в 2-3 раза. При этом, чем больше кривизна этих дуг и, соответственно, разница с диаметром костномозгового канала, тем стабильнее будет фиксация отломков. Волнообразно изогнутый стержень вводится со стороны перелома в проксимальный костный фрагмент и выводится в область локтевого отростка через дополнительный кожный разрез. Затем отломки сопоставляют, удерживают костодержателем и стержень вводят в дистальный отломок (фиг.1). Стабильность фиксации отломков кости и исключение вероятности миграции стержня в канале обусловлены тем, что металл, обладая минимальной памятью формы, обеспечивает пружинящий упор в стенки костномозгового канала.
Преимуществами
предлагаемого способа интрамедуллярного остеосинтеза костей
предплечья являются следующие:
1) отход от необходимости травмирования эндооста и обтурации костномозгового канала массивным
стержнем, что неизбежно угнетает эндостальный остеогенез и
увеличивает сроки сращения перелома;
2) универсальность размера, обусловленная отсутствием необходимости в соответствии толщины
стержня диаметру костномозгового канала: величиной изгибов
можно регулировать соответствие одного и того же стержня разным диаметрам каналов (фиг.2);
3) по той же причине становится
возможным достижение стабильности фиксации костных отломков по всей
длине стержня, несмотря на неодинаковый диаметр костномозгового канала на протяжении;
4) пружинящий упор волнообразно
изогнутого стержня в стенки костномозгового канала исключает потерю
жесткости фиксации из-за возникновения зоны резорбции на границе с металлом, что обеспечивает постоянство стабильности на весь срок
заживления перелома;
5) соответствие принципам строительной
механики: большая прочность при меньшей затрате материала.
В качестве примера применения предлагаемого способа интрамедуллярного остеосинтеза костей предплечья приводим следующее наблюдение.
Больной К. , 56 лет, поступил в травматологическое отделение РОТЦ ( истории болезни 2-93) 1.02.97 г. через час после травмы с диагнозом: Закрытый переломовывих Монтеджи правого предплечья. Двукратная попытка закрытого вправления вывиха головки лучевой кости и репозиции перелома локтевой кости эффекта не имели. 5.02.97 г. под эндотрахеальным наркозом произведена операция: Интрамедуллярный остеосинтез локтевой кости модифицированным (волнообразно изогнутым) стержнем Богданова и резекция головки лучевой кости. Остеосинтез локтевой кости осуществлен следующим образом.
По ульнарной поверхности средней трети правого предплечья произвели продольный линейный разрез кожи длиной 8,0 см. Обнажили зону перелома. Концы костных отломков отмобилизовали и освободили от межотломковых мягких тканей. Конец проксимального отломка вывели в рану и в его костномозговой канал ввели типичный стержень Богданова, диаметром 3 мм. Предварительно рентгенологически определено и верифицировано во время операции, что диаметр костномозгового канала в наиболее узком месте составляет 5 мм. Ударами молотка стержень забили до выхода в мягкие ткани области локтевого отростка. Затем его извлекли и по всей длине изогнули плоскогубцами таким образом, что образовалось 6 дуг равной кривизны. При этом поперечное расстояние между крайними точками двух соседних дуг превысило диаметр костномозгового канала примерно в 2-2,5 раза. Подготовленный таким образом стержень ввели в костномозговой канал проксимального костного фрагмента и ударами молотка вывели через дополнительный разрез-насечку кожи области локтевого отростка. После репозиции и удержания костных отломков костодержателем стержень забили в костномозговой канал дистального фрагмента локтевой кости. Во избежание образования внутреннего пролежня и перфорации кожи концом стержня последний при помощи насадки добили так, что конец его выступал над поверхностью локтевого отростка не более чем на 3 мм. Обе раны послойно ушили. Затем через передненаружный доступ верхней трети предплечья произвели типичную операцию резекции головки лучевой кости. Наложили гипсовую лонгету от верхней трети плеча до уровня пястно-фаланговых суставов кисти, которая после заживления ран и снятия швов переведена в циркулярную гипсовую повязку. Послеоперационный период протекал без осложнений. Больной выписан на амбулаторное лечение 18.02.97 г. Спустя 1,5 месяца после операции гипсовую повязку сняли и провели курс реабилитационного лечения для восстановления полного объема движений в локтевом и лучезапястном суставах. Консолидация перелома с полным восстановлением функции поврежденной верхней конечности была отмечена спустя 2,5 месяца после операции. Удаление интрамедуллярного стержня произвели 19.06.97 г. под местной анестезией без технических трудностей.
Таким образом, предлагаемый способ интрамедуллярного остеосинтеза костей предплечья, в полной мере соответствуя принципам биологического остеосинтеза, малотравматичен, технически прост, экономичен, универсален, стабилен на весь срок заживления перелома и оптимален в отношении процесса репаративной регенерации костной ткани.
Реферат
Изобретение относится к медицине, а именно к ортопедии и травматологии, и может быть использовано при лечении переломов костей предплечья. Используют стержень меньше диаметра костномозгового канала. Перед введением стержень волнообразно изгибают с превосходством поперечного расстояния между крайними точками двух соседних дуг диаметра канала в 2-3 раза. Вследствие изгиба создают пружинящий упор между дугами стержня и стенкой костномозгового канала. Способ позволяет снизить травматичность и длительность операции, увеличить стабильность фиксации костных отломков и оптимизировать условия для репаративной регенерации костной ткани. 2 ил.
Формула
Документы, цитированные в отчёте о поиске
Внутрикостный фиксатор

Комментарии