Медицинское устройство, набор для лечения и способ лечения нарушенных кровеносных сосудов, полостей организма и протоков организма, а также способ размещения медицинского текучего вещества в окружающей их ткани - RU2712089C2
Код документа: RU2712089C2
Чертежи
Описание
Область техники, к которой относится изобретение
Настоящее изобретение относится к устройству для лечения нарушенных кровеносных сосудов, полостей организма и протоков организма, к набору для указанного лечения, к использованию устройства и набора для указанного лечения и к способу лечения нарушенных кровеносных сосудов, полостей организма и протоков организма.
Уровень техники
Варикозные вены представляют собой вены, которые увеличены и извиты. Термин обычно относится к венам на ногах, хотя варикозные вены могут встречаться в других местах в нижней части организма. Вены имеют створчатые клапаны для того, чтобы предотвращать ретроградный или обратный поток крови, т. е. поток крови назад. Мышцы ног сжимают вены для того, чтобы возвращать кровь к сердцу (скелетно-мышечный насос) против действия гравитации. Когда вены становятся варикозными, створки клапанов более не смыкаются должным образом, и клапаны не работают, т. е. возникает клапанная недостаточность. Это позволяет крови течь назад и вены увеличиваются еще больше. Варикозные вены встречаются среди поверхностных вен ног, например, в подкожных венах, которые подвержены высокому давлению при стоянии. Помимо косметической проблемы, варикозные вены могут болеть, в частности при стоянии. Тяжелый варикоз вен при длительном стоянии может вести к отеканию ног, венозной экземе, утолщению кожи (липодерматосклероз) и образованию язв. Жизненно-опасные осложнения являются редкими, но варикозные вены можно спутать с тромбозом глубоких вен, который может быть жизненно-опасным состоянием.
Нехирургическое лечение варикозных вен включает эластические чулки, подъем ног, упражнения и склерозирующую терапию. Традиционным хирургическим лечением является отслаивание вен с намерением удаления пораженных вен. Доступны новые виды менее инвазивного лечения, которое закупоривает основную подтекающую вену, такие как пенная склерозирующая терапия с ультразвуковым контролем, радиочастотная абляция и внутривенное лечение лазером. Поскольку основная часть крови в ногах возвращается по глубоким венам, поверхностные вены, по которым возвращается только меньше чем 10% общей крови от ног, обычно можно удалять или подвергать абляции без какого-либо вреда.
Вторичными варикозными венами являются те, которые развиваются как коллатеральные пути, типично после стеноза или окклюзии глубоких вен, обыкновенного осложнения обширного тромбоза глубоких вен (DVT). Возможности лечения обычно представляют собой поддерживающие чулки, склерозирующую терапию по мере необходимости и редко ограниченное хирургическое вмешательство.
Как указано выше, в настоящее время варикозные вены можно лечить с помощью внутривенной лазерной (EVL) или радиочастотной (RF) абляции с использованием волокна, которое действует, когда его вставляют в вену, подлежащую лечению. Волокно вставляют в вену через отверстие прокола в коже пациента с использованием способа Сельдингера.
В этом способе острую полую иглу, также называемую трокаром, вставляют через кожу в кровеносный сосуд или рассматриваемую полость, например, в вену. В случае необходимости, можно использовать ультразвуковой контроль. Затем проволочный направитель продвигают через просвет иглы и после этого иглу вынимают. После этого, направляющий катетер или тупую канюлю проводят по проволочному направителю в сосуд или полость. Затем проволочный направитель выводят через просвет направляющего катетера. Направляющий катетер можно использовать для того, чтобы вводить катетеры или другие устройства с целью осущестлвения эндолюминальных процедур, т. е. внутри полой части организма, которую прокололи. Интервенционные процедуры, такие как указанная выше EVL и RF абляция, часто используют для лечения варикозных вен. В таком случае короткий направляющий катетер приблизительно 10 см в длину предоставляют в вене с использованием указанного способа Сельдингера. Во время лечения варикозных вен волоконное тело вводят в вену через направляющий катетер, который имеет свой впускной порт близко к отверстию прокола в коже пациента. Затем указанное волоконное тело вводят на определенную длину, пока не достигнут местоположения начала лечения. В случае лечения варикозных вен, волоконное тело можно вводить вплоть до 90 см от отверстия прокола в коже пациента. Обычно волоконное тело вводят приблизительно на 40 см.
Теплопродуцирующие части волокна располагают в дистальном конце волоконного тела, т.е. в конце, наиболее удаленном от отверстия прокола в коже, когда волоконное тело вставлено на всю его длину. Во время лечения часть волокна на дистальном конце волоконного тела испускает лазерную или тепловую энергию в окружающую стенку вены. Затем структуру венозной стенки прижигают и разрушают, а вена будет закрываться или будет закупорена. Как предлагали изначально, лечение варикозных вен обычно выполняют в подкожных венах, которые часто не видны снаружи. Между тем, более мелкие соединительные поверхностные вены дают начало испытываемым косметическим проблемам. Посредством уничтожения подкожных вен с использованием тепла, поверхностные вены будет терять свой обратный поток высокого давления и кровоснабжение и, следовательно, будут сжиматься до нормального размера. Со временем вены будут регрессировать и постепенно становиться менее заметными на поверхности кожи пациента. Отток крови на ноге, которую лечили, все еще будет достаточным для нормальной функции ноги, несмотря на то, что одна или несколько подкожных вен разрушены.
Лечение варикозных вен с использованием EVL или RF абляции осуществляют посредством мягкого постепенного изъятия волоконного тела из вены, которую лечили, до тех пор, пока не выполнят лечение всей пораженной части вены. Во время EVL или RF лечения вдоль внутренней стенки вены, волоконное тело испускает лазерное излучение или тепло к венозной стенке и проявляет свое преднамеренное разрушающее действие. Такое лечение является по существу болезненным и требует предшествующего анестезирования. Это выполняют посредством общего анестезирования или местной внешней инъекции анестетика с использованием шприца во внешнюю кожу в нескольких положениях параллельно вдоль вены, подлежащей лечению, как можно ближе к вене. Эта повторная процедура инъекции может включать больше чем 30 инъекций, каждая из которых болезненна и некомфортна для пациентов из-за присутствия в коже большого числа болевых рецепторов. Это является существенной проблемой, которую можно решать посредством анестезирования изнутри вены.
В EP 1 350 481 раскрыто медицинское устройство для лечения, например, варикозных вен, где оптическое лазерное волокно, вставленное в вену, подлежащую лечению, окружает катетер. Текучий анестетик приводят в движение в кольцевом проходе для текучего вещества, сформированном между оптическим волокном и стекой внутренней стороны катетера. Множество выходов располагают вдоль отрезка сегмента катетера, соответствующего части вены, подлежащей лечению. Указанное множество выходов реагирует на давление и устроено так, чтобы открываться в ответ на внутреннее давление текучего вещества. Таким образом, текучий анестетик можно вводить во внутреннюю стенку вены в ее продольном направлении, тем самым избегая проблем с повторными внешними болезненными инъекциями текучего анестетика.
В патентной заявке US № 8465451 раскрыт катетер для лечения полой анатомической структуры, например, вены. Указанный катетер дополнительно содержит по меньшей мере один радиально расширяющийся трансмуральный канал доставки текучего вещества, а также стержень, в котором предусмотрены радиально выдвигаемые иглы, которые имеют способность проходить через отверстия игл в стенке катетера и инъецировать инфильтрирующее текучее вещество во внутреннюю стенку вены.
В патентной заявке US № 8308709 также раскрыты устройства для избирательного инъецирования текучих веществ в целевую ткань изнутри кровеносного сосуда. В US 2014/0135661, US 2011/031980 и патентной заявке US № 8454586 также раскрыты способы и устройства для избирательного применения текучих веществ в целевой ткани изнутри кровеносного сосуда.
Несмотря на то, что способы инъецирования текучих анестетиков изнутри кровеносного сосуда известны, ни один из них в настоящее время не используют на практике для абляционного лечения кровеносных сосудов, например, для лечения варикозных вен, поскольку они имеют слишком большие диаметры для кровеносного сосуда, являются технически достаточно сложными и сложными в обращении, что ведет к такому последствию, что анестезирующее средство не достигает своей целевой ткани достаточно удовлетворительным путем.
Общая проблема известных устройств для применения медицинских текучих веществ в целевой ткани изнутри кровеносного сосуда состоит в том, что компоненты устройства требуют существенного объема внутри кровеносного сосуда, подлежащего лечению. Более точно, площадь сечения просвета кровеносного сосуда, подлежащего лечению, почти полностью занимают указанные компоненты, тем самым повышая риск повреждения венозной стенки во время введения устройств, а также вызывая нежелательные спазмы венозной стенки, которые будут препятствовать дополнительным возможностям лечения. Другая общая проблема известных устройств состоит в том, что большинство стадий лечения необходимо применительно к лечению, например, варикозных вен. Другая проблема в известной области состоит в том, что повторное анестезирование сложно осуществлять в случае прекращения эффекта анестезирования венозной стенки и окружающей ткани. Таким образом, существует необходимость в усовершенствованном медицинском устройстве и усовершенствованном способе применительно к абляционному лечению кровеносных сосудов, в частности, варикозных вен, а также других нарушенных полостей или протоков организма, в которых избегают указанных выше проблем.
Сущность изобретения
Цель настоящего изобретения состоит в том, чтобы предоставить усовершенствованное медицинское устройство и усовершенствованный способ лечения, предпочтительно абляционное лечение, нарушенных кровеносных сосудов, полостей организма и протоков организма, посредством которых решают указанные выше проблемы.
Эту цель достигают с использованием медицинского устройства по пункту 1 формулы изобретения. Цель также достигают с использованием набора, который содержит указанное медицинское устройство, и с использованием способа лечения, который включает использование указанного медицинского устройства. Конкретные и предпочтительные варианты осуществления раскрыты в последующих зависимых пунктах формулы изобретения.
В одном из аспектов настоящее изобретение относится к медицинскому устройству для установки в нарушенный кровеносный сосуд, полость организма или проток организма для лечения, предпочтительно абляционного лечения, которое содержит по существу удлиненное гибкое оболочечное устройство 2 цилиндрической формы, где оно имеет дистальный конец 3 и проксимальный конец 4, где в указанном оболочечном устройстве 2 вдоль его периферической поверхности в осевом направлении предусмотрено щелевое отверстие 5, которое имеет соединение с первым каналом 6, расположенным в осевом направлении указанного оболочечного устройства 2, указанный первый канал 6 имеет способность вмещать удлиненное волоконное тело 7, где указанное оболочечное устройство 2 имеет способность зажиматься вокруг основной части периметра указанного волоконного тела 7, и где в указанном оболочечном устройстве 2 в его осевом направлении также предусмотрен второй канал 8, который способен вмещать инъекционное средство 9.
В другом аспекте настоящее изобретение относится к набору для лечения, предпочтительно абляционного лечения, нарушенных кровеносных сосудов, полостей организма и протоков организма, где указанный набор содержит указанное медицинское устройство, волоконное тело 7 и инъекционное средство 9.
В еще одном другом аспекте настоящее изобретение относится к использованию медицинского устройства по пункту 1 для лечения, предпочтительно, абляционного лечения, нарушенных кровеносных сосудов, полостей организма и протоков организма.
В дополнительном аспекте настоящее изобретение относится к способу лечения, предпочтительно, абляционного лечения, нарушенных кровеносных сосудов, полостей организма и протоков организма, предпочтительно варикозных вен, или размещения медицинского текучего вещества в ткани, которая окружает нарушенные кровеносные сосуды, полости организма и протоки организма, где он в случае абляционного лечения включает стадии:
a) введение медицинского устройства по пункту 1, волоконного тела (7) и инъекционного средства (9) в просвет (14) кровеносного сосуда, полости организма или протока организма до тех пор, пока не достигают предварительно определяемого местоположения, в котором волоконное тело (7) вставляют через первый канал (6) и инъекционное средство вставляют через второй канал (8),
b) выдавливание инъекционного средства (9) из второго канала (8), где кончик иглы указанного инъекционного средства (9) отклоняется в радиальном направлении, проходит через стенку кровеносного сосуда, полости организма или протока организма и достигает периваскулярной ткани (13) или окружающей ткани,
c) инъекция медицинского текучего вещества в периваскулярную ткань (13) или окружающую ткань,
d) отведение инъекционного средства (9) назад во второй канал (8),
e) отведение оболочечного устройства (2) и инъекционного средства (9) в проксимальном направлении до тех пор, пока не достигают нового предварительно определяемого места инъекции, где волоконное тело (7) не отводят,
f) повторение стадий с b) до e) до тех пор, пока не анестезируют стенки кровеносного сосуда, полости организма или протока организма и периваскулярную ткань (13) или окружающую ткань вдоль всей части кровеносного сосуда, полости организма или протока организма,
g) удаление оболочечного устройства (2) и инъекционного средства (9) из просвета (14) кровеносного сосуда, полости организма или протока организма,
h) выполнение лечения внутренних стенок кровеносного сосуда, полости организма или протока организма с использованием волоконного тела (7), где указанное волоконное тело (7) постепенно отводят в проксимальном направлении в просвет (14) до тех пор, пока вся часть поверхности внутренней стенки кровеносного сосуда, полости организма или протока организма, подлежащих лечению, не будет подвергнута лечению, и
i) отведение волоконного тела (7) из просвета (14) кровеносного сосуда, полости организма или протока организма, где указанное медицинское текучее вещество обладает инфильтрационной и/или анестезирующей активностью,
при этом способ в случае размещения медицинского текучего вещества в указанной ткани включает использование медицинского устройства по п.1 или набора по п.10, опционально, без волоконного тела (7), по меньшей мере на стадиях с a) до f) приведенного выше способа, причем указанное медицинское текучее вещество предпочтительно представляет собой текучее вещество, которое обладает инфильтрационной и/или анестезирующей активностью, цитостатической активностью или активностью склерозирующего средства.
Краткое описание чертежей
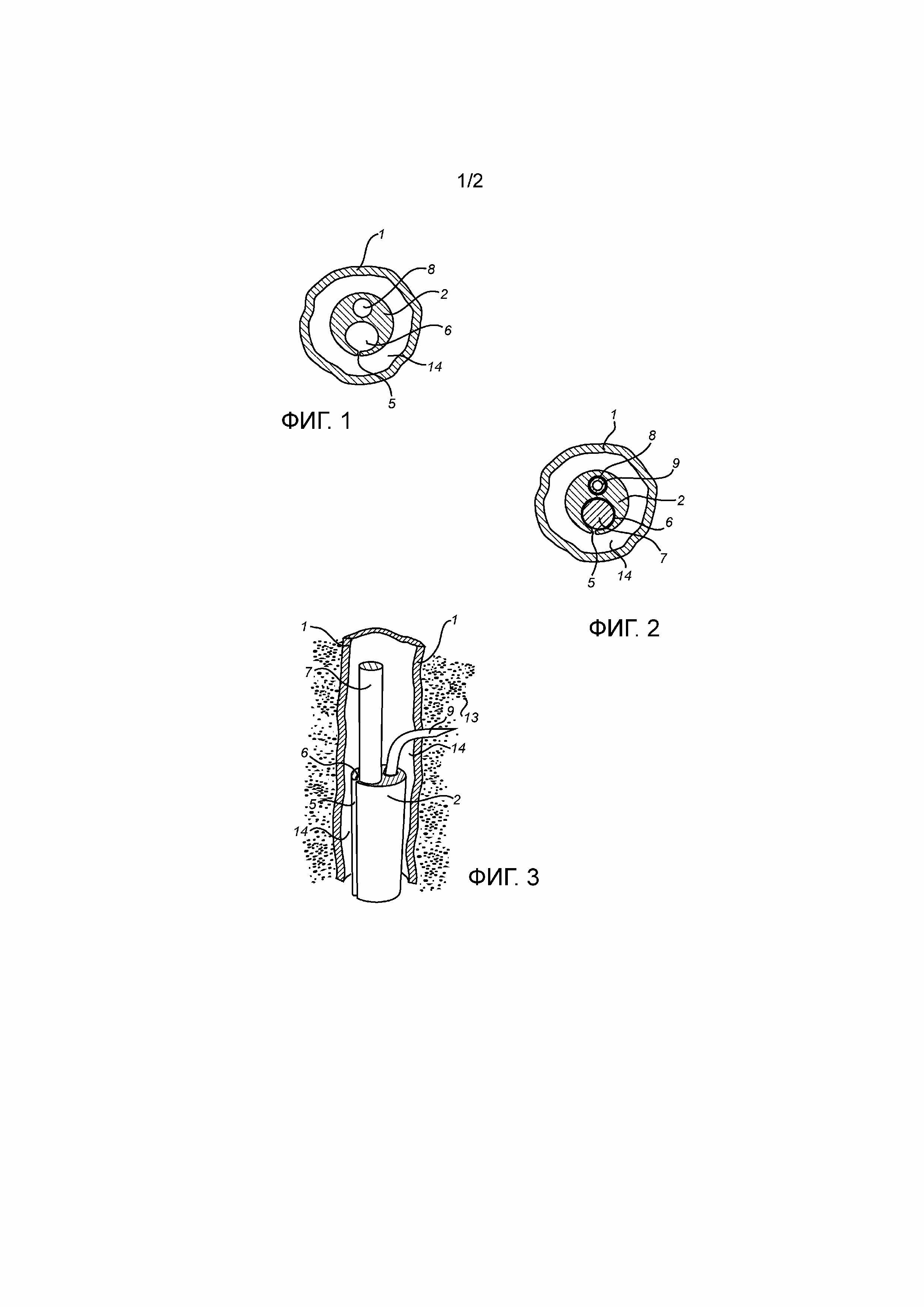
На фиг.1 представлен вид в поперечном разрезе вены 1, где вставляют медицинское устройство в соответствии с настоящим изобретением для абляционного лечения варикозных вен, показанное с поверхности дистального конца оболочечного устройства 2.
На фиг.2 представлен тот же вид в поперечном разрезе, как на фиг.1, где дополнительно волоконное тело 7, показанное с поверхности его дистального конца, и инъекционное средство 9, показанное с поверхности его дистального конца, располагают внутри первого канала 6 и второго канала 8, соответственно, оболочечного устройства 2.
На фиг.3 представлен вид в перспективе дистальной части набора в соответствии с настоящим изобретением в действии во время стадии начального анестезирования в способе абляционного лечения варикозных вен.
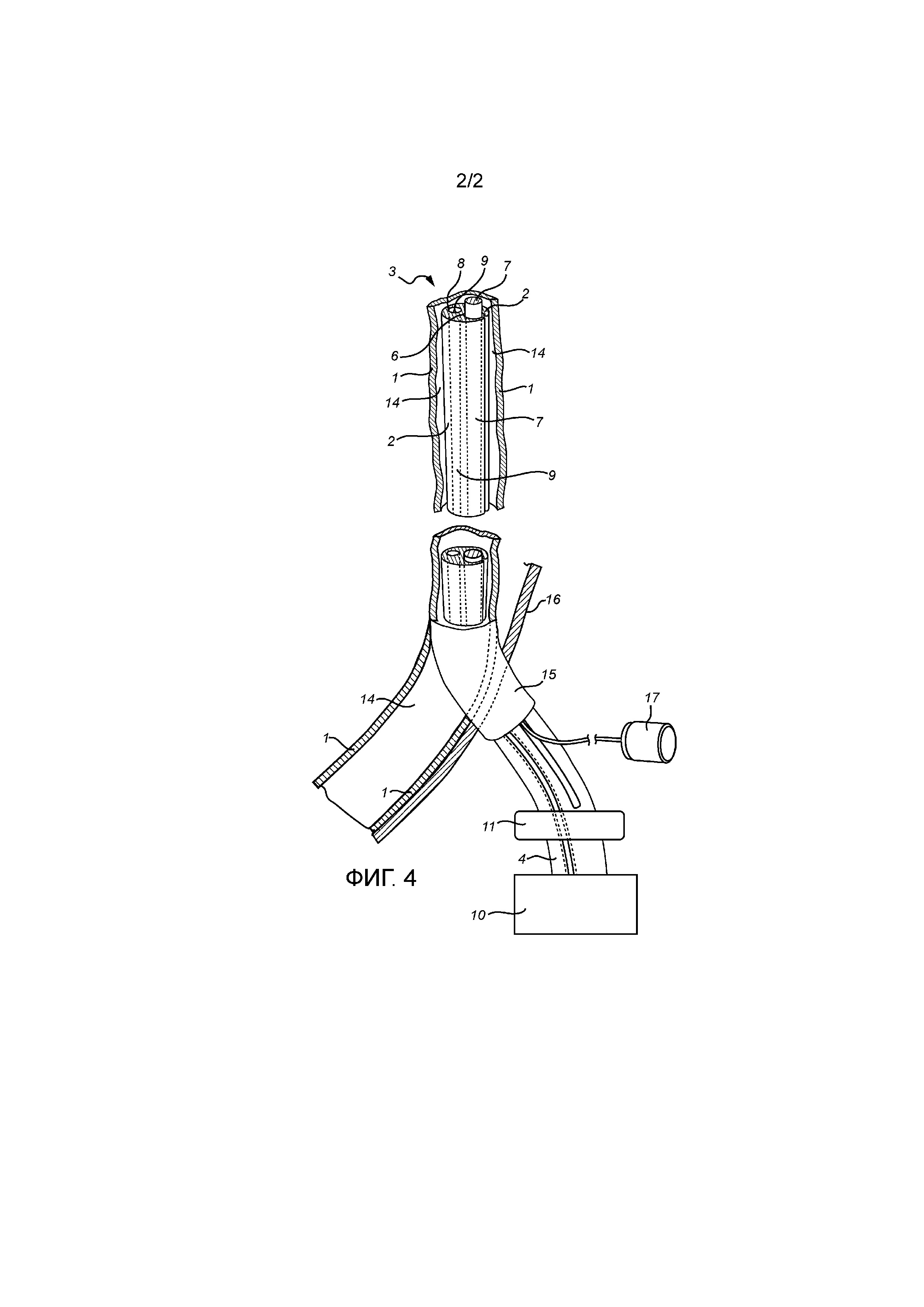
На фиг.4 представлен вид в перспективе всего набора в соответствии с настоящим изобретением.
Подробное описание изобретения и его предпочтительных вариантов осуществления
Сначала определены некоторые выражения, присутствующие в тексте заявки. Выражение «нарушенный», используемое на всем протяжении текста заявки применительно к кровеносному сосуду, полости организма и протоку организма, предназначен для того, чтобы обозначать, что кровеносный сосуд, полость организма и проток организма подвержен состоянию, которое можно рассматривать как анормальное, нарушенное функциональное или патологическое. Это также включает ситуацию, когда присутствие полости организма самой по себе является анормальным, например, когда полость организма образует опухоль или кисту.
Выражение «абляция», используемое на всем протяжении текста заявки, предназначено для того, чтобы обозначать процесс, в котором анатомическую поверхность устраняют или разрушают.
Выражение «по существу цилиндрической формы», используемое на всем протяжении текста заявки, предназначено для того, чтобы обозначать, что отклонения от цилиндрической формы у рассматриваемого объекта также могут быть эффективны при осуществлении настоящего изобретения до тех пор пока, геометрия объекта хорошо соответствует кровеносному сосуду, полости организма, протоку организма или каналу, в котором его следует располагать. Тот же принцип применим к терминам «по существу круглый», «по существу овальный» и «по существу осевой», также используемым на всем протяжении текста заявки.
Выражение «дистальный конец», используемое на всем протяжении текста заявки, предназначено для того, чтобы обозначать конец элемента рассматриваемого медицинского устройства или набора в соответствии с настоящим изобретением, который подлежит введению первым в кровеносный сосуд, полость организма, проток организма, или канал, рассматриваемые во время абляционного лечения.
Выражение «проксимальный конец», используемое на всем протяжении текста заявки, предназначено для того, чтобы обозначать противоположный конец «дистального конца», который определен выше.
Следует отметить, что выражения «дистальный конец» и «проксимальный конец» не имеют своего стандартного значения, которые иначе являлись бы противоположными, применительно к стандартной терминологии для направлений кровеносных сосудов.
Выражение «периваскулярная ткань», используемое на всем протяжении текста заявки, предназначено для того, чтобы обозначать часть ткани, которая окружает кровеносный сосуд, подлежащий лечению. Эта часть ткани может содержать жир, мышцы и/или соединительную ткань и обычно представляет собой нечетко ограниченный объем ткани внутри организма.
Выражение «окружающая ткань», используемое на всем протяжении текста заявки, предназначено для того, чтобы обозначать часть ткани, которая окружает полость организма или проток организма, подлежащие лечению. Окружающая ткань может варьировать в значительной степени, в зависимости от свойств полости организма или протока, но также может содержать жир, мышцы и/или соединительную ткань.
Выражение «инфильтрирующее текучее вещество», используемое на всем протяжении текста заявки, можно охарактеризовать как текучее вещество, которое способно создавать преднамеренный отек или припухлость в ткани организма. В некоторых случаях инфильтрирующее текучее вещество может представлять собой текучий анестетик, который одновременно обладает как инфильтрационным, так и анестезирующим действием, что имеет место в настоящем изобретении.
Вены, подлежащие лечению в случае варикозных вен, обычно имеют внутренний диаметр приблизительно 10 мм, к которому адаптируют размеры медицинского устройства в соответствии с настоящим изобретением. В случае более крупных полостей организма, подлежащих лечению, размеры медицинского устройства увеличивают соответствующим образом.
Преимущества, которых можно достичь с использованием настоящего изобретения, состоят в том, что размещение инфильтрационного средства около вены, подлежащей лечению, будет происходить проще благодаря небольшому расстоянию до периваскулярной ткани, в случае кровеносных сосудов, и окружающей ткани, в случае полости организма или протока, что будет повышать точность размещения инфильтрационного средства. Это будет иметь эффект не только уменьшения боли у пациента во время и после операции, но также улучшенный эффект лечения благодаря тому, что прижатие вены ближе к волоконному телу будет лучше, что будет увеличивать эффект лечения. Кроме того, инфильтрационное средство формирует слой изолирующего текучего вещества вокруг вены, подлежащей лечению. Этот слой защищает окружающие ткани от тепла, что будет уменьшать боль после операции. Волоконное тело также выполняет функцию стабилизирующей опоры во время стадии анестезирования, что будет уменьшать и упрощать использование устройства по сравнению с другими схожими устройствами. Дополнительное преимущество состоит в том, что устройство можно использовать повторно простым путем, например, если потребуется дополнительное анестезирование, что раскрыто более подробно далее.
Настоящее изобретение далее раскрыто более подробно со ссылкой на фиг., на которых медицинское устройство и набор в соответствии с настоящим изобретением представлены с помощью варианта осуществления, предназначенного для абляционного лечения варикозных вен.
Со ссылкой на фиг.1, которая представляет собой вид в поперечном разрезе с поверхности дистального конца оболочечного устройства 2, указанное оболочечное устройство 2 имеет общее по существу круглое сечение, за исключением части, которая содержит щелевое отверстие 5. Отклонения от превосходно круглого сечения также могут быть эффективны при условии, что они соответствуют просвету 14 вены 1, которая показана на фиг.1 в качестве примера нарушенного кровеносного сосуда. Внешний диаметр сечения оболочечного устройства 2 конечно необходимо меньше, чем внутренний диаметр просвета 14 вены 1. Внешний диаметр сечения оболочечного устройства 2 составляет по меньшей мере 4 F (1,27 мм) и может составлять вплоть до 34 F (10,82 мм) в случае лечения аорты и бронхов. В одном из вариантов осуществления, например, когда лечению подлежит подкожная вена, внешний диаметр сечения оболочечного устройства 2 составляет 4-8 F (French) (1,27-2,56 мм), предпочтительно 5-7 F (1,59-2,23), наиболее предпочтительно 6 F (1,91 мм), где 1 F соответствует 1/π мм. Точный диаметр меняется вместе с внутренним диаметром просвета 14 вены 1, в частности, в случае, когда стенки вены 1 имеют неправильную форму и/или когда вена 1, подлежащая лечению, имеет общую извитую структуру. Зазор в просвете 14 между внутренней стенкой вены 1 и периферической поверхностью оболочечного устройства 2 может варьировать в зависимости от структуры внутренней поверхности вены 1, которая может быть неправильной.
В одном из вариантов осуществления оболочечное устройство 2 представляет собой цельное тело. В другом варианте осуществления оболочечное устройство 2 представляет собой составное тело, собранное из нескольких различных частей. Указанное оболочечное устройство 2 изготавливают из материала, совместимого с организмом, который широко используют для интервенционных катетеров в области медицины. Такой материал обычно изготавливают из полимерного материала или материала из смеси полимеров. В одном из вариантов осуществления оболочечного устройства 2 его дистальный конец 3 альтернативно можно изготавливать из металлического материала, совместимого с организмом, например, вплоть до нескольких сантиметров, например, вплоть до 3 сантиметров, самой внешней части дистального конца 3 в расчете на увеличение долговечности оболочечного устройства 2. Указанный дистальный конец 3 оболочечного устройства 2 можно изготавливать из металлического материала или как единое целое или только в области его внешних поверхностей до определенной глубины, тогда как внутренние части в последнем случае изготавливают из полимерного материала.
В одном из вариантов осуществления поверхность дистального конца 3 оболочечного устройства 2 является тупой, как показано на фиг.1, но могут существовать отклонения от этого. На фиг.1 представлен порт первого канала 6, идущего по оси через все оболочечное устройство 2, а также щелевое отверстие 5, также идущее по оси через все оболочечное устройство 2. Указанный первый канал 6 способен вмещать волоконное тело 7 (не представлено на фиг.1, но представлено на фиг.2). Сечение первого канала 6 является круглым или по существу круглым, за исключением незначительной части, которая соединена с щелевым отверстием 5. Отклонения от превосходно круглого сечения также могут быть эффективными, при условии, что они соответствуют волоконному телу 7, подлежащему вмещению в него. Первый канал 6 имеет в одном из вариантов осуществления диаметр 3-5 F (0,96-1,59 мм), предпочтительно 3,5-4,5 F (1,11-1,43 мм) в случае лечения варикозных вен, но также может быть больше этого для оболочечного устройства, предназначенного для лечения, например, аорты и бронхов. Как установлено выше, первый канал 6 идет в одном из вариантов осуществления в осевом направлении оболочечного устройства 2, но также может слегка отклоняться до тех пор, пока не оказывают отрицательного влияния на его способность вмещать волоконное тело 7, т.е. не затрудняют скольжение волоконного тела 7 внутри первого канала 6.
Внешний диаметр волоконного тела 7 следует адаптировать к диаметру первого канала 6 таким образом, что волоконное тело 7 со скольжением располагают внутри первого канала 6, например, когда оболочечное устройство 2 отводят из вены 1 во время процедуры лечения, где волоконное тело 7 остается в своем начальном местоположении. Внутреннюю поверхность первого канала 6 и/или периферическую поверхность волоконного тела 7 можно подвергать предварительной обработке поверхности с целью увеличения способности к скольжению между двумя рассматриваемыми поверхностями. Например, эта полимерная поверхность(поверхности) может быть обработана силиконом или на ней может быть предусмотрено гидрофильное покрытие. После зажимания внутри первого канала 6 с помощью первого отверстия и последующего закрывания щелевого отверстия 5 гибкого оболочечного устройства 2, волоконное тело 7 крепко удерживают на месте с использованием оболочечного устройства 2, допуская только скользящее движение в осевом направлении внутри первого канала 6.
Это обозначает, что щелевое отверстие 5 должно быть достаточно мало для того, чтобы волоконное тело 7 не подвергалось риску быть выдавленным из первого канала 6 через щелевое отверстие 5 в просвет 14 во время процедуры лечения. Щелевое отверстие 5 оболочечного устройства 2 представлено с помощью зазора между двумя краями, обращенными друг к другу вдоль оболочечного устройства 2, тем самым делая оболочечное устройство 2 по существу U-образным в сечении. Ширина указанного зазора не является критической до тех пор, пока оболочечное устройство 2 способно зажимать основную часть периметра волоконного тела 7 и безопасно закреплять волоконное тело 7, когда оно зажато, на месте внутри первого канала 6, т.е. так, что волоконное тело 7 не может выскользнуть из первого канала 6. В таком варианте осуществления зазор может составлять вплоть до 1,3 миллиметра. В случае, когда волоконное тело 7 еще не введено в первый канал 6 оболочечного устройства 2, ширина зазора может быть несущественной, т.е. может составлять вплоть до самое большее 0,1 миллиметра, где указанные края оболочечного устройства 2 находятся в легком контакте друг с другом. По определению, оболочечное устройство 2 и его первый канал 6 должны быть способны зажимать и безопасно закреплять волоконное устройство 7, которое имеет диаметр в сечении самое большее 6 FR (1,91 мм).
Одно существенное преимущество щелевого отверстия 5 вдоль оболочечного устройства 2 состоит в том, что указанное оболочечное устройство 2 в его осевом направлении и инъекционную иглу 9, содержащуюся во втором канале 8, можно легко зажимать около волоконного тела 7 в случае, если окажется, что необходимо повторное анестезирование после того, как предыдущую стадию анестезирования уже выполнили и оболочечное устройство 2 и инъекционную иглу отвели из пациента. Таким образом, эту стадию зажимания можно осуществлять экстракорпорально. Волоконное тело 7 также экстракорпорально соединяют с генератором (показано на фиг.4) лазерной или радиочастотной энергии таким образом, что волоконное тело 7, генератор и средство, необходимое для соединения генератора и волоконного тела 7, как единое целое устроены с целью обеспечения надлежащей доставки лазерного света без какого-либо риска нарушения функции лазерного света. Если в оболочечном устройстве 2 предусмотрен закрытый первый канал 6, т. е. отсутствует щелевое отверстие 5, все волоконное тело 7 нужно вынимать, например, из кровеносного сосуда в случае необходимости повторного анестезирования и вставлять снова для дальнейшего лечения, что будет включать дополнительные механические вмешательства со стороны оператора, тем самым ставя под угрозу надлежащее повторное расположение лазерного тела 7 и точность всего процесса абляции. Таким образом, при использовании волокна и лазерного генерирующего оборудования, которые используют на практике сегодня, это является неизбежным недостатком. Этот недостаток устраняют за счет присутствия щелевого отверстия 5 оболочечного устройства 2.
Другое существенное преимущество щелевого отверстия 5 состоит в том, что общая площадь сечения структуры, подлежащей введению в кровеносный сосуд или в другую полость организма или проток, подлежащий лечению, т.е. оболочечного устройства 2, волоконного тела 7 и инъекционного средства 9, становится меньше по сравнению со стандартно используемыми структурами. Тем самым, снижают риск нежелательных спазмов и повреждений во внутренних стенках кровеносного сосуда, полости организма или протока организма во время стадии введения.
В оболочечном устройстве 2 также предусмотрен второй канал 8, который идет параллельно или по существу параллельно каналу 6. Указанный второй канал 8 способен вмещать инъекционное средство 9. Диаметр второго канала 8 зависит от внешнего диаметра инъекционного средства 9, подлежащего расположению в нем, который обычно соответствует 20-22 калибру (0,90-0,71 мм). Таким образом, диаметр канала слегка больше, чем внешний диаметр инъекционного средства 9, т. е. на несколько долей миллиметра больше. Как первый канал 6, так и второй канал 8 заканчивается в дистальном конце 3 оболочечного устройства 2, и оба идут к проксимальному концу оболочечного устройства 2. Кратчайшее расстояние между первым каналом 6 и вторым каналом 8 внутри оболочечного устройства 2 зависит от материала, из которого изготавливают медицинское устройство, и оно не должно быть насколько мало, что секция между ними на протяжении оболочечного устройства 2 становится ломкой, когда вмещают волоконное тело 7 и инъекционное средство 9, соответственно. Обычно, указанное кратчайшее расстояние составляет от нескольких долей миллиметра и вплоть до 0,5 мм. Местоположение второго канала 8 по отношению к щелевому отверстию 5 не является критическим, но в одном из вариантов осуществления первый канал 6 располагают между щелевым отверстием 5 и вторым каналом 8, как представлено на фиг.1.
На фиг.2 также представлен вид в поперечном разрезе с поверхности дистального конца оболочечного устройства 2, но также схематически представлена ситуация, когда волоконное тело 7 и инъекционное средство 9 располагают в первом канале 6 и втором канале 8, соответственно. Волоконное тело 7 может представлять собой какое-либо стандартное волоконное тело, используемое в области медицины, например, для лечения варикозных вен. Волоконного тела 7 всех типов из стандартных лазерных волокон и радиочастотных волокон, представленных на рынке, можно использовать применительно к настоящему изобретению, при условии, что они имеют правильные размеры. В дистальном конце волоконного тела 7 предусмотрено средство для лазерной или радиочастотной абляции поверхности внутренней стенки кровеносного сосуда, полости организма или протока организма, подлежащих лечению. В соответствии с настоящим изобретением волоконное тело 7, или по меньшей мере его части, должно быть гибким с целью облегчения его введения в кровеносный сосуд, подлежащий лечению, а также его отведения. Вместе с тем, волоконное тело 7 должно быть достаточно жестким, чтобы быть способным действовать в качестве направляющей опоры, когда оболочечное устройство 2 вводят в кровеносный сосуд, полость организма или проток организма, подлежащие лечению.
На фиг.2 также представлено инъекционное средство 9, расположенное во втором канале 8 оболочечного устройства 2. Внешний диаметр инъекционного средства 9 следует адаптировать к диаметру второго канала 8 таким образом, чтобы инъекционное средство 9 легко перемещать по оси через второй канал 8, оставляя небольшой зазор в нем. Внутренняя поверхность второго канала 8 и периферическая поверхность инъекционного средства 9 можно подвергать предварительной обработке поверхности с целью увеличения скользящего действия инъекционного средства 9 во втором канале 8. Например, внутренняя поверхность второго канала 8 может иметь обработку силиконом или на ней может быть предусмотрено гидрофильное покрытие. В качестве самой внешней части дистального конца 3 оболочечного устройства 2, например, вплоть до 3 сантиметров его, можно изготавливать из металлического материала, как рассмотрено выше, внутреннюю поверхность указанной самой внешней части дистального конца 3 второго канала 8 автоматически изготавливают из металлического материала. В другом варианте осуществления изобретения, на внутренней поверхности самой внешней части дистального конца 3 второго канала 8, например, вплоть до 3 см ее, можно предусматривать или изготавливать из металла слой до определенной глубины от указанной внутренней поверхности, при этом остальную часть оболочечного устройства 2 вовсе не изготавливая из металла или при этом в оболочечном устройстве 2 на его внешних поверхностях в самой внешней части дистального конца 3, например, вплоть до 3 см его, полностью или частично также предусматривают или изготавливают из металла слой до определенной глубины. Тем самым, внутреннюю поверхность второго канала 8 защищают от повреждения в случае, если инъекционное средство 9 случайно столкнется с указанной внутренней поверхностью. Инъекционное средство 9 может представлять собой какое-либо стандартное инъекционное устройство, используемое в области медицины, например, инъекционную иглу любого типа. Инъекционное средство 9 в одном из вариантов осуществления располагают по оси во втором канале 8, который может иметь круглое или по существу круглое сечение или овальное или по существу овальное сечение. Их геометрические отклонения, такие как слегка внеосевое местоположение и слегка некруглое сечение, также могут быть эффективны до тех пор, пока на скользящее действие или перемещение инъекционного средства 9 внутри второго канала 8 не оказывают отрицательного влияния. В одном из вариантов осуществления площадь сечения инъекционного средства 9 соответствует площади поперечного сечения второго канала 8 и, например, также может быть овальной.
В соответствии с настоящим изобретением кончик иглы инъекционного средства 9 должен быть способен отклоняться в радиальном направлении, когда его выталкивают из порта второго канала 8 в поверхности дистального конца оболочечного устройства 2. Кончик иглы следует по кривой линии в просвет 14 до тех пор, пока он не достигает внутренней поверхности кровеносного сосуда, полости организма или протока организма, подлежащих анестезированию, например, вены 1. В одном из вариантов осуществления это можно выполнять с использованием инъекционного средства 9, изготовленного из материала, который получали для того, чтобы демонстрировать такое поведение, как у металлического материала с эффектом памяти. Такие металлические материалы являются стандартными, и одним из эффективных примеров является сплав Nitinol. Таким образом, располагаясь все еще внутри второго канала 8, инъекционное средство 9 проходит только в осевом или по существу осевом направлении, но, когда инъекционное устройство 9 выталкивают из второго канала 8, кончик иглы инъекционного средства 9 немедленно начинает отклоняться по кривой линии в просвет 14 до тех пор, пока он не достигает места анестезирования на указанной выше внутренней поверхности. Расстояние между кончиком иглы в момент, когда он выходит из второго канала 8, и внутренней поверхностью вены обычно составляет приблизительно 3-4 мм.
Как видно на фиг.3, кончик иглы инъекционного средства 9 обычно также имеет фаску на своем дистальном конце таким образом, что заостренная часть кончика иглы не вступает в контакт с внутренней поверхностью второго канала 8 каким-либо повреждающим образом прежде, чем инъекционную иглу 9 выталкивают из указанного второго канала 8. Направление инъекционного средства 9, а также степень анестезирования периваскулярной ткани 13 можно отслеживать визуально с использованием ультразвука.
Инъекционное средство 9 также устроено таким образом, что кончик иглы во время стадии инъекции каждый раз направляют к окружающей внутренней стенке кровеносного сосуда, полости организма или протока организма для того, чтобы анестезировать, когда инъекционное средство 9 выталкивают из второго канала 8. ТО есть, кончик иглы каждый раз отклоняется наружу в радиальном направлении. Этого достигают посредством закрепления инъекционного средства 9 на оболочечном устройстве 2 где-то вдоль второго канала 8 и/или экстракорпорально в регулирующем средстве 11 и/или где-то между таким образом, что всегда получают указанное радиальное направление наружу. Тем самым, избегают ситуации, когда кончик иглы инъекционного устройства 9 будет входить в контакт с волоконным телом 7 во время стадии анестезирования. С целью получения равномерного и гомогенного анестезирования вдоль всего кровеносного сосуда, полости организма или протока организма, подлежащих лечению, часто достаточно анестезировать вдоль вертикальной линии внутри кровеносного сосуда. Степень анестезирования и инфильтрации можно отслеживать визуально с использованием ультразвука. Однако в некоторых случаях такой режим инъецирования не является достаточным для получения надлежащего анестезирования и инфильтрации, и если так, место инъекции может варьировать в горизонтальной плоскости между каждой стадией инъекции посредством экстракорпорально вызываемого вращения оболочечного устройства 2, содержащего волоконное тело 7 и инъекционное средство 9. Оператор может вращать оболочечное устройство 2 вручную. Таким образом, получают равномерно распределенное анестезирование на всем протяжении всего кровеносного сосуда, полости организма или протока организма. Всю систему, которая содержит волоконное тело 7, оболочечное устройство 2 и инъекционное средство 9, можно вращать вместе.
Как раскрыто выше, кончик иглы инъекционного средства 9 выталкивают из второго канала 8 во время стадии инъекции до тех пор, пока он не достигает поверхности внутренней стенки кровеносного сосуда, полости организма или протока организма для того, чтобы анестезировать. В случае вены, его дополнительно проталкивают трансмурально до тех пор, пока он не пройдет указанную венозную стенку, которая имеет толщину в несколько десятых миллиметра, и наконец толкают в периваскулярную ткань 13. На расстоянии приблизительно 2-3 мм в периваскулярную ткань 13 инъецируют медицинское текучее вещество, например, инфильтрационное средство и/или текучий анестетик. В случае нарушенной полости организма или протока, для того, чтобы анестезировать, инъекцию выполняют в соответствующей ткани, которая окружает указанную полость организма или проток. После этого, инъекционное средство 9 отводят полностью назад во второй канал 8. Затем оболочечное устройство 2, которое содержит инъекционное средство 9 отводят в проксимальном направлении до тех пор, пока не достигают следующего предварительно определяемого места инъекции. Затем, в случае необходимости, оболочечное устройство 2, которое содержит инъекционное средство 9 и волоконное тело 7, вращают в горизонтальной плоскости таким образом, что следующее место инъекции в кровеносный сосуд, полость организма или проток организма, подлежащий анестезии, не располагают на линии в осевом направлении по отношению к большинству предыдущих мест инъекции. Таким образом, в случае вены, места инъекции можно располагать по спирали на внутренней стенке вены. Кроме того, в случае анестезирования вен, оболочечное устройство 2, которое содержит инъекционное средство 9, отводят в проксимальном направлении приблизительно на 10-70 мм и его можно поворачивать на угол в 90-180° в момент между каждой стадией анестезирования. Кроме того, приблизительно 8-15 инъекцией обычно необходимо для достаточного анестезирования вены.
Компоновку инъекционного средства 9 в медицинском устройстве в соответствии с настоящим изобретением можно адаптировать к рассматриваемому кровеносному сосуду, полости организма или протоку организма, подлежащему анестезии. Если, например, окружающие ткани более крупной полости организма подлежат анестезии, инъекционное средство 9 можно адаптировать для того, чтобы оно выступало из второго канала 8 на большее расстояние в радиальном направлении по сравнению с вариантом осуществления для анестезирования вены, пока не будет достигнуто желаемое конечное положение для инъекции в окружающей ткани.
На фиг.3 представлен вид в перспективе оболочечного устройства 2 во время использования в лечении варикозных вен внутри просвета 14 вены 1. На фиг.3 волоконное тело 7, которое имеет активную лазерную или радиочастотную испускающую часть на своем дистальном конце, выступает из первого канала 6 оболочечного устройства 2, которое отведено на определенное расстояние в проксимальном направлении. Инъекционное средство 9 выступает из второго канала 8 оболочечного устройства 2, где его кончик иглы отклонен в радиальном направлении и вытолкнут вперед таким образом, что кончик иглы прошел через стенку вены 1 и в периваскулярную ткань 13. На фиг.3 представлена ситуация, когда несколько инъекций вены 1 уже выполнено, как, inter alia, видно в местоположении волоконного тела 7 по отношению к дистальному концу оболочечного устройства 2 и инъекционному средству 9.
На фиг.4 представлен набор в соответствии с настоящим изобретением, соединенный с веной 1. Указанный набор содержит медицинское устройство в соответствии с настоящим изобретением, в котором волоконное тело 7 располагают внутри первого канала 6 оболочечного устройства 2 и инъекционное средство 9 располагают во втором канале 8 оболочечного устройства 2. Указанный набор также содержит контейнер 10 для медицинского текучего вещества и регулирующее средство 11, которые расположены экстракорпорально на проксимальном конце 4 оболочечного устройства 2 близко к направляющему катетеру 15, который образует впускной порт в коже 16 в вену 1. Направляющий катетер 15 фактически представляет собой оставшуюся часть более длинного направляющего катетера, изначально используемого для получения доступа к вене 1, такого как в рассмотренном выше способе Сельдингера. В указанном направляющем катетере 15 также может быть предусмотрен контрольный клапан (не представлен на фиг.4) на его дистальном конце, который в свою очередь можно соединять с трехходовым клапаном через трубопровод (не представлен на фиг.4) с целью обеспечения какого-либо добавления, например, промывающих растворов, лекарственных растворов и т. д. Инъекционное средство 9 на его проксимальном конце соединяют по текучей среде с контейнером 10 для медицинского текучего вещества. Поток медицинского текучего вещества в вену для анестезирования регулируют с помощью регулирующего средства 11, подсоединенного между контейнером 10 для медицинского текучего вещества и направляющим катетером 15. Указанное регулирующее средство 11 может представлять собой какой-либо стандартный регулятор потока текучего вещества или дозирующее устройство, которое предоставляет предварительно определяемый объем текучего вещества, но в одном из вариантов осуществления представляет собой пистолет со спусковым механизмом. Насос (не представлен на фиг.4) для приведения в движение медицинского текучего вещества также соединяют с контейнером 10 для медицинского текучего вещества и регулирующим средством 11.
Проксимальный конец волоконного тела 7 выступает экстракорпорально из щелевого отверстия 5 оболочечного устройства 2 и непосредственно соединен с генератором 17 для лазерного или радиочастотного абляционного лечения.
После выполнения раскрытой выше стадии анестезирования и полного отведения оболочечного устройства 2, содержащего инъекционное средство 9, из анестезированного кровеносного сосуда, полости организма или протока организма, инициируют лазерное или радиочастотное абляционное лечение.
Во время лазерного или радиочастотного абляционного лечения волоконное тело 7 сначала отводят на короткое расстояние, например, приблизительно 10 мм, от его начального положения в проксимальном направлении. Тем самым, уменьшают риск абляции части кровеносного сосуда, полости организма или протока организма, подлежащей лечению, которую не в достаточной мере анестезировали во время стадии начального анестезирования в дистальном конце оболочечного устройства 2. Включают генератор 17 и затем волоконное тело 7 вручную или автоматически отводят в проксимальном направлении с определенной скоростью. В одном из вариантов осуществления скорость отведения составляет приблизительно 70 Дж/см. Отводящее действие выполняют вручную, а включением и выключением лазерного генератора 17 можно управлять с использованием ножной педали. Кроме того, сантиметровая линейка, предусмотренная на волоконном теле 7, может содействовать правильной скорости отведения. Процесс абляции также можно наблюдать с помощью ультразвука. После стадии абляции волоконное тело полностью отводят из кровеносного сосуда, полости организма или протока организма, прошедшего абляцию.
Если во время абляционного лечения обнаруживают, что необходимо дополнительное анестезирование, оболочечное устройство 2 экстракорпорально захватывают или зажимают на волоконном теле 7 через зазор щелевого отверстия 5. После этого оболочечное устройство 2 и инъекционное средство 9 повторно вводят, через направляющий катетер 15, в кровеносный сосуд, полость организма или проток организма, и ими скользят по волоконному телу 7, где затем в желаемой мере повторяют стадию анестезирования. Возможность такой легкой и быстрой повторной сборки оболочечного устройства 2 и волоконного тела 7 с использованием щелевого отверстия 5 является существенным преимуществом по настоящему изобретению и делает дополнительные трудоемкие меры со стороны оператора, ставящие под угрозу весь процесс абляции, излишними.
Проксимальный конец 4 оболочечного устройства 2 также выступает экстракорпорально через направляющий катетер 15, который образует впускной порт в коже 16, в кровеносный сосуд, полость организма или проток организма. Как раскрыто выше, отведение оболочечного устройства 2 и инъекционного средства 9, расположенного во втором канале 8, происходит постепенно между каждой стадией инъекции, и оператор может снаружи отводить оболочечное устройство 2 и инъекционное средство 9 контролируемым образом. Точность отведения можно определять с помощью экстракорпорального ультразвукового контроля стандартным образом. Кроме того, а также как раскрыто выше, во время отведения оболочечного устройства 2 и инъекционного средства 9, их можно поворачивать в горизонтальной плоскости на определенный угол для того, чтобы избегать неравномерного анестезирования кровеносного сосуда, полости организма или протока организма, подлежащего анестезированию. В конце процесса абляции направляющий катетер 15 также отводят из вены 1, в которой части внутренних поверхностей вены 1, которые были закрыты направляющим катетером 15, теперь становятся свободными и доступными, и затем их подвергают абляционному лечению с использованием волоконного тела 7 до тех пор, пока также не выполнят лечение этих внутренних поверхностей. После этого процесс абляции полностью завершают и волоконное тело 7 отводят из пациента, после чего следует закрытие отверстия в коже пациента.
Медицинское устройство и набор в соответствии с настоящим изобретением можно использовать применительно к лечению нарушенных кровеносных сосудов, полостей организма и протоков организма, которые так или иначе подвержены патологическому, нарушенному функциональному или анормальному состоянию. Примеры нарушенных кровеносных сосудов в первую очередь представляют собой вены, в частности, пораженные каналы поверхностных вен, которые служат причиной варикозных вен. Артерии также можно подвергать способу абляционного лечения в соответствии с настоящим изобретением. Примеры нарушенных полостей организма представляют собой кисты, фистулы и опухоли. Примеры нарушенных протоков организма, которые можно подвергать способу абляционного лечения в соответствии с настоящим изобретением, представляют собой бронхи, желчный проток, мочевые пути и желудочно-кишечный тракт. В предпочтительном варианте осуществления, который представлен на чертеже, медицинское устройство и набор в соответствии с настоящим изобретением используют применительно к лечению варикозных вен, обусловленных пораженными каналами поверхностных вен.
С использованием медицинского устройства в соответствии с настоящим изобретением возможно инъецировать и размещать любое медицинское текучее вещество в ткани, которая окружает указанные нарушенные кровеносные сосуды, полости организма и протоки организма. Медицинское текучее вещество, подлежащее инъекции, применительно к способу в соответствии с настоящим изобретением, может представлять собой любое из тех, которые можно использовать при абляционном лечении нарушенных кровеносных сосудов, полостей организма, протоков организма и опухолей, в котором также имеет место стадия анестезирования, а также для других целей, нежели абляция. В одном из вариантов осуществления медицинское текучее вещество представляет собой стандартное инфильтрирующее текучее вещество, которое способно создавать преднамеренный отек или припухлость в ткани организма. В одном из вариантов осуществления медицинское текучее вещество представляет собой стандартное инфильтрирующее текучее вещество и стандартное анестезирующее текучее вещество одновременно, т.е. обладает, как инфильтрационным, так и анестезирующим действием одновременно. Примером инфильтрирующего текучего вещества, которое не является анестезирующим текучим веществом, является раствор хлорида натрия. Пример анестезирующего текучего вещества, которое одновременно не является инфильтрирующим текучим веществом, является карбокаин. Примером инфильтрирующего текучего вещества, которое также одновременно представляет собой анестезирующее текучее вещество, является смешанный раствор хлорида натрия и карбокаина. В одном из вариантов осуществления медицинское текучее вещество может представлять собой какое-либо цитостатическое лекарственное средство, используемое для лечения злокачественных опухолей, где указанное цитостатическое лекарственное средство инъецируют в указанные окружающие ткани. В одном из вариантов осуществления медицинское текучее вещество представляет собой склерозирующее текучее вещество, которое используют для разрушения нежелательной ткани, где указанное склерозирующее текучее вещество инъецируют в указанные окружающие ткани, вызывая разрушение указанной ткани. Несмотря на то, что изобретение раскрыто со ссылкой на чертежи для абляционного лечения варикозных вен, лечение в других медицинских применениях, раскрытых здесь, можно осуществлять с использованием медицинского устройства, набора и стадий способа схожим образом, опционально, без волоконного тела 7.
Хотя изобретение описано со ссылкой на множество вариантов осуществления, специалистам в данной области будет понятно, что можно создавать различные изменения и элементы можно заменять их эквивалентами, не отступая от объема настоящего изобретения. Кроме того, многие модификации можно создавать для того, чтобы адаптировать конкретную ситуацию или материал к положениям по изобретению, по существу, не отступая от его объема. Следовательно, подразумевают, что изобретение не ограничено конкретными вариантами осуществления, которые раскрыты в качестве лучшего варианта осуществления, предполагаемого для осуществления этого изобретения, но что изобретение включает все варианты осуществления, попадающие в объем приложенной формулы изобретения.
Реферат
Группа изобретений относится к устройству для лечения нарушенных кровеносных сосудов, полостей организма и протоков организма, к набору для указанного лечения, к использованию устройства и набора для указанного лечения и к способу лечения нарушенных кровеносных сосудов, полостей организма и протоков организма, которые могут быть использованы применительно к лечению нарушенных кровеносных сосудов, полостей организма и протоков организма, которые так или иначе подвержены патологическому, нарушенному функциональному или анормальному состоянию. Медицинское устройство, подлежащее введению в нарушенный кровеносный сосуд, полость организма или проток организма для его лечения, предпочтительно – абляционного лечения, содержит удлиненное гибкое оболочечное устройство по существу цилиндрической формы, которое имеет дистальный конец и проксимальный конец. Дистальный конец изготовлен из металлического материала, совместимого с организмом. В оболочечном устройстве вдоль его периферической поверхности в осевом направлении предусмотрено щелевое отверстие, которое имеет соединение с первым каналом, расположенным в осевом направлении оболочечного устройства. Первый канал способен вмещать удлиненное волоконное тело. Оболочечное устройство способно зажиматься вокруг основной части периметра волоконного тела. В оболочечном устройстве в его осевом направлении также предусмотрен второй канал, который способен вмещать инъекционное средство. Набор для лечения, предпочтительно абляционного лечения, нарушенных кровеносных сосудов, полостей организма и протоков организма, содержит вышеуказанное медицинское устройство, волоконное тело и инъекционное средство. Способ абляционного лечения нарушенных кровеносных сосудов, полостей организма и протоков организма, предпочтительно варикозных вен, включает стадии: a) введения вышеуказанного медицинского устройства, волоконного тела и инъекционного средства в просвет кровеносного сосуда, полости организма или протока организма до тех пор, пока не достигают заданного местоположения, причем волоконное тело вставляют через первый канал и инъекционное средство вставляют через второй канал; b) выдавливания инъекционного средства из второго канала, причем кончик иглы указанного инъекционного средства отклоняется в радиальном направлении, проходит через стенку кровеносного сосуда, полости организма или протока организма и достигает периваскулярной ткани или окружающей ткани; c) инъекции медицинского текучего вещества в периваскулярную ткань или окружающую ткань; d) отведения инъекционного средства назад во второй канал; e) отведения оболочечного устройства и инъекционного средства в проксимальном направлении до тех пор, пока не достигают нового заданного места инъекции, при этом волоконное тело не отводят; повторения стадий b) - e) до тех пор, пока не анестезируют стенки кровеносного сосуда, полости организма или протока организма и периваскулярную ткань или окружающую ткань вдоль всей части кровеносного сосуда, полости организма или протока организма; удаления оболочечного устройства и инъекционного средства из просвета кровеносного сосуда, полости организма или протока организма; h) осуществления абляционного лечения внутренних стенок кровеносного сосуда, полости организма или протока организма с использованием волоконного тела, причем указанное волоконное тело постепенно отводят в проксимальном направлении в просвет до тех пор, пока всю часть поверхности внутренней стенки кровеносного сосуда, полости организма или протока организма, подлежащего лечению, не подвергнут абляционному лечению, и i) отведения волоконного тела из просвета кровеносного сосуда, полости организма или протока организма, причем указанное медицинское текучее вещество обладает инфильтрационной и/или анестезирующей активностью. Способ размещения медицинского текучего вещества в ткани, которая окружает нарушенные кровеносные сосуды, полости организма и протоки организма, включает стадии a) - f) аналогичные вышеописанным, при этом введение волоконного тела выполняют опционально, а указанное медицинское текучее вещество предпочтительно представляет собой текучее вещество, которое обладает инфильтрационной и/или анестезирующей активностью, цитостатической активностью или активностью склерозирующего средства. Изобретения снижают риск повреждения внутренней стенки упомянутых кровеносного сосуда, полости организма, или протока организма. 4 н. и 20 з.п. ф-лы, 4 ил.

Комментарии