Устройство и способ для лечения бедренно-вертлужного соударения - RU2506928C2
Код документа: RU2506928C2
Чертежи











































Описание
ПЕРЕКРЕСТНАЯ ССЫЛКА НА РОДСТВЕННЫЕ ЗАЯВКИ
[0001] В настоящей заявке заявлен приоритет на основании предварительной заявки США №61/098,105, поданной 18 сентября 2008 г.
ОБЛАСТЬ ТЕХНИКИ
[0002] Настоящее изобретение относится в целом к протезам тазобедренного сустава, в частности к искусственному компоненту тазобедренного сустава, используемому при раннем хирургическом вмешательстве для лечения выявленного бедренно-вертлужного соударения.
УРОВЕНЬ ТЕХНИКИ
[0003] Бедренно-вертлужное соударение (БВС, FAI) представляет собой патологию, при которой происходит соударение добавочных костных образований на шейке бедра с краем вертлужной впадины, что может служить причиной повреждения окружающего хряща и вертлужной губы. Указанные ткани выполняют функцию прокладки между шаровидной головкой бедренной кости и впадиной, и их повреждение может вызывать болевые ощущения и последующие дегенеративные изменения тазобедренного сустава. Дегенеративные изменения начинаются с того, что в результате соударения возникают краевые повреждения вертлужной губы и хрящевой ткани. При отсутствии лечения боль и артрозные поражения прогрессируют, и тогда требуется поверхностное или даже тотальное эндопротезирование тазобедренного сустава ТЭТС (THR).
[0004] Лечение БВС (FAI) необходимо проводить при износе хряща на переднем крае вертлужной впадины и/или возникновении костного нароста на шейке бедра. Последний, часто называемый деформацией головки бедра, хорошо виден на фиг.2а-2b. И наоборот, нарост на краю вертлужной впадины часто называют краевой деформацией вертлужной впадины при БВС (FAI). Краевая деформация вертлужной впадины хорошо видна на фиг.3a-3b. БВС (FAI) может имеет смешанную природу, когда соударения между краем вертлужной впадины и головкой бедренной кости происходят из-за наличия как деформации на головке бедра и так и краевой деформации вертлужной впадины (как показано на фиг.4а-4b).
[0005] В настоящее время существует очень мало методик лечения БВС (FAI), в которых для восстановления функций пораженного сустава не применялась бы тотальная артропластика тазобедренного сустава ТАТС (ТНА). Возможно и неоперативное лечение БВС (FAI); при этом, как правило, предполагается смена активного образа жизни на менее активный. Кроме того, требуется поддерживать прочность тазобедренного сустава. При этом неоперативное лечение не гарантирует коррекции нарушений биомеханики сустава, лежащих в основе БВС (FAI), и полного снятия болевых ощущений.
[0006] Оперативное лечение БВС (FAI) может осуществляться посредством артроскопии тазобедренного сустава или открытого хирургического вмешательства. При артроскопии тазобедренного сустава выполняют полный вывих сустава и с помощью артроскопа (с ирригационной жидкостью) через 2-4 разреза размером в 1 см оценивают состояние и проводят лечение обнаруженного поражения. Хотя артроскопия является действенным способом диагностики и лечения разрывов губы вертлужной впадины, в настоящее время отсутствуют клинические данные о лечении областей хрящевой ткани, поврежденных в результате БВС (FAI). Как правило, артроскопия тазобедренного сустава вместе санацией вертлужной губы (без восстановления) и без костной декомпрессии занимает менее одного часа. Артроскопия тазобедренного сустава с восстановлением вертлужной губы/хряща и декомпрессией в области БВС (FAI) может занимать от двух до четырех часов, в зависимости от сложности операции. При выполнении костной пластики следует принимать меры во избежание нарушения кровоснабжения тазобедренного сустава (повреждения сосудов связок).
[0007] Открытая операция по дислокации бедра предусматривает выполнение разреза (приблизительно 15-25 см), остеотомию или рассечение бедренной кости и полную дислокацию головки бедренной кости из вертлужной впадины с обнажением всех частей сустава. Обнажение сустава позволяет обработать разрывы вертлужной губы и места аномального контакта между шаровидной головкой и впадиной, сохраняя при этом кровоснабжение бедренного сустава. Открытое оперативное вмешательство обычно занимает несколько часов, при этом в общем случае его не рекомендуется проводить для пожилых пациентов и пациентов со значительными дегенеративными изменениями бедра. Хотя открытое оперативное вмешательство обеспечивает хорошую визуализацию, этот способ является инвазивным, поскольку при полной дислокации происходит повреждение мягких тканей, приводящее к продлению восстановительного периода и повышенным болевым ощущениям в послеоперационный период. В настоящем изобретении предложен способ минимально инвазивного переднего доступа, предусматривающий вместо полной дислокации частичное растяжение и поэтому лучше подходящий для лечения большего числа пациентов.
[0008] В традиционных способах открытого оперативного вмешательства, если дегенеративные изменения в тазобедренном суставе не являются необратимыми, устранение БВС (FAI) предусматривает хирургическую дислокацию бедра, срезание избыточного участка передней области вертлужной впадины, а затем восстановление формы места соединения между головкой и шейкой бедра, обеспечивающее увеличение зазора в суставном соединении и уменьшение соударений головки. Результат такого восстановления формы сустава хорошо виден во время проведения операции, когда сустав открыт. На настоящий момент эта тема почти не описана, однако имеются свидетельства о высокой эффективности указанного вида оперативного вмешательства, при условии проведения его в срок и при соответствующем состоянии тазобедренного сустава.
[0009] Существует значительная группа пациентов, страдающих БВС (FAI), у которых повреждение хряща не излечимо традиционными методами артроскопии, однако не настолько серьезно, чтобы оправдать применение поверхностного эндопротезирования тазобедренного сустава или тотальной артропластики тазобедренного сустава ТАТС (ТНА). В клиентуре некоторых лечебных заведений к этой группе относится до 70% молодых и активных пациентов. В настоящее время не существует известного артроскопического или ортопедического решения для лечения указанной значительной группы пациентов, которая, следовательно, нуждается в создании технического решения, позволяющего осуществлять минимально инвазивное раннее хирургическое вмешательство для устранения БВС (FAI). Задача настоящего изобретения состоит в создании технического решения, обеспечивающего возможность раннего хирургического вмешательства и представляющего собой альтернативу традиционному поверхностному эндопротезированию тазобедренного сустава и ТАТС (ТНА) при лечении БВС (FAI) у указанной значительной группы пациентов в тех случаях, когда традиционные методы артроскопии не применимы, не рекомендованы или не эффективны.
СУЩНОСТЬ ИЗОБРЕТЕНИЯ
[0010] Решение указанных выше задач обеспечивается несколькими аспектами настоящего изобретения.
[0011] Согласно некоторым из аспектов, предлагается протез вертлужной впадины, который можно использовать при раннем хирургическом вмешательстве для устранения бедренно-вертлужного соударения.
[0012] Согласно другим аспектам, предлагается способ изготовления указанного протеза вертлужной впадины, используемого при раннем хирургическом вмешательстве.
[0013] Согласно еще одному аспекту, предлагается инструмент для установки указанного протеза вертлужной впадины, используемого при раннем хирургическом вмешательстве.
[0014] Согласно другим аспектам, предлагаются способы хирургической подготовки участка кости под установку по меньшей мере одного протеза вертлужной впадины, используемого при раннем хирургическом вмешательстве, предусматривающие либо передний доступ, либо задний доступ/хирургическую дислокацию.
[0015] Согласно еще одним аспектам, предлагаются малоинвазивные способы осмотра вертлужной впадины, содержащие этап визуализации суставной щели с помощью артроскопа, без применения жидкости.
[0016] Согласно другим аспектам, предлагаются способы хирургической имплантации протеза вертлужной впадины, используемого при раннем хирургическом вмешательстве.
[0017] Согласно еще одним аспектам, предлагаются способы проведения исследований бедренно-вертлужного соударения.
[0018] Согласно еще одному аспекту, предлагаются способы оценки и оптимизации протезов вертлужной впадины, используемых при раннем хирургическом вмешательстве и предназначенных для уменьшения симптомов бедренно-вертлужного соударения.
[0019] Согласно другим аспектам, предлагается протез для устранения деформации края вертлужной впадины. В переднезадней проекции (фронтальный разрез) протез имеет по существу L-образный профиль и содержит первую полку и вторую полку. Первая полка выполнена с возможностью введения в вертлужную впадину; вторая полка, по существу перпендикулярная первой полке, выполнена с возможностью размещения на крае вертлужной впадины. Для крепления протеза к хондральной кости предусмотрен крепежный элемент с возможностью прохождения сквозь вторую полку.
[0020] В одном из вариантов осуществления вторая полка снабжена полками, выступающими на боковой проекции в переднем и заднем направлениях.
[0021] В еще одном варианте осуществления первая полка имеет ширину менее 2 см и толщину от 2 до 5 мм.
[0022] В еще одном варианте осуществления в качестве крепежного элемента использован винт.
[0023] В еще одном аспекте в настоящем изобретении предлагается способ устранения бедренно-вертлужного соударения в вертлужной впадине. На одном из этапов тазобедренный сустав обнажают путем хирургического вмешательства передним доступом. На другом этапе растягивают тазобедренный сустав, отделяя бедренную кость от вертлужной впадины. Еще на одном этапе удаляют часть края вертлужной впадины, удаляя сначала первый участок, расположенный внутри вертлужной впадины, а затем второй участок, перпендикулярный первому участку и расположенный на крае вертлужной впадины. Кроме того, способ предусматривает установку протеза на место удаленных первого участка и второго участка края вертлужной впадины. На другом этапе устраняют растяжение тазобедренного сустава. Еще на одном этапе протез фиксируют на хондральной кости в вертлужной впадине с помощью крепежного элемента.
[0024] В другом варианте осуществления способа используют протез, имеющий во фронтальной проекции по существу L-образный профиль. Протез содержит первую полку и вторую полку. Первая полка выполнена с возможностью введения в вертлужную впадину; вторая полка, по существу перпендикулярная первой полке, выполнена с возможностью размещения на крае вертлужной впадины. Для крепления протеза к хондральной кости предусмотрен крепежный элемент, выполненный с возможностью прохождения сквозь вторую полку.
[0025] В одном из вариантов осуществления этап удаления дополнительно содержит этапы, на которых на бедренной кости закрепляют режущую направляющую и поворачивают бедренную кость относительно вертлужной впадины таким образом, что режущая направляющая режет вертлужную впадину.
[0026] Как вариант, этап удаления может содержать шлифование первого участка и второго участка вертлужной впадины.
[0027] В варианте осуществления, предусматривающем, что этап удаления содержит шлифование, причем шлифовальный инструмент может перемещаться вместе с бедренной костью относительно вертлужной впадины.
[0028] В еще одном аспекте предусмотрена возможность выполнения этапа устранения растяжения до этапа фиксации.
[0029] Другие области применения настоящего изобретения станут очевидны из приводимого ниже подробного описания. При этом следует понимать, что подробное описание и конкретные примеры, относящиеся к определенным вариантам осуществления, приведены исключительно в иллюстративных целях и не ограничивают объем правовой охраны изобретения.
КРАТКОЕ ОПИСАНИЕ ЧЕРТЕЖЕЙ
[0030] Прилагаемые чертежи, являющиеся неотъемлемой частью описания, иллюстрируют варианты осуществления настоящего изобретения и вместе с письменным описанием предназначены для пояснения принципов, характеристик и признаков изобретения, при этом:
[0031] фиг.1 представляет собой переднезаднюю проекцию (фронтальный разрез) здорового тазобедренного сустава;
[0032] фиг.2a представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава с деформацией головки в области шейки бедра и зоной соударений головки бедра, в распрямленном положении;
[0033] фиг.2b представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава с деформацией головки в области шейки бедра, в согнутом положении, при котором происходят соударения;
[0034] фиг.3a представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава с краевой деформацией вертлужной впадины и зоной соударений края вертлужной впадины, в распрямленном положении;
[0035] фиг.3b представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава с краевой деформацией вертлужной впадины, в согнутом положении, при котором происходят соударения;
[0036] фиг.4a представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава как с деформацией головки в области шейки бедра, так и с краевой деформацией вертлужной впадины, с соответствующими зонами соударений, в распрямленном положении;
[0037] фиг.4b представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава как с деформацией головки в области шейки бедра, так и с краевой деформацией вертлужной впадины, в согнутом положении, при котором происходят соударения;
[0038] фиг.5a представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава, пораженного БВС (FAI);
[0039] фиг.5b иллюстрирует этап растяжения тазобедренного сустава с фиг.5a;
[0040] на фиг.5c показаны подлежащие удалению области кости и хряща тазобедренного сустава;
[0041] фиг.5d представляет собой изображение тазобедренного сустава с фиг.5a-5c с после удаления кости и хряща;
[0042] фиг.5e представляет собой изображение тазобедренного сустава с фиг.5a-5d после установки поверхностного протеза вертлужной впадины;
[0043] фиг.5f представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава с фиг.5e после устранения растяжения;
[0044] фиг.6a представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава после установки протеза согласно некоторым вариантам осуществления;
[0045] фиг.6b представляет собой боковую проекцию (сагиттальный разрез) тазобедренного сустава с фиг.6a;
[0046] фиг.7a представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава с установленным протезом согласно некоторым вариантам осуществления;
[0047] фиг.7b представляет собой боковую проекцию (сагиттальный разрез) тазобедренного сустава с фиг.7a;
[0048] фиг.8a представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава с установленным протезом согласно некоторым вариантам осуществления;
[0049] фиг.8b представляет собой боковую проекцию (сагиттальный разрез) тазобедренного сустава с фиг.8a;
[0050] фиг.9a представляет собой переднезаднюю проекцию (фронтальный разрез) тазобедренного сустава с установленным протезом согласно некоторым вариантам осуществления;
[0051] фиг.9b представляет собой боковую проекцию (сагиттальный разрез) тазобедренного сустава с фиг.9a;
[0052] фиг.10 представляет собой блок-схему, иллюстрирующую последовательность этапов способа установки протезов согласно настоящему изобретению;
[0053] фиг.11a представляет собой изображение режущего приспособления согласно некоторым вариантам осуществления;
[0054] фиг.11b представляет собой изображение режущего приспособления согласно другим вариантам осуществления, в частности для использования с протезами с пазово-гребневыми фиксаторами, аналогичными показанным на фиг.8а-b;
[0055] на фиг.12a-12j показаны этапы способа, использующего режущее приспособление с фиг.11a;
[0056] фиг.13a-d показаны этапы способа согласно некоторым вариантам осуществления, использующего для обработки поврежденной области вращающиеся фрезы;
[0057] на фиг.14a-d показаны этапы способа согласно другим вариантам осуществления, использующего для обработки поврежденной области вращающиеся фрезы;
[0058] на фиг.15a-d показаны этапы способа согласно некоторым вариантам осуществления, использующего для резекции поврежденной области режущий блок, установленный на проксимальном конце бедренной кости;
[0059] на фиг.16a-d показаны этапы способа, использующего для резекции поврежденной области режущий блок, устанавливаемый на распорку, вставляемую в суставную щель;
[0060] на фиг.17 изображено устройство, вызывающее появление симптомов бедренно-вертлужного соударения, для использования при проведении испытаний на животных и исследований БВС (FAI);
[0061] фиг.18 представляет собой блок-схему, иллюстрирующую последовательность этапов способа, использующих устройство с фиг.17.
ПОДРОБНОЕ ОПИСАНИЕ ВАРИАНТОВ ОСУЩЕСТВЛЕНИЯ
[0062] Нижеследующее описание предпочтительных вариантов осуществления приведено исключительно в качестве примера и ни в коей мере не ограничивает объем правовой защиты изобретения, варианты его применения или использования.
[0063] В частности, изобретение предусматривает создание поверхностного элемента для восстановления участка вертлужной впадины, который можно использовать в сочленении вертлужной полусферы с естественным хрящом головки бедра. Указанный элемент выполнен таким образом, чтобы предотвращать дальнейшие дегенеративные изменения здоровой головки бедра и окружающих тканей, и может рассматриваться как новое, промежуточное, решение, применимое в случаях, когда имеются показания к артроскопии или к поверхностной артропластике тазобедренного сустава или ТАТС (ТНА). При этом следует отметить, что заявляемый элемент можно использовать и в сочленении с протезом головки бедра, однако такое использование не является предпочтительным.
[0064] Поверхностный элемент для восстановления вертлужной впадины содержит в основном опорную поверхность и средство биофиксации, предпочтительно без использования цемента. Средство биофиксации может содержать, например по меньшей мере один пористый элемент и винты с блокирующей головкой. В общем случае установка поверхностного элемента не исключает последующего проведения обычных операций поверхностного эндопротезирования или тотальной артропластики тазобедренного сустава, поэтому в предпочтительном варианте поверхностный элемент является низкопрофильным. Другими словами, резекция для установки заявляемых элементов предпочтительно выполняется в пределах резекции для установки поверхностных и традиционных вертлужных чаш. Возможно изготовление различных форм и конфигураций заявляемых поверхностных элементов для восстановления вертлужной впадины, с использованием различных материалов; при этом опорная поверхность суставного соединения должна быть изготовлена таким образом, чтобы обеспечивать оптимальное сочленение с хрящевой тканью (например, для изготовления можно использовать оксидированный цирконий, кобальтохромовый сплав, керамику, полимер или биоподложку). Предусмотрена возможность изготовления опорных поверхностей разного радиуса, для использования с головками бедра различных размеров. Например, набор протезов согласно некоторым вариантам осуществления может содержать множество криволинейных поверхностей, причем для каждой из криволинейных поверхностей предусмотрен набор размеров, изменяющихся в медиально-латеральном или переднезаднем направлении, для использования на различных поврежденных областях.
[0065] Предпочтительно, чтобы переходные поверхности между протезами и окружающими хрящом и тканями были гладкими и непрерывными, с образованием гладкой однородной опорной поверхности.
[0066] Практическая применимость настоящего изобретения не ограничена вертлужной впадиной, и принципы настоящего изобретения можно эффективно использовать при лечении других суставов. Например, устройства и способы, аналогичные раскрытым в настоящем описании, можно использовать при лечении плечевого сустава, например при восстановлении разорванной суставной губы плечевого сустава, в частности в тех случаях, когда неприменимы или неэффективны методы обычной артроскопии, однако нет необходимости в тотальной замене плечевого сустава или обычной гемиартропластике плеча.
[0067] На фиг.1 изображен здоровый тазобедренный сустав (1), содержащий проксимальный конец бедренной кости (10) и вертлужную впадину (20). Шейка (12) бедренной кости (10) и край вертлужной впадины (20) не имеют патологий. Компоненты изображенного соединения бедренной кости (10) с вертлужной впадиной (20), то есть вертлужная губа, край вертлужной впадины, окружающие ткани и хрящевые поверхности, по существу не имеют патологий.
[0068] На фиг.2a изображен пораженный БВС (FAI) тазобедренный сустав (2), содержащий проксимальный конец бедренной кости (10) и вертлужную впадину (20). В тазобедренном суставе (2) соударения вызваны деформацией головки. На бедренной кости (10) имеется утолщение (14) шейки бедра, при этом форма края вертлужной впадины (20) по существу не отличается от нормы. Зона (18) соударений показана на фиг.2b. Как правило, в зоне (18) соударений происходит повреждение вертлужной губы, края вертлужной впадины, прилегающих тканей и хрящевых поверхностей соединения бедренной кости (10) с вертлужной впадиной (20), поскольку при определенных движениях ноги происходит соударение утолщения (14) шейки бедра с краем вертлужной впадины (20).
[0069] На фиг.3a изображен пораженный БВС (FAI) тазобедренный сустав (3), содержащий проксимальный конец бедренной кости (10) и вертлужную впадину (20). В тазобедренном суставе (3) имеется краевая деформация вертлужной впадины. Шейка (12) бедренной кости (10) имеет нормальную форму, при этом на краю вертлужной впадины (20) имеется краевое утолщение (24). Зона (18) соударений показана на фиг.3b. Как правило, в зоне (18) соударений происходит повреждение вертлужной губы, края вертлужной впадины, прилегающих тканей и хрящевых поверхностей соединения бедренной кости (10) с вертлужной впадиной (20), поскольку при определенных движениях ноги происходит соударение шейки (12) бедра с увеличенным краем вертлужной впадины (20).
[0070] На фиг.4a изображен пораженный БВС (FAI) тазобедренный сустав (4), содержащий проксимальный конец бедренной кости (10) и вертлужную впадину (20). В тазобедренном суставе (4) имеется как деформация головки, так и краевая деформация вертлужной впадины. На бедренной кости (10) имеется утолщение (14) шейки бедра, при этом на краю вертлужной впадины (20) имеется краевое утолщение (24). Зона (18) соударений показана на фиг.4b. Как правило, в зоне (18) соударений происходит повреждение вертлужной губы, края вертлужной впадины, прилегающих тканей и хрящевых поверхностей соединения бедренной кости (10) с вертлужной впадиной (20), поскольку при определенных движениях ноги происходит соударение шейки (12) бедра с увеличенным краем вертлужной впадины (20).
[0071] Фиг.5а-5е иллюстрируют способ имплантации устройства согласно некоторым вариантам осуществления.
[0072] На фиг.5a представлена переднезадняя проекция (фронтальный разрез) тазобедренного сустава, пораженного БВС (FAI). Тазобедренный сустав содержит проксимальный конец бедренной кости (10) с наростом или деформацией формы и вертлужную впадину (20). В результате соударений проксимального конца бедренной кости (10) с вертлужной впадиной (20), в вертлужной впадине (20) или вокруг вертлужной впадины (20), вблизи зоны (18) соударений, со временем образуется поврежденная зона (28) (например, разрыв вертлужной губы, дефект хряща, отслоение хряща).
[0073] Фиг.5b иллюстрирует этап растяжения пораженного БВС (FAI) тазобедренного сустава с фиг.5a. Чтобы обеспечить рабочее пространство и визуализировать дефект вертлужной впадины, для сохранения тканей можно выбрать вмешательство передним доступом. Затем выполняют растяжение (42) тазобедренного сустава в степени, достаточной для получения суставной щели (50) между бедренной костью (10) и вертлужной впадиной (20), позволяющей проводить операцию. Степень повреждения вертлужной губы или окружающего хряща можно оценить путем введения в полученную суставную щель (50) артроскопа (не показан) без применения жидкости. Кроме того, используя артроскоп без применения жидкости, можно определить место и размеры дефекта или дефектов хрящевой ткани. При этом можно выполнить измерение кривизны опорной поверхности вертлужной впадины (20) с помощью различных вкладышей и ложек, и/или визуально с помощью артроскопа без применения жидкости. Для определения радиуса кривизны можно использовать традиционные рентгенографические или другие радиологические способы.
[0074] Фиг.5c иллюстрирует этап определения подлежащих удалению областей кости и хряща тазобедренного сустава. По меньшей мере один участок (14) шейки бедра можно удалить для увеличения зазора между бедренной костью и краем вертлужной впадины (20). Можно удалить предварительно определенный по меньшей мере один участок (26) хряща, тканей и/или кости вертлужной впадины, примыкающий к поврежденной зоне (28). Размеры, форма и толщина предварительно определенного участка (26) в основном соответствуют аналогичным параметрам устанавливаемого протеза.
[0075] На фиг.5d изображен тазобедренный сустав с фиг.5а-5c после удаления участков (14, 26) кости и хряща с областей на вертлужной впадине (20) или примыкающих к вертлужной впадине (20). За счет удаления участков (14, 26) в области вертлужной впадины образуется установочное пространство (27) протеза. Форма и размеры установочного пространства (27) протеза в основном соответствуют аналогичным параметрам используемого протеза.
[0076] Установочное пространство протеза может иметь несколько меньшие размеры, чем сам протез, так чтобы после установки протез выступал над костью. Удаление кости можно ограничить определенными глубинами, так чтобы в случае необходимости сохранялась возможность проведения поверхностного эндопротезирования тазобедренного сустава. Такая возможность останется только в том случае, если удалено сравнительно малое количество костной ткани. Предпочтительно удалять менее 5 мм толщины костной ткани, более предпочтительно - менее 3 мм толщины.
[0077] На фиг.5e изображен тазобедренный сустав с фиг.5a-5d с установленным поверхностным протезом (30) для восстановления участка вертлужной впадины. Протез (30) содержит опорную поверхность (34), форма которой соответствует общей вогнутости окружающей вертлужной впадины (20) и выполнен в основном из материала, обеспечивающего хорошее сочленение с естественным хрящом головки бедра. Кроме того, протез (30) содержит средство, обеспечивающее биофиксацию с помощью крепежных элементов (32), содержащих, например, но не ограничиваясь перечисленным, пористые элементы, по меньшей мере один винт или шип, штырь, штифт, защелку, зажим, зубец, отверстие, канал, элементы пазово-гребневого соединения, крепежный фланец, выступающую кромку, и/или любые сочетания названных элементов.
[0078] На переднезадней проекции (фронтальном разрезе) протез (30) может иметь L-образный профиль, обеспечивающий необходимую прочность протеза при минимальном удалении костной ткани. Это позволяет накладывать полки протеза (30) на поврежденную зону без глубокого проникновения в подстилающую костную ткань. В большинстве вариантов осуществления длина полок не превышает 2 см, при этом возможная толщина полок составляет от 2 до 6 мм. Например, в одном из вариантов осуществления полки L-образного протеза (30) могут иметь длину приблизительно 1 см. Толщина полок при этом может составлять 3 мм. Таким образом, если протез (30) должен быть установлен заподлицо с хрящом вертлужной впадины, общая толщина костной ткани, удаленной с вертлужной впадины, должна быть менее 3 мм. В таком варианте осуществления, когда для восстановления поверхности с вертлужной впадины удаляют ткани и кость толщиной 3 мм, установка протеза (30) не приведет к образованию зазоров между чашкой и костью.
[0079] На фиг.5f представлен фронтальный разрез (переднезадняя проекция) тазобедренного сустава с фиг.5e после устранения растяжения. В результате устранения (44) растяжения суставная щель (50) закрыта, так что естественный хрящ на головке бедренной кости (10) может сочленяться как с опорной поверхностью (34) протеза (30), так и с оставшимся на вертлужной впадине (20) естественным хрящом, не поврежденным БВС (FAI) или другой патологией. Чтобы избежать случайного шлифования опорной поверхности (34) протеза (30), устранение (44) растяжения можно выполнять до этапа удаления участка (14) шейки бедра,.
[0080] На фиг.6а-6b изображен протез (80) согласно некоторым вариантам осуществления настоящего изобретения. На фиг.6а представлена переднезадняя проекция края вертлужной впадины с исправленным дефектом хрящевой ткани, вызванным БВС (FAI). L-образный протез (80), содержащий нижнюю часть (82) и боковую часть (84), прикреплен к краю вертлужной впадины с помощью средства биофиксации. Боковую часть (84) можно снабдить дополнительными полками с образованием трехгранного угла. Нижняя часть (82) содержит опорную поверхность (81), предпочтительно выполненную в соответствии с размерами и кривизной окружающей вертлужной впадины. Опорная поверхность может содержать, например, оксидированный цирконий, керамику, хромокобальтовый сплав или другие биосовместимые материалы, подходящие для суставного сочленения. Средство биофиксации может содержать по меньшей мере одно прямое или наклонное отверстие (88) 3,5 мм под фиксирующие винты. Дополнительно средство биофиксации может содержать по меньшей мере один ускоряющий срастание компонент (86), например пористый элемент, спеченные гранулы, титановую пену и/или любые сочетания названных компонентов. Фиг.6b представляет собой боковую проекцию протеза с фиг.6a в установленном состоянии. Хотя на фиг.6b показана одна полка по существу прямоугольной формы, возможны и другие варианты выполнения, например множество полок, выступающих на боковой проекции в переднем и заднем направлениях, для обеспечения лучшей фиксации при минимальном удалении костной ткани. В таком варианте осуществления протез по-прежнему имеет L-образную форму на переднезадней проекции (фронтальном разрезе), однако на боковой проекции видны отходящие от протеза полки.
[0081] На фиг.7а-7b изображен протез (90) согласно некоторым вариантам осуществления. На фиг.7а представлена переднезадняя проекция края вертлужной впадины с исправленным дефектом хрящевой ткани, вызванным БВС (FAI). Грибовидный протез (90), содержащий нижнюю часть (92) и стержневую часть (94), закреплен на пораженной области вертлужной впадины с помощью средства биофиксации. Средство биофиксации можно расположить на стержневой части (94), на нижней части (92), либо на обеих указанных частях протеза. Нижняя часть (92) содержит опорную поверхность (91) предпочтительно вогнутой формы, с размерами и кривизной, выбранными в соответствии с геометрическими параметрами окружающей вертлужной впадины. Опорная поверхность может содержать, например, оксидированный цирконий, керамику, алмаз или алмазоподобный углерод, металлокерамические материалы, хромокобальтовый сплав, нитриды или другие биосовместимые материалы, подходящие для суставного сочленения. Средство биофиксации может содержать по меньшей мере один шип, буртик или выступ (98), выполненный отдельно или в сочетании с ускоряющими срастание компонентами (96) (например, с пористыми элементами, спеченными гранулами, титановой пеной и/или любыми сочетаниями названных компонентов). Хотя это не показано на фиг.7a, ускоряющий срастание компонент (96) можно расположить на стержневой части (94). Кроме того, стержневая часть (94) может иметь различную форму, содержащую по меньшей мере один зажим, штифт, штырь, ребро, а также любые сочетания названных элементов. Нижняя часть (92) может иметь различную толщину, форму и размеры, обеспечивающие возможность исправления различных дефектов хрящевой ткани у различных пациентов. Края опорной поверхности (91) можно скруглить, чтобы избавиться от острого края на границе между хрящом и БВС (FAI) протезом. Фиг.7b представляет собой боковую проекцию протеза с фиг.7a в установленном состоянии.
[0082] На фиг.8а-8b изображен протез (100) согласно некоторым вариантам осуществления. На фиг.8a представлена переднезадняя проекция края вертлужной впадины с устраненным дефектом хрящевой ткани, вызванным БВС (FAI). Экструдированный протез (100), содержащий нижнюю часть (102), закреплен на крае вертлужной впадины с помощью средства биофиксации. Нижняя часть (102) содержит опорную поверхность (101), форма которой предпочтительно соответствует размерам и кривизне окружающей вертлужной впадины. Опорная поверхность предпочтительно выполнена с обеспечением оптимального сочленения с хрящевой тканью и может содержать, например, не ограничиваясь перечисленным, оксидированный цирконий, керамику, кобальтохромовый сплав, полиэтилен, полиэфирэфиркетон (PEEK), биоподложку, другие биосовместимые материалы, подходящие для суставного сочленения, а также любые сочетания названных элементов. Средство биофиксации может содержать фиксирующий гребень (108) пазово-гребневого фиксирующего соединения. С помощью расточного инструмента на крае вертлужной впадины выполнена канавка, так чтобы получить паз (208) для введения в него фиксирующего гребня (108) с последующим закреплением силой трения. Фиксирующий гребень (108) может иметь сечения различной формы, в том числе круглое, трапециевидное (как показано на фиг.8b), сложнопрофильное или многоугольное. Для получения круглой формы сечения паза (208) можно использовать сверло или пробойник. Чтобы предотвратить смещение протеза (100) в пазе (208), в дополнение к фиксирующему гребню (108) можно использовать и другие средства биофиксации. В качестве таких дополнительных средств биофиксации могут быть использованы любые упомянутые в данном описании средства биофиксации, в том числе, не ограничиваясь перечисленным, фиксирующие винты 3,5 мм и/или ускоряющие срастание компоненты (86, 96). Фиг.8b представляет собой боковую проекцию протеза с фиг.8a в установленном состоянии.
[0083] На фиг.9а-9b изображен протез (110) согласно некоторым вариантам осуществления. Фиг.9а представляет собой переднезаднюю проекцию края вертлужной впадины с исправленным дефектом хрящевой ткани, вызванным БВС (FAI). Протез (110) с полками закреплен на крае вертлужной впадины с помощью средства биофиксации. Протез (110) содержит нижнюю часть (112) с опорной поверхностью (111), форма которой предпочтительно соответствует размерам и кривизне окружающей вертлужной впадины. Опорная поверхность предпочтительно выполнена с обеспечением оптимального сочленения с хрящевой тканью и может содержать, например, не ограничиваясь перечисленным, оксидированный цирконий, керамику, кобальтохромовый сплав, полиэтилен, полиэфирэфиркетон (PEEK), биоподложку, другие биосовместимые материалы, подходящие для суставного сочленения, а также любые сочетания названных элементов. Средство биофиксации может содержать выступ (116) фиксирующего устройства. С помощью расточного инструмента на краю вертлужной впадины выполнена канавка, так чтобы получить паз (208) для введения в него выступа (116) фиксирующего устройства с обеспечением ограничения по меньшей мере одной степени свободы. Сечение выступа (116) может иметь различную форму, в том числе форму трапеции (как показано на фиг.9а). Размеры и формы выступа (116) можно подобрать с обеспечением оптимальной прочности и фиксации, а также для упрощения используемого инструмента. Например, при круглой форме сечения выступа (116) для изготовления канала (218) можно использовать сверло или пробойник. Выступ (116) может иметь прерывистую форму и содержать выступающий шип, штифт или заостренный ребристый рант. Чтобы предотвратить смещение протеза (110) в канале (218), в дополнение к выступу (116) можно использовать и другие средства биофиксации. В качестве дополнительных средств биофиксации могут быть использованы любые упомянутые в этом описании средства биофиксации, в том числе фиксирующие винты 3,5 мм и/или по меньшей мере один ускоряющий срастание компонент (86, 96). На фиг.9b, представляющей собой боковую проекцию протеза с фиг.9a в установленном состоянии, изображено дополнительное средство биофиксации, содержащее по меньшей мере одну полку (114) краевого крепления и по меньшей мере одно прямое или наклонное отверстие (118) 3,5 мм для фиксирующих винтов.
[0084] Фиг.10 представляет собой блок-схему, иллюстрирующую последовательность этапов заявляемого способа установки протезов. Сначала на этапе (1002) выбирают вид оперативного вмешательства. Например, целесообразно применить минимально инвазивное оперативное вмешательство передним доступом. Затем на этапе (1004) выполняют частичное растяжение, либо полный вывих тазобедренного сустава, предпочтительно ограничиваясь растяжением, как раз достаточным (например, 1 см) для обеспечения визуализации и необходимого рабочего пространства, но не создающего излишней нагрузки на окружающие ткани. Затем можно выполнить этап (1006) начальной резекции суставной губы вертлужной впадины. После этого, вставив в суставную щель артроскоп без жидкости, выполняют этап (1008) осмотра и измерения пространственных границ дефекта хрящевой ткани. Измерения могут выполняться между любыми двумя пространственными точками внутри дефекта хрящевой ткани или вблизи указанного дефекта и содержать, не ограничиваясь перечисленным, измерение: радиуса кривизны в переднезадней (А-Р) проекции, радиуса кривизны в медиально-латеральной (M-L) проекции, толщины дефекта по меньшей мере в одном месте, длины дефекта по меньшей мере в одном месте, ширины дефекта по меньшей мере в одном месте, периметра дефекта, длины хорды дефекта, радиуса дефекта, объема дефекта и/или любых сочетаний названных параметров. По окончании этапа (1008) измерений выполняют этап (1010) удаления дефекта с помощью специального инструмента или обычного инструмента, после чего выполняют этап (1012), на котором в подготовленном месте устанавливают по меньшей мере один заявляемый ВВС (FAI) протез. Предпочтительно обеспечить максимально возможную гладкость переходных поверхностей между протезом и хрящом. Затем на этапе (1014) можно ослабить напряжение в тазобедренном суставе и на этапе (1016) зафиксировать ВВС (FAI) протез с помощью второстепенного добавочного крепежного средства (например, костного винта или другого указанного в описании крепежного средства). Хотя этап (1016) можно выполнять до этапа (1014) ослабления напряжения в тазобедренном суставе, закрытие суставной щели до этапа (1016) значительно снижает риск повреждения, царапания или деформирования сочленяемой поверхности ВВС (FAI) протеза после его установки. Кроме того, закрытие суставной щели до этапа (1016) может способствовать нахождению "естественного исходного положения" протеза относительно неповрежденного суставного хряща на бедренной кости и вертлужной впадине. Помимо названных выше этапов, для предотвращения соударений в будущем можно выполнить этап (1018) остеохондропластики бедренной кости. Специалистам в данной области будет очевидно, что могут быть добавлены и другие этапы, причем порядок выполнения этапов может меняться по усмотрению хирурга.
[0085] Согласно некоторым вариантам осуществления предпочтительно минимизировать толщину нижней части (82, 92, 102, 112), содержащей опорную поверхность (81, 91, 101, 111), так чтобы вмешательство было минимально инвазивным, с максимальным сохранением неповрежденных костной и хрящевой тканей. Благодаря уменьшению толщины протеза минимизирована глубина резекции, что повышает вероятность успешного использования в будущем обычного средства поверхностного эндопротезирования тазобедренного сустава или ТАТС (ТНА).
[0086] Предпочтительно, чтобы описанное средство биофиксации не содержало цемент; при том, что раскрытые в описании устройства будут функционировать и в случае использования цемента. Цемент исключен из предпочтительных вариантов осуществления, поскольку установлена связь имеющихся на рынке видов цемента с эрозией здоровых твердых и мягких тканей, которая может воспрепятствовать выполнению в будущем таких корректирующих мер, как поверхностное эндопротезирование тазобедренного сустава или ТАТС (ТНА).
[0087] Впоследствии могут применяться ремонтные артроскопические процедуры, содержащие трансплантацию в протез (80, 90, 100, 110) хрящевой ткани, заменителей хряща, биоподложки или гидрогелей. По периферии нижней части (82, 92, 102, 112) протеза можно предусмотреть средства присоединения таких трансплантатов. Средства присоединения трансплантатов могут содержать пористые компоненты или элементы шовного соединения (например, отверстия). Как вариант, впоследствии можно выполнить артроскопическую санацию по периметру опорной поверхности (81, 91, 101, 111) протеза для образования гладкой опорной переходной зоны. По периметру к протезу можно присоединить дополнительный материал для придания протезу нужной формы и для лучшего совмещения с прилегающей хрящевой тканью. Как вариант, протез может содержать углубление или перемычку, благодаря которым расположенные по периметру протеза биогель или гидрогель образуют гладкую опорную переходную зону между внешними поверхностями протеза и окружающими хрящевыми поверхностями.
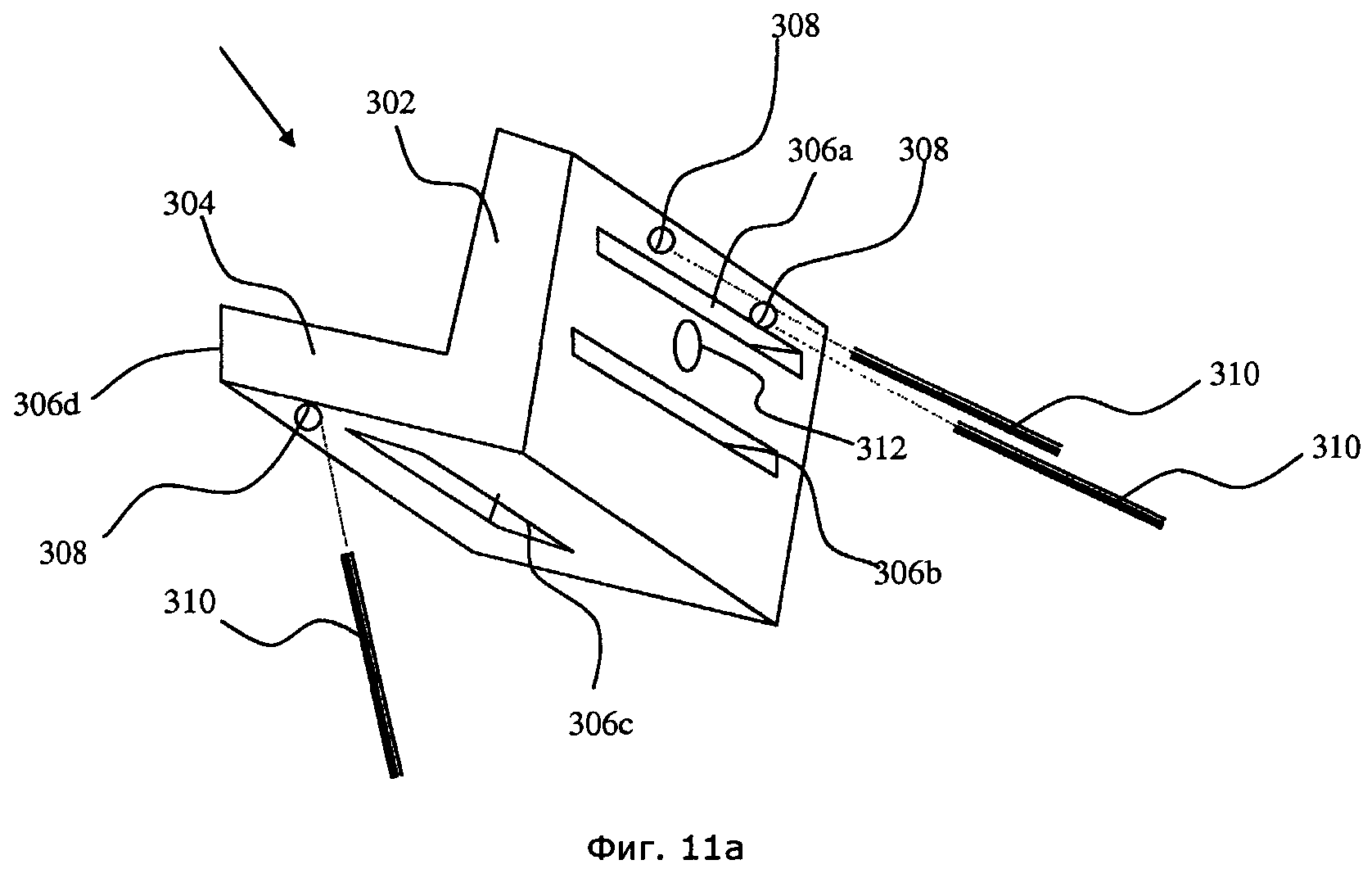
[0088] Для имплантации описанных БВС (FAI) устройств можно использовать несколько способов, при этом применяемый инструмент может различаться в зависимости от предпочтений хирурга. На фиг.11а представлен один из вариантов осуществления режущей направляющей (300), которая может использоваться для удаления небольшого участка поврежденной хрящевой и подстилающей костной ткани в области дефекта вертлужной впадины. Режущая направляющая (300) может представлять собой по существу L-образную деталь, изготовленную из металла или полимерного материала для однократного применения, и содержащую боковую часть (302) и дистальную часть (304). Направляющая (300) может содержать по меньшей мере одно средство для установки в окружающую анатомическую структуру, в том числе, не ограничиваясь перечисленным, по меньшей мере один штырь (не показан), зажим (не показан) или отверстия (308), выполненные таким образом, что в них можно вставить по меньшей мере один соединительный элемент (310). Отверстия можно выполнить параллельными друг другу, а также под прямым или иным углом друг к другу, так чтобы обеспечить максимально устойчивое положение направляющей (300) при вибрациях в процессе резки. Можно использовать соединительные элементы (310) с головкой или без головки, в том числе, не ограничиваясь перечисленным, анкерные штифты, резьбовые штифты или гладкие штифты. Режущая направляющая (300) снабжена по меньшей мере одним средством направления режущего инструмента (306). Указанное средство может содержать, например, по меньшей мере одну прорезь (306а, 306b, 306 с), выполненную с возможностью вмещения и направления гибкого или ножовочного режущего полотна.
[0089] Как вариант, прорези (306а, 306b, 306c) можно выполнить так, чтобы в них можно было вставлять фрезерный или фасонный резец, вращаемый вокруг оси, или по меньшей мере одну шейку указанного резца. Если используются вращающиеся фрезерные или фасонные резцы, то форма прорезей (306а, 306b, 306c) может содержать нелинейные элементы, задающие сложные кривые и дуговые траектории перемещения инструмента (не показаны). Если выбранный БВС (FAI) протез содержит по меньшей мере одну встроенную шпильку (не показана), вводимую в кость, или вмещает по меньшей мере один отдельный костный винт или штифт (372) для начальной фиксации и/или придания устойчивости, можно предусмотреть по меньшей мере одну направляющую (312) для сверла, используемого при изготовлении по меньшей мере одного отверстия (355) для вмещения по меньшей мере одного отдельного костного винта или штифта (372). Кроме того, если выбранный БВС (FAI) протез содержит по меньшей мере один гребень (108), как показано на фиг.8a-b, то для изготовления фиксирующих пазов (208) в вертлужной впадине можно использовать по меньшей мере одну направляющую (312') для сверла, совмещенную с резекционной прорезью (306b), как показано на фиг.11b. При этом предусмотрено, что форма направляющей (312') для сверла может отличаться от изображенных на фиг.8a-b и фиг.11b. Например, вместо изображенных цилиндрического сверла (380) и цилиндрической направляющей (312'), можно использовать остеотом или долото многоугольного сечения (например треугольного, прямоугольного, восьмиугольного), вставляемые в фасонную направляющую (312') соответствующей формы для изготовления фиксирующих пазов (208) некруглого поперечного сечения. Для повышения устойчивости направляющей (300) при сильной вибрации в процессе резки предпочтительно, чтобы форма внутренних поверхностей направляющей (300) точно соответствовала форме края вертлужной впадины вблизи области дефекта.
[0090] Фиг.12a-j иллюстрируют этапы способа, использующего режущую направляющую с фиг.11a согласно некоторым вариантам осуществления. На фиг.12а показано, как режущее полотно (360) вводят в прорезь (306a) для выполнения контролируемой резекции (352), при этом режущая направляющая (300) прикреплена к пораженной области (350) края вертлужной впадины при помощи по меньшей мере одного соединительного элемента (310). Для контроля глубины резекции (352) и предотвращения случайных срезов окружающей кости и/или тканей можно снабдить режущее полотно (360) ограничителем (362). Ограничитель (362) может представлять собой порог, выпуклость, буртик, выступ, изменение ширины полотна или регулируемый хомут, передвигаемый вдоль режущего полотна с возможностью фиксации в различных точках вдоль режущего полотна. Можно предусмотреть и другие средства контроля глубины резекции, в том числе нанесение на полотно (360) по меньшей мере одного указателя глубины в виде лазерной метки, маркировки или гравировки.
[0091] На фиг.12b-d аналогичную контролируемую резекцию (354, 356, 358) выполняют с использованием прорезей (306b, 306 с) и/или ребер (306d) режущей направляющей (300). Для независимого контроля глубины каждой резекции предпочтительно применять ограничители (364, 366, 368). Можно выполнять подгонку ограничителей (362, 364, 366, 368), используя разные режущие полотна (360) или используя одно полотно, оснащенное средством контроля глубины. Разумеется, что управляемую резекцию (352, 354, 356, 358) можно выполнять вручную, используя обычное режущее полотно. Для изготовления углубления (355) под по меньшей мере один отдельный костный винт или штифт (372) можно использовать сверло (380). Сверло (380) можно использовать и для изготовления паза (208) для гребня (108) протеза, используя режущую головку, аналогичную показанной на фиг.11b.
[0092] Как показано на фиг.12е-12g, по завершении резекции с пораженной области (350) края вертлужной впадины удалены костные фрагменты (350'). Затем БВС (FAI) протез (370), имеющий соответствующие размеры и форму, устанавливают в надлежащую полость и закрепляют на пораженной области (350) края вертлужной впадины. Закрепление протеза (370) на пораженной области (350) вертлужной впадины можно выполнить путем ударного воздействия, цементированием или креплением при помощи по меньшей мере одного костного винта или штифта (372). Как показано на чертежах, начальную и постоянную фиксацию и устойчивость протеза можно улучшить за счет использования нецементированной пористой прослойки (374) и/или зацепного выступа (372), выполненного таким образом, чтобы вступать в зацепление с резекционным подрезом (357) в вертлужной впадине. Такие зацепления с подрезом позволяют предотвратить качание и сдвиг протеза во время затягивания/забивания/закручивания указанного по меньшей мере одного костного винта или штифта (372).
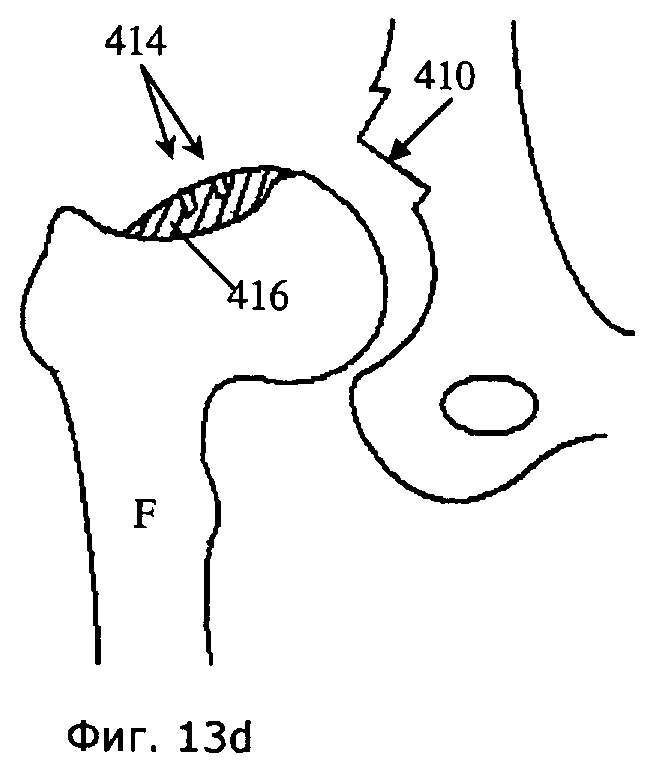
[0093] Фиг.13a-d иллюстрируют способ согласно некоторым вариантам осуществления, использующий вращающиеся фрезы для снятия костной ткани и хряща с поврежденной области. В данном варианте осуществления режущее устройство (400) можно установить на проксимальный конец бедренной кости (F) с помощью установочного средства (402), представляющего собой, например штифты, шипы или набор отверстий, выполненных с возможностью вмещения названных установочных элементов. Предпочтительно устанавливать режущее устройство (400) до выполнения остеохондропластики (1018) бедренной кости (F), так чтобы любые отверстия (414) или дефекты (414) на бедренной кости (F), образовавшиеся в результате использования установочного средства (402) и являющиеся потенциальными концентраторами напряжения, были удалены при удалении костного нароста (416), представляющего собой дефект головки, приводящий к бедренно-вертлужному соударению.
[0094] Режущее устройство (400) может содержать одну или несколько фрез (404), установленных с возможностью вращения независимо друг от друга, или с возможностью совместного вращения посредством общего привода. Устройство (400) может содержать небольшой стерилизуемый внутренний двигатель с проволочными выводами (406). Предпочтительно, чтобы конструкция и настройка двигателя (не показан) обеспечивали оптимальный режим вращения фрез (404). Как вариант, устройство (400) можно оснастить первичным приводным валом (не показан), соединенным с обычной хирургической дрелью (не показана). Первичный приводной вал устройства (400) позволит передавать мощность и крутящий момент хирургической дрели на фрезы (404), с получением таким образом в вертлужной впадине полости (410) с размерами и формой, соответствующими БВС (FAI) протезу. В процессе резки можно управлять резекцией, манипулируя бедренной костью (F) в границах по меньшей мере одного диапазона перемещения (408). Манипулируя режущим устройством (400) в границах естественных диапазонов перемещения (408) бедренной кости (F), можно изготовить полость (410) в таком месте вертлужной впадины, которое является оптимальным для установки протеза при лечении конкретного пациента.
[0095] Фиг.14a-d иллюстрируют способ согласно другим вариантам осуществления, использующий вращающиеся фрезы для обработки поврежденной области костной ткани. Бедренную кость (F) можно оттянуть в направлении (508) так, чтобы освободить место для режущего устройства (500), вставляемого в суставную щель. Режущее устройство (500) содержит ложкообразную часть (502') и основную часть (502), снабженную по меньшей мере одной фрезой (504). Основная часть (502) предпочтительно составляет единое целое с ложкообразной частью (502'); при этом возможен вариант, предусматривающий перемещение основной части (502) относительно ложкообразной части (502') по меньшей мере в одном направлении (516), с обеспечением таким образом возможности погружения по меньшей мере одной фрезы (504) в поврежденный участок без перемещения ложкообразной части (502') в суставной щели. Во время этапов резки можно смещать бедренную кость (F) в направлении (512).
[0096] Аналогично режущему устройству (400) с фиг.13a-d, режущее устройство (500) может содержать небольшой внутренний хирургический двигатель с проволочными выводами (506). Предпочтительно, чтобы конструкция и настройка двигателя (не показан) обеспечивали оптимальный режим вращения фрез (504). Как вариант, устройство (400) можно оснастить первичным приводным валом (не показан), соединенным с обычной хирургической дрелью (не показана). Конструкция первичного приводного вала позволяет передавать мощность и крутящий момент хирургической дрели на фрезы (504) и изготавливать таким образом в вертлужной впадине полость (510) с размерами и формой, соответствующими БВС (FAI) протезу. В процессе резки можно управлять резекцией, манипулируя бедренной костью (F) в границах по меньшей мере одного диапазона перемещения (514). Кроме того, для обеспечения эффективности изготовления в вертлужной впадине полости (510), предусмотрено, что режущее устройство (500) в процессе резки можно перемещать по меньшей мере в одном направлении (518).
[0097] Фиг.15a-d иллюстрируют способ согласно другим вариантам осуществления, использующий режущий блок (600), установленный на проксимальном участке бедренной кости (F) для удаления поврежденной области костной ткани и хряща (610). Бедренную кость (F) можно сместить в направлении (608) для установки режущего блока (600) вровень с внешним краем вертлужной впадины. Режущий блок (600) содержит по меньшей мере одну резекционную поверхность (606), которую можно выполнить с плоскими краевыми частями, занятыми прорезями или незанятыми прорезями. Как указано выше, резекционные поверхности (606) могут быть плоскими для использования гибкого режущего полотна (607) или криволинейными для использования фасонной фрезы или шлифовального инструмента (не показан).
[0098] В данном варианте осуществления режущее устройство (600) можно при необходимости установить на проксимальный конец бедренной кости (F) с помощью установочного средства (602), представляющего собой, как было описано выше, например штифты или шипы или набор отверстий, выполненных с возможностью вмещения установочных элементов, Предпочтительно устанавливать режущее устройство (800) до выполнения остеохондропластики (1018) бедренной кости (F), так чтобы любые отверстия (614) или дефекты (614) на бедренной кости (F), образовавшиеся в результате использования установочного средства (602) и являющиеся потенциальными концентраторами напряжения, были удалены при удалении костного нароста (616), представляющего собой дефект головки, приводящий к бедренно-вертлужному соударению. Дополнительно установочное средство (602) может содержать набор повышающих трение элементов поверхности, например канавок, ребер, выпуклостей, острых краев, поверхностей после пескоструйной обработки и других повышающих трение элементов. Как вариант, установочное средство (602) может отсутствовать. В этом случае режущий блок удерживают в устойчивом положении вручную, с возможностью его перемещения относительно наружных поверхностей бедренной кости (F), благодаря чему облегчается управление резекцией.
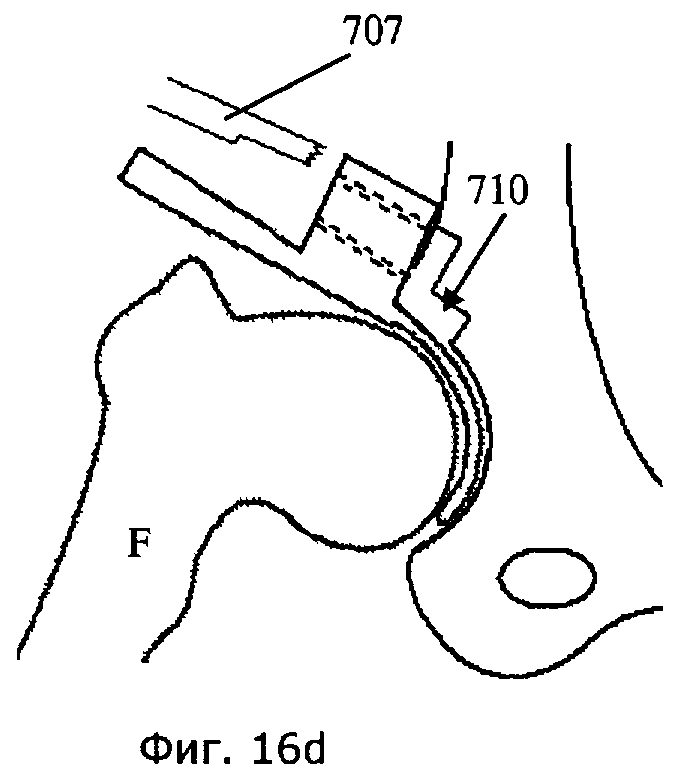
[0099] Фиг.16a-d иллюстрируют способ, использующий режущую направляющую (700), снабженную распоркой (702′′), на которой установлен режущий блок для удаления поврежденной области костной ткани и хряща (710). Режущий блок содержит по меньшей мере одну резекционную поверхность (706), которую можно выполнить с плоскими краевыми частями, занятыми прорезями или незанятыми прорезями. Как указано выше, резекционные поверхности (706) могут быть плоскими для использования гибкого режущего полотна (707) или криволинейными для использования фасонной фрезы или шлифовального инструмента (не показан). Возможны различные варианты конфигурации и формы распорки (702′′), однако предпочтительно, чтобы она была тонкой и ложкообразной.
[00100] Хирург оттягивает бедренную кость (F) в направлении (708), чтобы освободить место для распорки (702''), вставляемой в суставную щель. С помощью ручки (702') хирург может манипулировать распоркой (702'') в суставной щели, располагая режущую направляющую (700) таким образом, чтобы резекционные поверхности (706) приняли заданное положение в пространстве. Затем бедренную кость (F) можно сместить в направлении (712). В общем случае смещения бедренной кости (F) в пределы сустава достаточно для придания устойчивости режущей направляющей (700), при этом для обеспечения устойчивости режущего блока во время резекции можно использовать любые описанные дополнительные установочные средства (например, 602). Режущий блок предпочтительно составляет единое целое с режущим устройством (700); при этом возможен вариант, предусматривающий его перемещение относительно распорки (702'') или ручки (702') по меньшей мере в одном направлении (716) без перемещения ложкообразной части (502') в суставной щели.
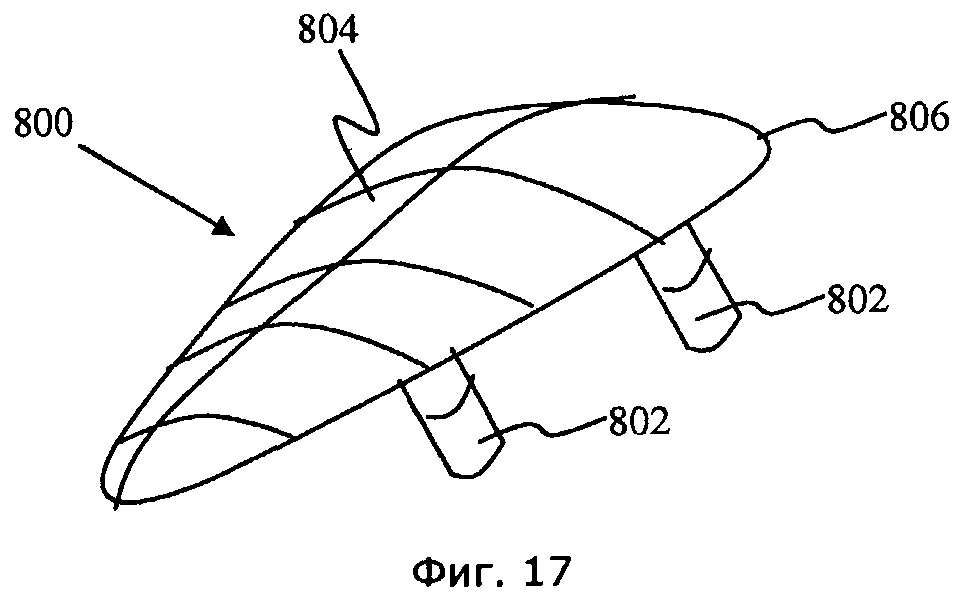
[00101] На фиг.17 изображено устройство (800), вызывающее появление симптомов бедренно-вертлужного соударения, для использования в испытаниях на животных и исследованиях БВС (FAI). Устройство (800), вызывающее появление симптомов БВС (FAI), содержит выступ (804) имитирующий дефект головки бедра, и установочное средство (802) для установки указанного устройства (800) на проксимальный конец здоровой бедренной кости. Наружные очертания (806) и/или размеры выступа (804) могут различаться, так чтобы вызывать появление симптомов БВС (FAI) разной тяжести или для соответствия разным размерам бедренных костей животных. Кроме того, можно менять шероховатость поверхности выступа (804) так, чтобы вызывать появление симптомов БВС (FAI) разной тяжести и/или менять форму, глубину и текстуру создаваемого дефекта хрящевой ткани.
[00102] Фиг.18 представляет собой блок-схему, иллюстрирующую последовательность этапов при изучении бедренно-вертлужного соударения с использованием устройства с фиг.17. Далее раскрыт способ (2000) изучения повреждений, сопровождающих БВС (FAI), и проведения исследований и оптимизации геометрии протеза для устранения последствий БВС (FAI). Сначала выполняют этап (2002) имплантации устройства (800), вызывающего появление симптомов БВС (FAI) и аналогичного показанному на фиг.17, на проксимальный конец по меньшей мере одной здоровой бедренной кости животного, для моделирования деформации головки бедра. После этого выполняют этап (2004), на котором в создают условия для того, чтобы течение заранее заданного периода времени у животного развились симптомы БВС (FAI). Затем на этапе (2006) удаляют протезы (800), вызывающие появление симптомов БВС (FAI), с кости (моделируя таким образом остеохондропластику 1018 бедренной кости). Полученные результаты наблюдений записывают на этапе (2008) и обрабатывают на этапе (2010).
[00103] Раскрытый выше способ (2000) можно также использовать для оптимизации и точного подбора геометрии БВС (FAI) протеза. Например, можно выполнять этап (2012) устранения дефектов, используя по меньшей мере один из описанных протезов и способов хирургической имплантации, а также результаты, полученные в течение некоторого периода времени для протезов, различающихся по форме и размерам. Геометрию как БВС (FAI) протезов, так и крепежных средств можно менять для достижения оптимального конструктивного решения на основе результатов испытаний, проводимых на организме животных. Результаты применения БВС (FAI) протезов различной геометрии и различных способов хирургической имплантации регистрируют для последующего сравнения на этапе (2014) и приведения в соответствие с установленными нормами.
[00104] Протезы описанного выше типа можно изготавливать на заказ, используя известные методы компьютерной томографии. Предоперационная компьютерная томография (КГ), магнитно-резонансная томография (МРТ) и рентгеновское обследование, используемые как по отдельности, так в сочетании, дают возможность более точного изготовления протеза для конкретного пациента, и применимы для предоперационного определения размеров и положения протеза. Как вариант, заданную форму протезам можно придавать во время операции с помощью обрабатывающих инструментов, которые могут быть снабжены режущими приспособлениями и плавильными приспособлениями (для полимеров и отверждаемых полимеров / гелей).
[00105] Поскольку на настоящий момент отсутствуют какие-либо значительные исследования или сообщения о БВС (FAI), для исследования и оптимизации заявляемых протезов могут потребоваться новые способы проведения испытаний. Например, способы проведения испытаний согласно настоящему изобретению могут содержать этапы, предусматривающие организацию исследований на животных, создание условий для появления симптомов БВС (FAI) с одной стороны тела животного, без воздействия при этом на другую сторону, которая используется для сравнительной оценки результатов воздействия. Этап, на котором создают условия для появления симптомов БВС (FAI) с одной стороны животного, может содержать, например, моделирование состояния БВС (FAI) путем имплантации протеза на шейку бедра свиньи с образованием на шейке значительного утолщения. С помощью указанного нового способа проведения испытаний на животных можно проводить оценку и оптимизацию методов лечения БВС (FAI) и конструкции протеза. Имплантируемый протез может представлять собой обычную накладку, устанавливаемую на проксимальный конец бедренной кости таким образом, чтоб привести к деформации головки бедра и появлению признаков соударений в тазобедренном суставе, вызванных указанной деформацией.
[00106] Поскольку примерные варианты осуществления, описанные выше со ссылками на чертежи, предусматривают возможность различных модификаций, входящих в объем настоящего изобретения, следует считать, что все сведения, содержащиеся в предшествующем описании и прилагаемых чертежах не являются ограничительными и приведены в качестве иллюстративного и поясняющего материала. Таким образом, сущность и объем патентных притязаний настоящего изобретения не ограничиваются ни одним из вышеописанных примерных вариантов осуществления и определены нижеследующими пунктами формулы изобретения и их эквивалентами.
Реферат
Группа изобретений относится к медицине. Протез для устранения деформации края вертлужной впадины содержит протез и крепежный элемент. Протез имеет в переднезадней проекции по существу L-образный профиль и содержит первую полку и вторую полку. Первая полка выполнена с возможностью введения в вертлужную впадину. Вторая полка, по существу перпендикулярная первой полке, выполнена с возможностью размещения на крае вертлужной впадины. Крепежный элемент выполнен с возможностью прохождения сквозь вторую полку и крепления протеза к хондральной кости. Способ лечения бедренно-вертлужного соударения в вертлужной впадине содержит следующие этапы: обнажают тазобедренный сустав путем хирургического вмешательства передним доступом; растягивают тазобедренный сустав путем отделения бедренной кости от вертлужной впадины; удаляют участок края вертлужной впадины путем удаления первого участка, расположенного внутри вертлужной впадины, и второго участка, расположенного по существу перпендикулярно первому участку на крае вертлужной впадины; устанавливают протез на место удаленных первого и второго участка края вертлужной впадины; устраняют растяжение тазобедренного сустава; фиксируют протез на хондральной кости в вертлужной впадине с помощью крепежного элемента. Изобретения обеспечивают возможность раннего хирургического вмешательства и представляют собой альтернативу традиционному поверхностному эндопротезированию тазобедренного сустава и ТАТС (ТНА) при лечении БВС (FAI) у указанной значительной группы пациентов в тех случаях, когда традиционные методы артроскопии не применимы, не рекомендованы или не эффе
Формула
протез, имеющий в переднезадней проекции, по существу, L-образный профиль и содержащий первую полку и вторую полку, причем первая полка выполнена с возможностью введения в вертлужную впадину, и вторая полка, по существу, перпендикулярная первой полке, выполнена с возможностью размещения на крае вертлужной впадины; крепежный элемент, выполненный с возможностью прохождения сквозь вторую полку и крепления протеза к хондральной кости.
обнажают тазобедренный сустав путем хирургического вмешательства передним доступом;
растягивают тазобедренный сустав путем отделения бедренной кости от вертлужной впадины;
удаляют участок края вертлужной впадины путем удаления первого участка, расположенного внутри вертлужной впадины, и второго участка, расположенного, по существу, перпендикулярно первому участку на крае вертлужной впадины;
устанавливают протез на место удаленных первого и второго участков края вертлужной впадины;
устраняют растяжение тазобедренного сустава;
фиксируют протез на хондральной кости в вертлужной впадине с помощью крепежного элемента.
протез, имеющий во фронтальной проекции, по существу, L-образный профиль и содержащий первую полку и вторую полку, причем первая полка выполнена с возможностью введения в вертлужную впадину, и вторая полка, по существу, перпендикулярная первой полке, выполнена с возможностью размещения на крае вертлужной впадины; крепежный элемент, выполненный с возможностью прохождения сквозь вторую полку и крепления протеза к хондральной кости.
закрепляют на бедренной кости режущую направляющую;
поворачивают бедренную кость относительно вертлужной впадины таким образом, что режущая направляющая режет вертлужную впадину.

Комментарии