Размещение ав externo внутриглазного шунта - RU2687764C1
Код документа: RU2687764C1
Чертежи






























Описание
Область техники, к которой относится изобретение
Данное описание в общем относится к устройствам и способам имплантации снаружи (ab externo) внутриглазного шунта в глаз.
Уровень техники
Глаукома представляет собой болезнь, при которой поражается зрительный нерв, что приводит к прогрессирующей необратимой потере зрения. Она типично связана с повышенным давлением жидкости (т.е. водянистой влаги) в глазу. Без проведения лечения глаукома приводит к необратимому поражению зрительного нерва и, вследствие этого, скотоме, которая может прогрессировать до слепоты. После потери поля зрения в результате такого нарушения восстановить его уже не удается. Глаукома является второй по значению причиной слепоты в мире, поражая 1 из 200 человек в возрасте до пятидесяти лет, и 1 из 10 в возрасте свыше восьмидесяти лет, при общем количестве больных во всем мире приблизительно 70 миллионов человек.
При глаукоме давление водянистой влаги в глазу (передней камере) возрастает и такое повышение давления может вызывать повреждения сосудистой системы в задней части глаза, и особенно зрительного нерва. Лечение глаукомы и других болезней, приводящих к повышенному давлению в передней камере, предусматривает снижение давления в передней камере до нормального уровня.
Важность снижения внутриглазного давления (ВГД) для замедления развития глаукомы хорошо документирована. Неудача медикаментозной терапии или ее непереносимость являются обоснованием для хирургического вмешательства. Были описаны хирургические методы фильтрации с целью снижения внутриглазного давления путем создания канала дренирования жидкости между передней камерой и областью более низкого давления. Внутриглазные шунты могут быть размещены в глазу для дренирования жидкости из передней камеры, например, в субтеноново пространство, субконъюнктивальное пространство, эписклеральную вену, супрахориоидальное пространство, венозный синус склеры (шлеммов канал) и интрасклеральное пространство.
Способы имплантации внутриглазных шунтов известны специалистам. Шунты могут быть имплантированы с использованием подхода ab externo (наружного доступа) (доступ через конъюнктиву и вовнутрь через склеру) или подхода ab interno (трансвитреального доступа) (доступ через роговицу, через переднюю камеру, через трабекулярную сеть и склеру).
Установка внутриглазного шунта для дренирования жидкости в интрасклеральном пространстве является перспективной, потому что она позволяет избежать контакта с конъюнктивой и супрахориоидальным пространством. Отсутствие контакта с конъюнктивой и хороидом важно, потому что это снижает раздражение, воспаление и тканевую реакцию, которые могут приводить к фиброзу и снижать потенциал отведения жидкости из субконъюнктивального и супрахориоидального пространства. Собственно, конъюнктива играет критически важную роль при трабекулэктомии. Менее раздраженная и здоровая конъюнктива обеспечивает образование дренирующих каналов и меньшие возможности воспаления и формирования рубцовой ткани. Интрасклеральная установка шунта гарантирует целостность конъюнктивы и хороида, но позволяет создавать только дренирующие каналы с ограниченной пропускной способностью, что может повлиять на долгосрочную эффективность снижения ВГД.
Раскрытие сущности изобретения
Традиционные подходы ab externo описаны, например, Nissan et al. (патент США № 8109896), Tu et al. (патент США №8075511), и Haffner et al. (патент США №7879001), содержание которых в полном объеме включено в данный документ в качестве ссылок.
При такой традиционной хирургии дистальный конец устройства для размещения или инжектора используют для создания склерального лоскута или разреза для доступа в глаз. Конъюнктива может быть рассечена или оттянута от склеры для получения доступа к склере. В некоторых случаях это может позволить хирургу сделать разрез и отделить небольшой лоскут склеры от нижележащей склеры. Затем игла может быть введена в глаз под склеральным лоскутом для доступа в передний угол глаза. После выполнения склерального разреза иглу извлекают.
После этого силиконовую трубку с достаточной жесткостью вручную вводят снаружи через склеральный разрез так, чтобы дистальный конец трубки находился в дистальном положении к трабекулярной сети в передней камере глаза. В некоторых случаях склеральный лоскут может быть снова наложен на проксимальный конец трубки, и швы могут быть использованы для скрепления лоскута с конъюнктивой. В других случаях, когда рассекается только конъюнктива, проксимальный конец трубки может выступать над склерой, лежать на ее поверхности и быть соединен с пластинкой, закрепленной швами на наружной поверхности склеры (и внутри кармана, расположенного под конъюнктивой) вдали (>10 мм) от лимба.
Некоторые проблемы, связанные с таким хирургическим вмешательством, включают необходимость прижигания во избежание значительного кровотечения и большой размер оставляемой в глазу силиконовой трубки и пластинки. Вследствие того, что силиконовая трубка и пластинка являются чужеродными материалами, они могут со временем вызывать эрозию конъюнктивы, что требует размещения склерального трансплантата поверх силиконовой трубки и пластинки.
Данное описание предлагает различные новые способы и концепции устройств для ab externo имплантации внутриглазного шунта, такого как гелевый шунт. Некоторые варианты реализации, раскрытые в данном документе, предусматривают сопутствующее стыковочное устройство для инжектора для поддержания, крепления или фиксации положения инжектора относительно глаза в ходе хирургической операции на глазу. Одной из целей является создание простой и безопасной процедуры, которая может выполняться во врачебном кабинете. Такие новые подходы ab externo, предусматриваемые некоторыми вариантами реализации, могут использовать устройство для размещения или инжектор, аналогичный в работе с используемым в настоящее время инжектором XEN, производимым заявителем. Кроме того, такие новые подходы ab externo могут быть реализованы с использованием собственно инжектора или путем использования инжектора в сочетании с одним или несколькими стыковочными устройствами для инжектора.
В соответствии с некоторыми вариантами реализации данный документ предусматривает процедуры ab externo, позволяющие размещать выходной конец шунта под/внутри любой из различных областей истечения без создания склерального лоскута или иной необходимости рассечения конъюнктивы. Таким образом, выходной конец шунта может быть расположен в требуемой области истечения, включая субконъюнктивальное пространство или надтеноново пространство (между теноновой капсулой и конъюнктивой), супрасклеральное или субтеноново пространство (между теноновой капсулой и склерой), интратеноново пространство (между слоями теноновой капсулы, или область адгезивного контакта интратенонова пространства, хориоидальное и супрахориоидальное пространства, интрасклеральное пространство (между слоями склеры), венозный синус склеры, стекловидное пространство, эписклеральную вену или супрацилиарное пространство. В соответствии с некоторыми вариантами реализации, раскрытыми в данном документе, любая из этих целевых областей истечения может быть раздута для создания резервуара или пространства для истечения. Как описано в данном документе, раздувание может быть осуществлено путем инъекции основного солевого раствора, вязкоупругого раствора, раствора антиметаболита, раствора, элюирующего лекарственное средство, воды и/или их комбинации. Кроме этого, в соответствии с некоторыми вариантами реализации, в которых выходной конец шунта помещается в интратеноновом пространстве адгезивного контакта, теноновы адгезивные контакты остаются интактными, как это происходит в случае подхода ab interno. Таким образом, игла инжектора шунта может прокалывать конъюнктиву, склеру, и, в некоторых вариантах реализации, тенонову капсулу, когда она вводится в глаз для размещения шунта в глазу без создания склерального лоскута или рассечения конъюнктивы. Например, шунт может обеспечивать канал для перемещения жидкости между передней камерой и желательной целевой областью истечения.
В соответствии с некоторыми вариантами реализации хирург может сделать инъекцию жидкости ab externo в целевую область истечения для создания пузырька жидкости для облегчения размещения выходного конца шунта в целевой области истечения. В некоторых вариантах реализации пузырек жидкости может быть создан после имплантации шунта в глаз и удаления инжектора. Однако в некоторых вариантах реализации пузырек жидкости может быть создан перед имплантацией шунта. Кроме этого, пузырек жидкости может быть создан перед имплантацией шунта и повторно подкачан после имплантации шунта.
Например, хирург может вставить шунт через пузырек жидкости так, чтобы входной или дистальный конец шунта был расположен в области высокого давления в глазу (например, в передней камере), а выходной или проксимальный конец шунта был расположен в области низкого давления в глазу (например, выходной проксимальный конец шунта расположен внутри пузырька жидкости в целевой области истечения). После установки шунта на место пузырек жидкости может со временем сдуваться и обжимать выходной конец шунта, тем самым позиционируя выходной конец шунта по контуру глаза. После этого шунт может обеспечивать дренирующий канал из области высокого давления в целевую область истечения.
Предпочтительно, некоторые варианты реализации, таким образом, обеспечивают способы и устройства для размещения внутриглазного шунта ab externo в глазу без необходимости в силиконовой трубке малого калибра или диффузионной пластинки, присоединенной к трубке, которые используются в известном уровне техники. Вместо этого, в соответствии с некоторыми вариантами реализации, игла большего калибра и внутриглазной шунт могут быть введены без значительной травмы глаза. Шунт может быть введен через целевую область истечения и вытолкнут из иглы так, чтобы входной конец шунта находился в передней камере глаза, а выходной конец шунта находился в целевой области истечения.
Кроме того, в некоторых вариантах реализации хирург может использовать стыковочное устройство для инжектора для облегчения позиционирования и поддержания ориентации шунта относительно одного или нескольких участков глаза. Стыковочное устройство для инжектора может необязательно включать одно или несколько устройств, которые могут облегчать позиционирование стыковочного устройства для инжектора на глазу или вокруг него. Необязательно, стыковочное устройство для инжектора может включать один или несколько конструктивных элементов, которые могут фиксировать стыковочное устройство для инжектора относительно глаза после достижения желательного положения. В некоторых вариантах реализации такие конструктивные элементы могут селективно активироваться после установки стыковочного устройства для инжектора в желательное положение. Такие конструктивные элементы могут включать элементы вакуумных присосок и/или поверхностного трения (такие как поверхностные неровности, микрокрючки или другие похожие элементы, позволяющие увеличить поверхностный контакт и/или трение между стыковочным устройством инжектора и глазом). В некоторых вариантах реализации присоски и механическое сцепление могут использоваться по отдельности или вместе для обеспечения сцепления или съемного крепления стыковочного устройства для инжектора с глазом.
Технология по изобретению проиллюстрирована, например, в соответствии с различными аспектами, описанными ниже. Различные примеры аспектов технологии по изобретению описаны для удобства в виде пронумерованных пунктов (1, 2, 3 и т.д.). Они приведены в качестве примеров и не ограничивают технологию по изобретению. Отметим, что любые зависимые пункты могут быть объединены в любой комбинации и включены в соответствующий независимый пункт, например пункт 1 или пункт 13. Другие пункты могут быть представлены аналогично.
Пункт 1. Стыковочное устройство для инжектора для размещения внутриглазного шунта в глазу, включающее: опорный компонент для иглы, имеющий проксимальную и дистальную части и продольную ось иглы, проходящую между проксимальной и дистальной частями, причем опорный компонент выполнен таким образом, что, когда он соединен с устройством введения внутриглазного шунта, проксимальная или дистальная часть поддерживает устройство введения в положении, в котором игла устройства введения ориентирована по продольной оси иглы; и контактирующую с глазом поверхность дистальной части опорного компонента для иглы, причем контактирующая с глазом поверхность устанавливается по отношению к глазу в положение, позволяющее клиническому врачу выставлять устройство относительно меток на глазах, тем самым выравнивая иглу относительно глаза.
Пункт 2. Стыковочное устройство по пункту 1, в котором контактирующая с глазом поверхность включает по меньшей мере одну дугообразную поверхность для выставления стыковочного устройства относительно меток на глазу и выравнивания оси иглы относительно глаза.
Пункт 3. Стыковочное устройство по пункту 2, в котором контактирующая с глазом поверхность является по меньшей мере частично вогнутой.
Пункт 4. Стыковочное устройство по предшествующим пунктам, имеющее ширину основной части, увеличивающуюся от проксимальной части к дистальной части.
Пункт 5. Стыковочное устройство по предшествующим пунктам, в котором дистальная часть расширяется наружу.
Пункт 6. Стыковочное устройство по предшествующим пунктам, в котором контактирующая с глазом поверхность проходит проксимально от дистальной части по направлению к проксимальной части.
Пункт 7. Стыковочное устройство по предшествующим пунктам, в котором контактирующая с глазом поверхность проходит от дугообразного края дистальной части, причем дугообразный край устанавливается рядом с роговичным лимбом глаза для выставления устройства относительно глаза.
Пункт 8. Стыковочное устройство по предшествующим пунктам, в котором контактирующая с глазом поверхность проходит проксимально от дистального конца опорного компонента для иглы.
Пункт 9. Стыковочное устройство по предшествующим пунктам, в котором дистальная часть включает кольцеобразный компонент.
Пункт 10. Стыковочное устройство по предшествующим пунктам, в котором дистальная часть включает компонент в форме полукольца.
Пункт 11. Стыковочное устройство по предшествующим пунктам, в котором, когда оно соединено с устройством введения, игла устройства введения расположена коаксиально с продольной осью иглы.
Пункт 12. Стыковочное устройство по предшествующим пунктам, в котором опорный компонент является съемным элементом устройства введения внутриглазного шунта.
Пункт 13. Стыковочное устройство по предшествующим пунктам, в котором опорный компонент охватывает по меньшей мере часть иглы.
Пункт 14. Стыковочное устройство по предшествующим пунктам, в котором опорный компонент для иглы включает удлиненный стержень и проходящий сквозь него канал для иглы.
Пункт 15. Стыковочное устройство по пункту 14, в котором канал для иглы проходит через контактирующую с глазом поверхность.
Пункт 16. Стыковочное устройство по предшествующим пунктам, в котором ось иглы проходит через контактирующую с глазом поверхность.
Пункт 17. Стыковочное устройство по предшествующим пунктам, в котором контактирующая с глазом поверхность включает поверхность с закругленными краями, устанавливаемую вплотную к глазу, причем поверхность с закругленными краями имеет площадь поверхности, равную по меньшей мере примерно 5 мм2.
Пункт 18. Стыковочное устройство по предшествующим пунктам, в котором контактирующая с глазом поверхность включает поверхность с закругленными краями, устанавливаемую вплотную к глазу, причем поверхность с закругленными краями имеет площадь поверхности, равную по меньшей мере примерно 10 мм2.
Пункт 19. Стыковочное устройство по предшествующим пунктам, в котором контактирующая с глазом поверхность включает единую непрерывную поверхность, через которую проходит ось иглы.
Пункт 20. Стыковочное устройство по предшествующим пунктам, в котором часть опорного компонента для иглы является прозрачной для улучшения визуализации иглы или метки глаза.
Пункт 21. Стыковочное устройство по пункту 1, отличающееся тем, что дополнительно включает кольцевую основную часть, соединенную с опорным компонентом для иглы, причем кольцевая основная часть включает контактирующую с глазом поверхность.
Пункт 22. Стыковочное устройство для инжектора для размещения внутриглазного шунта в глазу, включающее: кольцевую основную часть; контактирующую с глазом часть, сформированную на первой стороне кольцевой основной части, причем контактирующая с глазом часть окружает центральную ось основной части; и опорный компонент для иглы, отходящий от кольцевой основной части, причем опорный компонент для иглы имеет канал для иглы, где канал для иглы образует ось иглы, проходящую по направлению к контактирующей с глазом части.
Пункт 23. Стыковочное устройство для инжектора для размещения внутриглазного шунта в глазу, включающее: дугообразную основную часть, включающую контактирующую с глазом часть, сформированную на первой стороне дугообразной основной части; и опорный компонент для иглы, соединенный с дугообразной основной частью, причем опорный компонент для иглы имеет канал для иглы, при этом канал для иглы образует ось иглы, проходящую по направлению к контактирующей с глазом части.
Пункт 24. Стыковочное устройство по пункту 23, в котором дугообразная основная часть включает кольцевой элемент.
Пункт 25. Стыковочное устройство по любому из пунктов 23-24, в котором дугообразная основная часть включает первый и второй компоненты.
Пункт 26. Стыковочное устройство по пункту 25, в котором первый и второй компоненты соединены с помощью перемычки, причем первый компонент находится на расстоянии от второго компонента, при этом первый компонент имеет полукруглую форму.
Пункт 27. Стыковочное устройство по пункту 26, в котором ось иглы проходит через второй компонент по направлению к первому компоненту.
Пункт 28. Стыковочное устройство по любому из пунктов 26-27, в котором ось иглы не пересекается с перемычкой.
Пункт 29. Стыковочное устройство по любому из пунктов 23-28, в котором контактирующая с глазом часть включает поверхность контакта со склерой и поверхность контакта с роговицей, причем поверхность контакта со склерой имеет первый радиус кривизны, а поверхность контакта с роговицей имеет второй радиус кривизны, отличный от первого радиуса кривизны.
Пункт 30. Стыковочное устройство по пункту 29, в котором первый радиус кривизны больше второго радиуса кривизны.
Пункт 31. Стыковочное устройство по любому из пунктов 29-30, в котором поверхность контакта со склерой и поверхность контакта с роговицей сходятся у гребня лимба, причем гребень лимба имеет круговой выступ, направленный в сторону от контактирующей с глазом части.
Пункт 32. Стыковочное устройство по любому из пунктов 23-31, в котором опорный компонент для иглы включает стержень с каналом для иглы, проходящим сквозь него, причем канал для иглы имеет полость внутри стержня.
Пункт 33. Стыковочное устройство по любому из пунктов 23-32, в котором контактирующая с глазом часть включает адгезионный компонент для соединения стыковочного устройства для инжектора с глазом.
Пункт 34. Стыковочное устройство по пункту 33, в котором адгезионный компонент включает множество шипов.
Пункт 35. Стыковочное устройство по любому из пунктов 33-34, в котором адгезионный компонент содержит канал для создания разрежения на поверхности глаза.
Пункт 36. Стыковочное устройство по пункту 35, в котором канал проходит вдоль поверхности контакта основной части со склерой.
Пункт 37. Стыковочное устройство по любому из пунктов 35-36, в котором канал проходит вдоль поверхности контакта основной части с роговицей.
Пункт 38. Стыковочное устройство по любому из пунктов 35-37, отличающееся тем, что дополнительно включает отверстие для создания разрежения, сообщающееся с каналом, причем отверстие для создания разрежения отходит от верхней части основной части напротив первой стороны.
Пункт 39. Стыковочное устройство по любому из пунктов 23-38, в котором дугообразная основная часть охватывает центральную ось, при этом ось иглы ориентирована под углом от примерно 48 градусов до примерно 98 градусов по отношению к центральной оси.
Пункт 40. Стыковочное устройство по любому из пунктов 23-39, в котором дугообразная основная часть охватывает центральную ось, при этом ось иглы ориентирована под углом от примерно 65 градусов до примерно 75 градусов по отношению к центральной оси.
Пункт 41. Стыковочное устройство по любому из пунктов 23-40, в котором дугообразная основная часть охватывает центральную ось, при этом ось иглы ориентирована под углом примерно 70 градусов по отношению к центральной оси.
Пункт 42. Стыковочное устройство по любому из пунктов 23-41, в котором дугообразная основная часть охватывает центральную ось, при этом ось иглы направлена к центральной оси.
Пункт 43. Стыковочное устройство по пункту 42, в котором ось иглы пересекается с центральной осью.
Пункт 44. Стыковочное устройство по любому из пунктов 23-43, отличающееся тем, что дополнительно включает юстировочное отверстие, проходящее через основную часть от верхней части основной части до контактирующей с глазом части.
Пункт 45. Стыковочное устройство по пункту 44, в котором юстировочное отверстие имеет диаметр от примерно 8 мм до примерно 15 мм.
Пункт 46. Стыковочное устройство по пункту 44, в котором юстировочное отверстие имеет диаметр от примерно 11,5 мм до примерно 12,5 мм.
Пункт 47. Стыковочное устройство по пункту 44, в котором юстировочное отверстие имеет диаметр примерно 12 мм.
Пункт 48. Стыковочное устройство по любому из пунктов 23-47, отличающееся тем, что дополнительно включает карман для пузырька жидкости рядом с каналом для иглы, причем карман для пузырька жидкости имеет вогнутую поверхность, заходящую вглубь основной части от контактирующей с глазом части по направлению к верхней части основной части.
Пункт 49. Стыковочное устройство по пункту 48, в котором канал для иглы содержит выпускной канал, причем выпускной канал проходит вдоль кармана для пузырька жидкости.
Пункт 50. Устройство для внутриглазного введения, включающее опорный компонент и стыковочное устройство для инжектора по любому из пунктов 1-49.
Пункт 51. Стыковочное устройство для инжектора для размещения внутриглазного шунта в глазу, включающее: основную часть, включающую первый и второй контактирующие с глазом компоненты, соединенные друг с другом перемычкой, при этом первый контактирующий с глазом компонент расположен на расстоянии от второго контактирующего с глазом компонента, причем первый контактирующий с глазом компонент имеет полукруглую форму; и опорный компонент для иглы, соединенный со вторым контактирующим с глазом компонентом основной части, причем опорный компонент для иглы имеет канал для иглы, при этом канал для иглы образует ось иглы, проходящую через второй контактирующий с глазом компонент по направлению к первому контактирующему с глазом компонент у.
Пункт 52. Стыковочное устройство по пункту 51, в котором ось иглы не пересекается с перемычкой.
Пункт 53. Стыковочное устройство по любому из пунктов 51-52, в котором первый контактирующий с глазом компонент включает множество шипов для соединения стыковочного устройства для инжектора с глазом.
Пункт 54. Стыковочное устройство по любому из пунктов 51-53, в котором первый контактирующий с глазом компонент содержит канал для создания разрежения на поверхности глаза.
Пункт 55. Стыковочное устройство по пункту 54, в котором канал проходит вдоль поверхности контакта со склерой первого контактирующего с глазом компонента.
Пункт 56. Стыковочное устройство по любому из пунктов 54-55, в котором канал проходит вдоль поверхности контакта с роговицей первого контактирующего с глазом компонента.
Пункт 57. Стыковочное устройство по любому из пунктов 54-56, отличающееся тем, что дополнительно включает отверстие для создания разрежения, сообщающееся с каналом, причем отверстие для создания разрежения отходит от верхней части основной части.
Пункт 58. Стыковочное устройство по любому из пунктов 51-57, отличающееся тем, что дополнительно включает юстировочное отверстие, проходящее через перемычку.
Пункт 59. Стыковочное устройство по любому из пунктов 51-58, отличающееся тем, что дополнительно включает карман для пузырька жидкости во втором контактирующем с глазом компоненте рядом с каналом для иглы, причем карман для пузырька жидкости имеет вогнутую поверхность, заходящую вглубь второго контактирующего с глазом компонента.
Пункт 60. Стыковочное устройство по пункту 59, в котором канал для иглы содержит выпускной канал, причем выпускной канал проходит вдоль кармана для пузырька жидкости.
Пункт 61. Стыковочное устройство по любому из пунктов 51-60, в котором опорный компонент для иглы включает стержень с каналом для иглы, проходящим сквозь него, причем канал для иглы имеет полость внутри стержня.
Пункт 62. Устройство для внутриглазного введения, включающее опорный компонент и стыковочное устройство для инжектора по любому из пунктов 51-61.
Пункт 63. Стыковочное устройство для инжектора для размещения внутриглазного шунта в глазу, включающее: основную часть, включающую кольцевой контактирующий с глазом компонент; и опорный компонент для иглы, соединенный с кольцевым контактирующим с глазом компонентом основной части, причем опорный компонент для иглы имеет канал для иглы, при этом канал для иглы образует ось иглы, направленную к кольцевому контактирующему с глазом компоненту.
Пункт 64. Стыковочное устройство по пункту 63, в котором кольцевой контактирующий с глазом компонент включает зазор рядом с опорным компонентом для иглы, при этом канал для иглы проходит до зазора по направлению к центральной оси кольцевого контактирующего с глазом компонента.
Пункт 65. Стыковочное устройство по любому из пунктов 63-64, в котором кольцевая контактирующая с глазом часть включает поверхность контакта со склерой и поверхность контакта с роговицей, причем поверхность контакта со склерой имеет первый радиус кривизны, а поверхность контакта с роговицей имеет второй радиус кривизны, отличный от первого радиуса кривизны.
Пункт 66. Стыковочное устройство по пункту 65, в котором первый радиус кривизны больше второго радиуса кривизны.
Пункт 67. Стыковочное устройство по любому из пунктов 65-66, в котором поверхность контакта со склерой и поверхность контакта с роговицей сходятся у гребня лимба, причем гребень лимба имеет круговой выступ, направленный в сторону от контактирующей с глазом части.
Пункт 68. Стыковочное устройство по любому из пунктов 63-67, в котором опорный компонент для иглы включает стержень с каналом для иглы, проходящим сквозь него, причем канал для иглы имеет полость внутри стержня.
Пункт 69. Стыковочное устройство по любому из пунктов 63-68, в котором кольцевая контактирующая с глазом часть включает адгезионный компонент для соединения стыковочного устройства для инжектора с глазом.
Пункт 70. Стыковочное устройство по пункту 69, в котором адгезионный компонент включает множество шипов.
Пункт 71. Стыковочное устройство по любому из пунктов 69-70, в котором адгезионный компонент содержит канал для создания разрежения на поверхности глаза.
Пункт 72. Стыковочное устройство по пункту 71, в котором канал проходит вдоль поверхности контакта основной части со склерой.
Пункт 73. Стыковочное устройство по любому из пунктов 71-72, в котором канал проходит вдоль поверхности контакта основной части с роговицей.
Пункт 74. Стыковочное устройство по любому из пунктов 71-73, отличающееся тем, что дополнительно включает отверстие для создания разрежения, сообщающееся с каналом, причем отверстие для создания разрежения отходит от верхней части основной части.
Пункт 75. Стыковочное устройство по любому из пунктов 63-74, в котором кольцевой контактирующий с глазом компонент охватывает центральную ось, при этом ось иглы ориентирована под углом от примерно 48 градусов до примерно 98 градусов по отношению к центральной оси.
Пункт 76. Стыковочное устройство по любому из пунктов 63-75, в котором кольцевой контактирующий с глазом компонент охватывает центральную ось, при этом ось иглы ориентирована под углом от примерно 65 градусов до примерно 75 градусов по отношению к центральной оси.
Пункт 77. Стыковочное устройство по любому из пунктов 63-76, в котором кольцевой контактирующий с глазом компонент охватывает центральную ось, при этом ось иглы ориентирована под углом примерно 70 градусов по отношению к центральной оси.
Пункт 78. Стыковочное устройство по любому из пунктов 63-77, в котором кольцевой контактирующий с глазом компонент охватывает центральную ось, при этом ось иглы направлена к центральной оси.
Пункт 79. Стыковочное устройство по пункту 63, в котором ось иглы пересекается с центральной осью.
Пункт 80. Стыковочное устройство по любому из пунктов 63-79, отличающееся тем, что дополнительно включает юстировочное отверстие, проходящее через основную часть от верхней части основной части до контактирующей с глазом части.
Пункт 81. Стыковочное устройство по пункту 80, в котором юстировочное отверстие имеет диаметр от примерно 8 мм до примерно 15 мм.
Пункт 82. Стыковочное устройство по пункту 80, в котором юстировочное отверстие имеет диаметр от примерно 11,5 мм до примерно 12,5 мм.
Пункт 83. Стыковочное устройство по пункту 80, в котором юстировочное отверстие имеет диаметр примерно 12 мм.
Пункт 84. Стыковочное устройство по любому из пунктов 63-83, отличающееся тем, что дополнительно включает карман для пузырька жидкости рядом с каналом для иглы, причем карман для пузырька жидкости имеет вогнутую поверхность, заходящую вглубь основной части от контактирующей с глазом части по направлению к верхней части основной части.
Пункт 85. Стыковочное устройство по пункту 84, в котором канал для иглы содержит выпускной канал, причем выпускной канал проходит вдоль кармана для пузырька жидкости.
Пункт 86. Устройство для внутриглазного введения, включающее опорный компонент и стыковочное устройство для инжектора по любому из пунктов 63-86.
Пункт 87. Стыковочное устройство для инжектора для размещения внутриглазного шунта в глазу, включающее: основную часть, включающую удлиненный контактирующий с глазом компонент, имеющий по меньшей мере один кончик для контакта с глазом; и опорный компонент для иглы, соединенный с удлиненным контактирующим с глазом компонентом основной части, причем опорный компонент для иглы имеет канал для иглы, при этом канал для иглы образует ось иглы, направленную к по меньшей мере одному кончику удлиненного контактирующего с глазом компонента.
Пункт 88. Стыковочное устройство по пункту 87, в котором удлиненный контактирующий с глазом компонент включает пару зубцов, имеющих проксимальные концы, соединенные с опорным компонентом для иглы, причем их проксимальные концы разделены зазором и имеют канал для иглы, проходящий до зазора.
Пункт 89. Стыковочное устройство по пункту 88, в котором зубцы расходятся в стороны с увеличением размера зазора в направлении от опорного компонента для иглы.
Пункт 90. Стыковочное устройство по любому из пунктов 87-89, в котором опорный компонент для иглы включает стержень с каналом для иглы, проходящим сквозь него, причем канал для иглы имеет полость внутри стержня.
Пункт 91. Стыковочное устройство по любому из пунктов 87-89, в котором удлиненная контактирующая с глазом часть включает адгезионный компонент для соединения стыковочного устройства для инжектора с глазом.
Пункт 92. Стыковочное устройство по пункту 91, в котором адгезионный компонент включает множество шипов.
Пункт 93. Стыковочное устройство по любому из пунктов 91-92, в котором адгезионный компонент содержит канал для создания разрежения на поверхности глаза.
Пункт 94. Стыковочное устройство по пункту 93, в котором канал проходит вдоль поверхности контакта основной части со склерой.
Пункт 95. Стыковочное устройство по любому из пунктов 93-94, в котором канал проходит вдоль поверхности контакта основной части с роговицей.
Пункт 96. Стыковочное устройство по любому из пунктов 93-94, отличающееся тем, что дополнительно включает отверстие для создания разрежения, сообщающееся с каналом, причем отверстие для создания разрежения отходит от верхней части основной части.
Пункт 97. Устройство для внутриглазного введения, включающее опорный компонент и стыковочное устройство для инжектора по любому из пунктов 87-96.
Пункт 98. Устройство для введения, включающее стыковочное устройство по любому из предшествующих пунктов, в котором устройство введения и стыковочное устройство выполнены из одного цельного куска материала.
Пункт 99. Способ ab externo размещения внутриглазного шунта в глазу, включающий стадии: определения области введения ниже роговичного лимба глаза и целевой области истечения; введения пустотелой трубки в глаз в области введения по направлению к передней камере глаза, причем трубка предназначена для размещения в ней внутриглазного шунта; размещения входного конца шунта в передней камере глаза; извлечения трубки из глаза при удерживании входного конца шунта в передней камере для высвобождения шунта; и проверки размещения выходного конца шунта в целевой области истечения.
Пункт 100. Способ по пункту 99, дополнительно включающий раздувание целевой области истечения глаза.
Пункт 101. Способ по пункту 100, в котором раздувание включает формирование пузырька жидкости в целевой области истечения.
Пункт 102. Способ по пункту 101, дополнительно включающий смещение пузырька жидкости путем массирования в направлении от лимба роговицы для перемещения выходного конца шунта в целевую область истечения.
Пункт 103. Способ по пункту 100, в котором раздувание осуществляют перед введением пустотелой трубки в глаз.
Пункт 104. Способ по пункту 103, дополнительно включающий раздувание целевой области истечения после высвобождения шунта для повторного увеличения размеров целевой области истечения.
Пункт 105. Способ по пункту 100, в котором раздувание осуществляют после извлечения трубки из глаза.
Пункт 106. Способ по любому из пунктов 100-105, в котором раздувание включает введение в глаз инъекцией водного раствора.
Пункт 107. Способ по любому из пунктов 100-105, в котором раздувание включает введение инъекцией в глаз сбалансированного солевого раствора, лидокаина, хилона (гиалуронат натрия) или вязкоупругого материала.
Пункт 108. Способ по любому из пунктов 99-107, в котором размещение входного конца шунта включает введение трубки вместе с шунтом в конфигурации для размещения, в которой входной конец шунта расположен рядом с концевым срезом трубки.
Пункт 109. Способ по любому из пунктов 99-108, в котором размещение входного конца шунта включает проталкивание шунта в трубке с помощью штока при сохранении относительного расположения трубки и глаза.
Пункт 110. Способ по любому из пунктов 99-109, в котором целевая область истечения включает субконъюнктивальное пространство, субтеноново пространство, интратеноново пространство, надтеноново пространство, супрахориоидальное пространство, интрасклеральное пространство, венозный синус склеры, стекловидное пространство, эписклеральную вену, супрацилиарное пространство или супрасклеральное пространство.
Пункт 111. Способ по любому из пунктов 99-110, дополнительно включающий: позиционирование стыковочного устройства для инжектора на глазу, причем стыковочное устройство для инжектора включает канал для иглы, имеющий продольную ось; и ориентацию продольной оси канала для иглы таким образом, чтобы она пересекала область введения и была направлена к передней камере.
Пункт 112. Способ по пункту 111, в котором стыковочное устройство для инжектора включает вакуумный карман на его контактирующей с глазом поверхности, причем способ дополнительно включает создание разрежения между стыковочным устройством инжектора и глазом с помощью вакуумного кармана для съемного присоединения стыковочного устройства для инжектора к глазу.
Пункт 113. Способ по любому из пунктов 111-112, дополнительно включающий съемное присоединение стыковочного устройства для инжектора к глазу путем фрикционного или механического сцепления.
Пункт 114. Способ по пункту 113, в котором стыковочное устройство для инжектора включает множество шипов на его контактирующей с глазом поверхности, причем способ дополнительно включает сцепление множества шипов с конъюнктивой глаза.
Пункт 115. Способ по любому из пунктов 111-114, в котором введение пустотелой трубки включает введение пустотелой трубки в канал для иглы и продвижение трубки по каналу для иглы в глаз через область введения по направлению к передней камере.
Пункт 116. Способ по любому из пунктов 111-115, в котором стыковочное устройство для инжектора включает карман для пузырька жидкости рядом с каналом для иглы, причем способ дополнительно включает позиционирование кармана для пузырька жидкости над раздутым участком целевой области истечения.
Пункт 117. Способ по пункту 116, дополнительно включающий, перед позиционированием стыковочного устройства для инжектора на глазу, раздувание целевой области истечения глаза.
Пункт 118. Способ по пункту 111, в котором стыковочное устройство для инжектора включает контактирующую с глазом часть, имеющую компонент в форме полукольца, при этом позиционирование включает установку компонента в форме полукольца впритык к глазу.
Пункт 119. Способ по пункту 118, в котором позиционирование включает позиционирование компонента в форме полукольца рядом с лимбом роговицы.
Пункт 120. Способ по любому из пунктов 118-119, в котором позиционирование включает установку компонента в форме полукольца в положении напротив целевой области истечения вдоль лимба роговицы.
Пункт 121. Способ по любому из пунктов 118-120, в котором контактирующая с глазом часть дополнительно включает участок прилегания, расположенный на расстоянии от компонента в форме полукольца, причем способ дополнительно включает установку участка прилегания впритык к глазу.
Пункт 122. Способ по пункту 121, в котором позиционирование включает установку участка прилегания рядом с целевой областью истечения.
Пункт 123. Способ по пункту 121, в котором позиционирование включает установку компонента в форме полукольца впритык к глазу рядом с лимбом роговицы для обеспечения начальной ориентации пустотелой трубки, и, после установления начальной ориентации, перемещение участка прилегания до установления контакта с глазом рядом с целевой областью истечения, тем самым вводя пустотелую трубку в глаз в области введения.
Пункт 124. Способ по любому из пунктов 118-123, в котором компонент в форме полукольца включает вакуумный карман, причем способ дополнительно включает создание разрежения между компонентом в форме полукольца и глазом с помощью вакуумного кармана для съемного присоединения стыковочного устройства для инжектора к глазу.
Пункт 125. Способ по пункту 111, в котором стыковочное устройство для инжектора включает кольцеобразное устройство, имеющее контактирующую с глазом поверхность, предназначенную для контакта с глазом, причем способ дополнительно включает установку кольцеобразного устройства таким образом, чтобы контактирующая с глазом поверхность была прижата к глазу.
Пункт 126. Способ по пункту 125, в котором контактирующая с глазом поверхность размещается рядом с лимбом роговицы.
Пункт 127. Способ по пункту 125, в котором контактирующая с глазом поверхность накрывает значительную часть лимба роговицы.
Пункт 128. Способ по любому из пунктов 125-127, в котором кольцеобразное устройство включает вакуумный карман, причем способ дополнительно включает создание разрежения между кольцеобразным устройством и глазом с помощью вакуумного кармана для съемного присоединения стыковочного устройства для инжектора к глазу.
Пункт 129. Способ по пункту 111, в котором стыковочное устройство для инжектора включает пару выступающих зубцов, причем способ включает размещение кончиков зубцов вплотную к глазу для облегчения ориентации продольной оси канала для иглы относительно области введения.
Пункт 130. Способ по пункту 129, в котором размещение включает установку кончиков зубцов впритык к лимбу роговицы глаза.
Пункт 131. Способ по пункту 129, в котором размещение включает установку кончиков зубцов впритык к глазу рядом с лимбом роговицы.
Пункт 132. Способ ab externo размещения внутриглазного шунта в глазу, включающий стадии: раздувания целевой области истечения в глазу; позиционирования стыковочного устройства для инжектора, имеющего канал для иглы, впритык к глазу, причем канал для иглы ориентирован на целевую область истечения; введения пустотелой трубки через канал для иглы для обеспечения ориентации пустотелой трубки на целевую область истечения, причем внутри пустотелой трубки размещен внутриглазной шунт; продвижения пустотелой трубки в глаз по направлению к передней камере глаза; размещения входного конца шунта в передней камере глаза и выходного конца шунта в целевой области истечения; и, при сохранении положения продольной оси шунта относительно глаза, извлечение трубки из глаза для высвобождения шунта.
Пункт 133. Способ по пункту 132, в котором позиционирование стыковочного устройства для инжектора включает ориентирование продольной оси канала для иглы на целевую область истечения.
Пункт 134. Способ по любому из пунктов 132-133, в котором раздувание включает формирование пузырька жидкости в целевой области истечения.
Пункт 135. Способ по пункту 134, дополнительно включающее, после извлечения трубки из глаза, смещение пузырька жидкости путем массирования в направлении от лимба роговицы для перемещения выходного конца шунта в целевую область истечения.
Пункт 136. Способ по любому из пунктов 132-135, в котором раздувание осуществляют перед введением пустотелой трубки в глаз.
Пункт 137. Способ по любому из пунктов 132-136, отличающееся тем, что дополнительно включает раздувание целевой области истечения после высвобождения шунта для повторного увеличения размеров целевой области истечения.
Пункт 138. Способ по любому из пунктов 132-137, в котором раздувание осуществляют после извлечения трубки из глаза.
Пункт 139. Способ по любому из пунктов 132-138, в котором раздувание включает введение в глаз инъекцией водного раствора.
Пункт 140. Способ по любому из пунктов 132-139, в котором раздувание включает введение инъекцией в глаз сбалансированного солевого раствора, лидокаина, хилона (гиалуронат натрия) или вязкоупругого материала.
Пункт 141. Способ по любому из пунктов 132-140, в котором размещение входного конца шунта включает введение трубки вместе с шунтом в конфигурации для размещения, в которой входной конец шунта расположен рядом с концевым срезом трубки.
Пункт 142. Способ по любому из пунктов 132-140, в котором размещение входного конца шунта включает проталкивание шунта в трубке с помощью штока при сохранении относительного расположения трубки и глаза.
Пункт 143. Способ по любому из пунктов 132-142, в котором целевая область истечения включает субконъюнктивальное пространство, субтеноново пространство, интратеноново пространство, надтеноново пространство, супрахориоидальное пространство, интрасклеральное пространство, венозный синус склеры, стекловидное пространство, эписклеральную вену, супрацилиарное пространство или супрасклеральное пространство.
Пункт 144. Способ по любому из пунктов 132-143, в котором стыковочное устройство для инжектора включает вакуумный карман на его контактирующей с глазом поверхности, причем способ дополнительно включает создание разрежения между стыковочным устройством для инжектора и глазом с помощью вакуумного кармана для съемного присоединения стыковочного устройства для инжектора к глазу.
Пункт 145. Способ по любому из пунктов 132-144, дополнительно включающий съемное присоединение стыковочного устройства для инжектора к глазу путем фрикционного или механического сцепления.
Пункт 146. Способ по пункту 145, в котором стыковочное устройство для инжектора включает множество шипов на его контактирующей с глазом поверхности, причем способ дополнительно включает сцепление множества шипов с конъюнктивой глаза.
Пункт 147. Способ по любому из пунктов 132-146, в котором стыковочное устройство для инжектора включает карман для пузырька жидкости рядом с каналом для иглы, причем способ дополнительно включает установку кармана для пузырька жидкости над раздутым участком целевой области истечения.
Пункт 148. Способ по пункту 147, в котором продольная ось канала иглы пересекает карман для пузырька жидкости.
Пункт 149. Способ по любому из пунктов 132-148, в котором стыковочное устройство для инжектора включает контактирующую с глазом часть, имеющую компонент в форме полукольца, при этом позиционирование стыковочного устройства для инжектора включает установку компонента в форме полукольца впритык к глазу.
Пункт 150. Способ по пункту 149, в котором позиционирование стыковочного устройства для инжектора включает установку компонента в форме полукольца рядом с лимбом роговицы.
Пункт 151. Способ по любому из пунктов 149-151, в котором позиционирование стыковочного устройства для инжектора включает установку компонента в форме полукольца в положении напротив целевой области истечения вдоль лимба роговицы.
Пункт 152. Способ по любому из пунктов 149-152, в котором контактирующая с глазом часть дополнительно включает участок прилегания, расположенный на расстоянии от компонента в форме полукольца, причем способ дополнительно включает установку участка прилегания впритык к глазу.
Пункт 153. Способ по пункту 152, в котором позиционирование участка прилегания включает установку участка прилегания рядом с целевой областью истечения.
Пункт 154. Способ по любому из пунктов 152-153, в котором позиционирование участка прилегания включает установку компонента в форме полукольца впритык к глазу рядом с лимбом роговицы для обеспечения начальной ориентации пустотелой трубки, и, после установления начальной ориентации, перемещение участка прилегания до установления контакта с глазом рядом с целевой областью истечения, тем самым вводя пустотелую трубку в глаз.
Пункт 155. Способ по любому из пунктов 149-154, в котором компонент в форме полукольца включает вакуумный карман, причем способ дополнительно включает создание разрежения между компонентом в форме полукольца и глазом с помощью вакуумного кармана для съемного присоединения стыковочного устройства для инжектора к глазу.
Пункт 156. Способ по любому из пунктов 132-148, в котором стыковочное устройство для инжектора включает кольцеобразное устройство, имеющее контактирующую с глазом поверхность, предназначенную для контакта с глазом, при этом позиционирование стыковочного устройства для инжектора включает установку контактирующей с глазом поверхности кольцеобразного устройства впритык к глазу.
Пункт 157. Способ по пункту 156, в котором контактирующая с глазом поверхность размещается рядом с лимбом роговицы.
Пункт 158. Способ по любому из пунктов 156-157, в котором контактирующая с глазом поверхность накрывает значительную часть лимба роговицы.
Пункт 159. Способ по любому из пунктов 156-158, в котором кольцеобразное устройство включает вакуумный карман, причем способ дополнительно включает создание разрежения между кольцеобразным устройством и глазом с помощью вакуумного кармана для съемного присоединения стыковочного устройства для инжектора к глазу.
Пункт 160. Способ по любому из пунктов 132-148, в котором стыковочное устройство для инжектора включает пару выступающих зубцов, при этом позиционирование стыковочного устройства для инжектора включает размещение кончиков зубцов вплотную к глазу для облегчения ориентации продольной оси канала иглы относительно целевой области истечения.
Пункт 161. Способ по пункту 160, в котором позиционирование стыковочного устройства для инжектора включает установку кончиков зубцов впритык к лимбу роговицы глаза.
Пункт 162. Способ по пункту 160, в котором позиционирование стыковочного устройства для инжектора включает установку кончиков зубцов впритык к глазу рядом с лимбом роговицы.
Пункт 163. Способ ab externo размещения внутриглазного шунта в глазу, включающий стадии: введения пустотелой трубки в глаз под роговичным лимбом глаза, причем в трубке размещен внутриглазной шунт; размещения входного конца шунта в передней камере глаза; извлечения трубки из глаза при удерживании входного конца шунта в передней камере для высвобождения шунта; и раздувания целевой области истечения глаза, причем целевая область истечения расположена рядом с выходным концом шунта, при этом раздувание перемещает выходной конец шунта в глазу в целевую область истечения.
Пункт 164. Способ по пункту 163, в котором раздувание включает формирование пузырька жидкости в целевой области истечения.
Пункт 165. Способ по пункту 164, отличающееся тем, что дополнительно включает смещение пузырька жидкости путем массирования в направлении от лимба роговицы для перемещения выходного конца шунта в целевую область истечения.
Пункт 166. Способ по любому из пунктов 163-165, в котором раздувание включает введение в глаз инъекцией водного раствора.
Пункт 167. Способ по любому из пунктов 163-166, в котором раздувание включает введение инъекцией в глаз сбалансированного солевого раствора, лидокаина, хилона (гиалуронат натрия) или вязкоупругого материала.
Пункт 168. Способ по любому из пунктов 163-167, в котором размещение входного конца шунта включает введение трубки вместе с шунтом в конфигурации для размещения, в которой входной конец шунта расположен рядом с концевым срезом трубки.
Пункт 169. Способ по любому из пунктов 163-168, в котором размещение входного конца шунта включает проталкивание шунта в трубке с помощью штока при сохранении относительного расположения трубки и глаза.
Пункт 170. Способ по любому из пунктов 163-169, в котором целевая область истечения включает субконъюнктивальное пространство, субтеноново пространство, интратеноново пространство, надтеноново пространство, супрахориоидальное пространство, интрасклеральное пространство, венозный синус склеры, стекловидное пространство, эписклеральную вену, супрацилиарное пространство или супрасклеральное пространство.
Пункт 171. Способ по любому из пунктов 163-170, дополнительно включающий: позиционирование стыковочного устройства для инжектора на глазу, причем стыковочное устройство для инжектора включает канал для иглы, имеющий продольную ось; и ориентирование продольной оси канала иглы таким образом, чтобы она пересекала целевую область истечения и была направлена к передней камере.
Пункт 172. Способ по пункту 171, в котором стыковочное устройство для инжектора включает вакуумный карман на его контактирующей с глазом поверхности, причем способ дополнительно включает создание разрежения между стыковочным устройством для инжектора и глазом с помощью вакуумного кармана для съемного присоединения стыковочного устройства для инжектора к глазу.
Пункт 173. Способ по любому из пунктов 171-172, отличающееся тем, что дополнительно включает съемное присоединение стыковочного устройства для инжектора к глазу путем фрикционного или механического сцепления.
Пункт 174. Способ по пункту 173, в котором стыковочное устройство для инжектора включает множество шипов на его контактирующей с глазом поверхности, причем способ дополнительно включает сцепление множества шипов с конъюнктивой глаза.
Пункт 175. Способ по любому из пунктов 171-174, в котором введение пустотелой трубки включает введение пустотелой трубки в канал для иглы и продвижение трубки по каналу для иглы в глаз через целевую область истечения по направлению к передней камере.
Пункт 176. Способ по любому из пунктов 171-175, в котором стыковочное устройство для инжектора включает контактирующую с глазом часть, имеющую компонент в форме полукольца, при этом позиционирование включает установку компонента в форме полукольца впритык к глазу.
Пункт 177. Способ по пункту 176, в котором позиционирование включает установку компонента в форме полукольца рядом с лимбом роговицы.
Пункт 178. Способ по любому из пунктов 176-178, в котором позиционирование включает установку компонента в форме полукольца в положении напротив целевой области истечения вдоль лимба роговицы.
Пункт 179. Способ по любому из пунктов 176-179, в котором контактирующая с глазом часть дополнительно включает участок прилегания, расположенный на расстоянии от компонента в форме полукольца, причем способ дополнительно включает установку участка прилегания впритык к глазу.
Пункт 180. Способ по пункту 179, в котором позиционирование включает установку участка прилегания рядом с целевой областью истечения.
Пункт 181. Способ по любому из пунктов 179-180, в котором позиционирование включает установку компонента в форме полукольца впритык к глазу рядом с лимбом роговицы для обеспечения начальной ориентации пустотелой трубки, и, после установления начальной ориентации, перемещение участка прилегания до установления контакта с глазом рядом с целевой областью истечения, тем самым вводя пустотелую трубку в глаз.
Пункт 182. Способ по любому из пунктов 176-181, в котором компонент в форме полукольца включает вакуумный карман, причем способ дополнительно включает создание разрежения между компонентом в форме полукольца и глазом с помощью вакуумного кармана для съемного присоединения стыковочного устройства для инжектора к глазу.
Пункт 183. Способ по любому из пунктов 171-175, в котором стыковочное устройство для инжектора включает кольцеобразное устройство, имеющее контактирующую с глазом поверхность, предназначенную для контакта с глазом, причем способ дополнительно включает установку кольцеобразного устройства таким образом, чтобы контактирующая с глазом поверхность была прижата к глазу.
Пункт 184. Способ по пункту 183, в котором контактирующая с глазом поверхность размещается рядом с лимбом роговицы.
Пункт 185. Способ по любому из пунктов 183-184, в котором контактирующая с глазом поверхность накрывает значительную часть лимба роговицы.
Пункт 186. Способ по любому из пунктов 183-185, в котором кольцеобразное устройство включает вакуумный карман, причем способ дополнительно включает создание разрежения между кольцеобразным устройством и глазом с помощью вакуумного кармана для съемного присоединения стыковочного устройства для инжектора к глазу.
Пункт 187. Способ по любому из пунктов 171-175, в котором стыковочное устройство для инжектора включает пару выступающих зубцов, причем способ включает размещение кончиков зубцов вплотную к глазу для облегчения ориентации продольной оси канала для иглы относительно целевой области истечения.
Пункт 188. Способ по пункту 187, в котором размещение включает установку кончиков зубцов впритык к лимбу роговицы глаза.
Пункт 189. Способ по любому из пунктов 187-188, в котором размещение включает установку кончиков зубцов впритык к глазу рядом с лимбом роговицы.
Пункт 190. Способ ab externo размещения внутриглазного шунта в глазу, включающий любые стадии способов по предшествующим пунктам, и с использованием любых устройств введения, компонентов или устройств по предшествующим пунктам.
Пункт 191. Способ размещения внутриглазного шунта в глазу, включающий любые стадии способов по предшествующим пунктам, при этом шунт содержит фармацевтический или биологический агент в виде покрытия на внешней поверхности шунта.
Пункт 192. Способ размещения внутриглазного шунта в глазу, включающий любые стадии способов по предшествующим пунктам, при этом шунт содержит фармацевтический или биологический агент в виде покрытия на внутренней поверхности шунта.
Пункт 193. Способ размещения внутриглазного шунта в глазу, включающий любые стадии способов по предшествующим пунктам, при этом часть шунта импрегнирована фармацевтическим или биологическим агентом.
Пункт 194. Способ размещения внутриглазного шунта в глазу, включающий любые стадии способов по предшествующим пунктам, при этом шунт содержит фармацевтический или биологический агент с замедленным высвобождением.
Пункт 195. Стыковочное устройство для инжектора, включающее любые признаки устройств введения, компонентов или устройств по предшествующим пунктам.
Пункт 196. Устройство введения для размещения внутриглазного шунта в глазу, включающее любые признаки устройств введения, компонентов или устройств по предшествующим пунктам.
Некоторые способы могут включать обработку лекарственным средством или фармацевтическим препаратом, например, путем имплантации внутриглазного шунта, покрытого и/или импрегнированного фармацевтическим и/или биологическим агентом, путем местной обработки глаза фармацевтическим и/или биологическим агентом и/или путем инъекции фармацевтического и/или биологического агента в переднюю камеру и/или целевую область истечения, включая любые целевые области истечения, описанные или упомянутые в данном документе, до или после высвобождения шунта из устройства. Пригодные агенты могут включать, например, любые из описанных в следующих патентах США №№: 8785394; 8062657; 7799336; 7790183; 7033605; 6719991; 6558686; 6162487; 5902283; 5853745; и 5624704; и публикации патента США № 2008/0108933; содержание всех этих публикаций включено в полном объеме в данный документ в качестве ссылок. Дополнительные примеры пригодных агентов включают антимитотические фармацевтические препараты, такие как митомицин-C или 5-фторурацил, анти-VEGF средства (такие как луцентис, макуген, авастин, VEGF (сосудистый эндотелиальный фактор роста) или стероиды), антикоагулянты, антиметаболиты, ингибиторы ангиогенеза, стероиды, противовоспалительные средства, антибиотики, бримонидин, тимолол, аналоги простагландина (такие как травопрост, латанопрост и тафлупрост), простамиды (такие как биматопрост), циклоспорин, пилокарпин, кортикостероиды и другие производные стероидов (такие как гидрокортизон, дексаметазон, бекламетазона дипропионат, триамцинолон, триамцинолон ацетат, кортизол бензоат), или другие агенты для лечения состояний глаз, таких как, в качестве некоторых примеров, глаукома, сухость глаз, аллергия или конъюнктивит.
Дополнительные признаки и преимущества технологии по изобретению будут изложены в описании ниже и частично будут очевидны из описания, или могут быть определены при практической реализации технологии по изобретению. Преимущества технологии по изобретению будут реализованы и достигнуты с помощью конструкции, конкретно предложенной в письменном описании и вариантах его реализации, а также приложенных чертежах.
Следует понимать, что как приведенное выше общее описание, так и следующее далее детальное описание являются иллюстративными и пояснительными и должны обеспечивать дополнительные пояснения технологии по изобретению.
Краткое описание чертежей
Различные признаки иллюстративных вариантов реализации изобретений описаны ниже со ссылками на чертежи. Иллюстрированные варианты реализации предназначены для иллюстрации изобретений без их ограничения. Чертежи включают следующие фигуры:
фиг. 1 представляет собой схему общей анатомии глаза в поперечном разрезе;
фиг. 2 представляет собой увеличенную схему глаза в поперечном разрезе по линиям 2-2 фиг. 1;
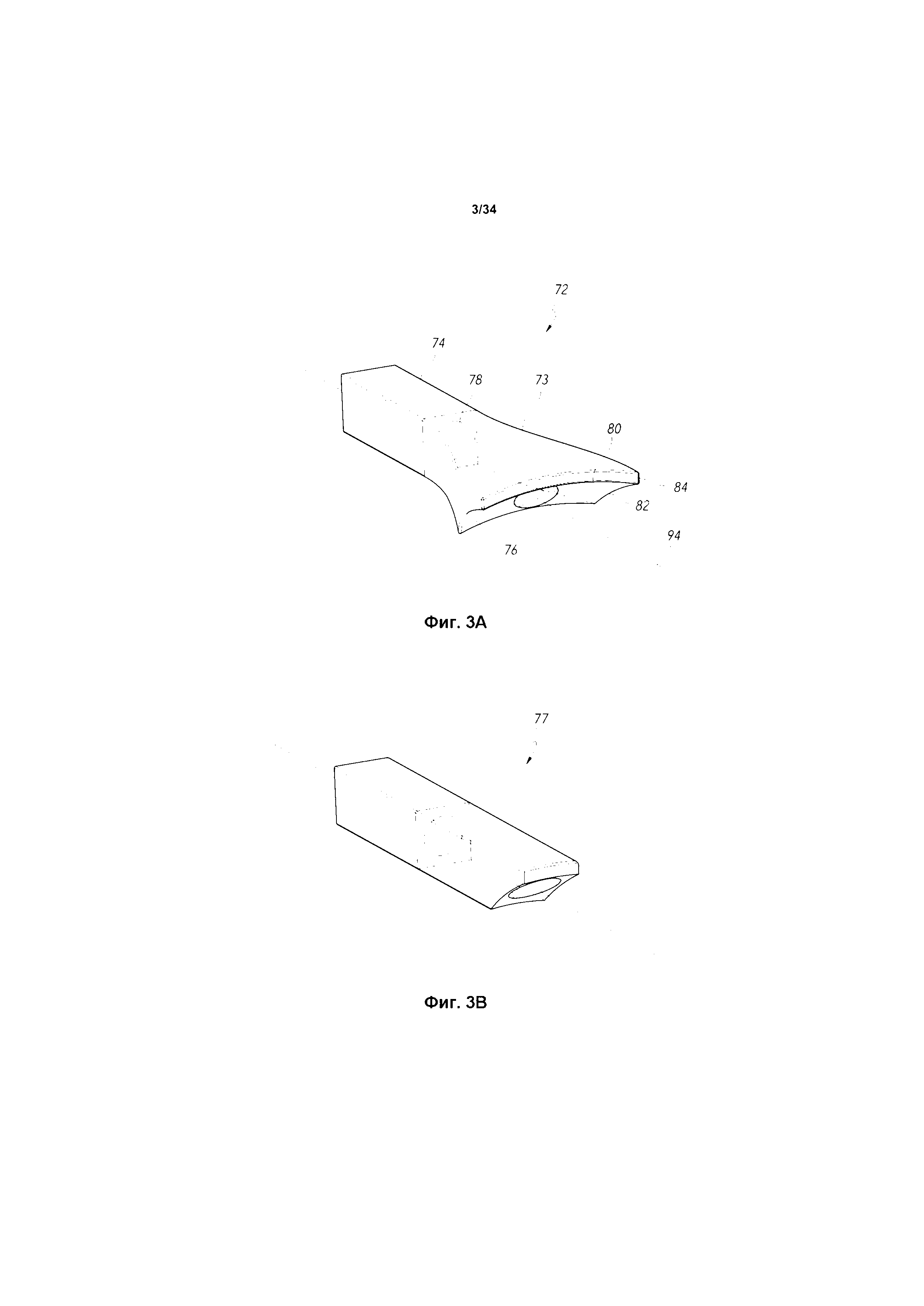
фиг. 3A и 3B показывают стыковочные устройства для инжектора для использования с инжектором внутриглазного шунта, в соответствии с некоторыми вариантами реализации;
фиг. 4 и 5 показывают процедуру имплантации внутриглазного шунт в глаз с использованием инжектора и стыковочного устройства для инжектора, изображенных на фиг. 3A, в соответствии с некоторыми вариантами реализации;
фиг. 6 представляет собой вид сверху в перспективе стыковочного устройства для инжектора, в соответствии с некоторыми вариантами реализации;
фиг. 7 представляет собой вид снизу в перспективе стыковочного устройства для инжектора, изображенного на фиг. 6;
фиг. 8 представляет собой вид сверху в горизонтальной проекции стыковочного устройства для инжектора, изображенного на фиг. 6;
фиг. 9 представляет собой вид снизу в горизонтальной проекции стыковочного устройства для инжектора, изображенного на фиг. 6;
фиг. 10 представляет собой вид сбоку в поперечном разрезе стыковочного устройства для инжектора, изображенного на фиг. 6, по линиям 10-10 фиг. 6;
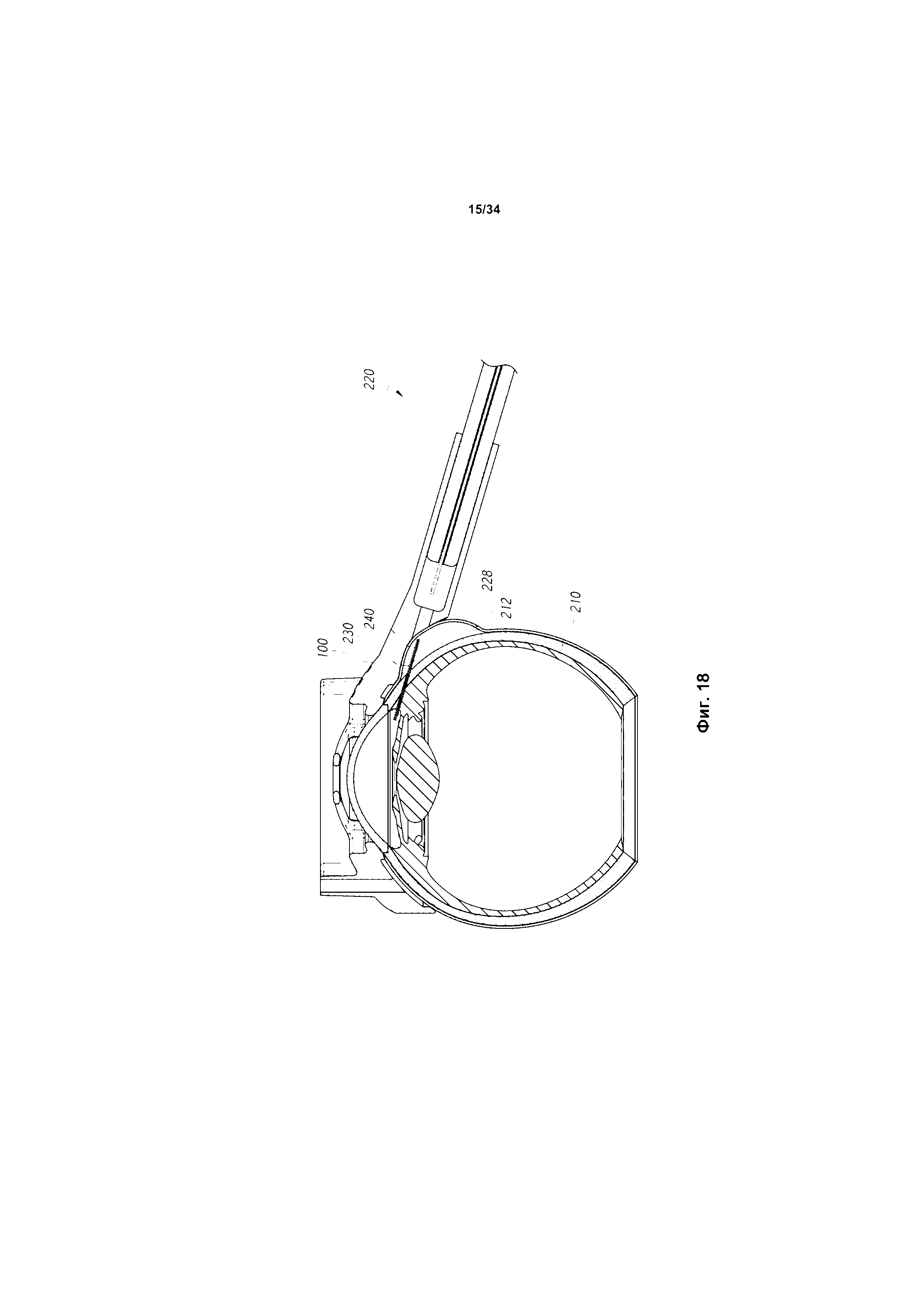
фиг. 11-20 показывают процедуру имплантации внутриглазного шунта в глаз с использованием инжектора и стыковочного устройства для инжектора, изображенных на фиг. 6, в соответствии с некоторыми вариантами реализации;
фиг. 21 показывает другую процедуру имплантации внутриглазного шунта в глаз с использованием только инжектора, в соответствии с некоторыми вариантами реализации;
фиг. 22 показывает поперечное сечение инжектора, изображенного на фиг. 21, в соответствии с некоторыми вариантами реализации;
фиг. 23 и 24 показывают части стыковочного устройства для инжектора для использования с инжектором, в соответствии с некоторыми вариантами реализации;
фиг. 25 и 26 показывают другую процедуру имплантации внутриглазного шунта в глаз с использованием инжектора и стыковочного устройства для инжектора, изображенных на фиг. 23 и 24, в соответствии с некоторыми вариантами реализации;
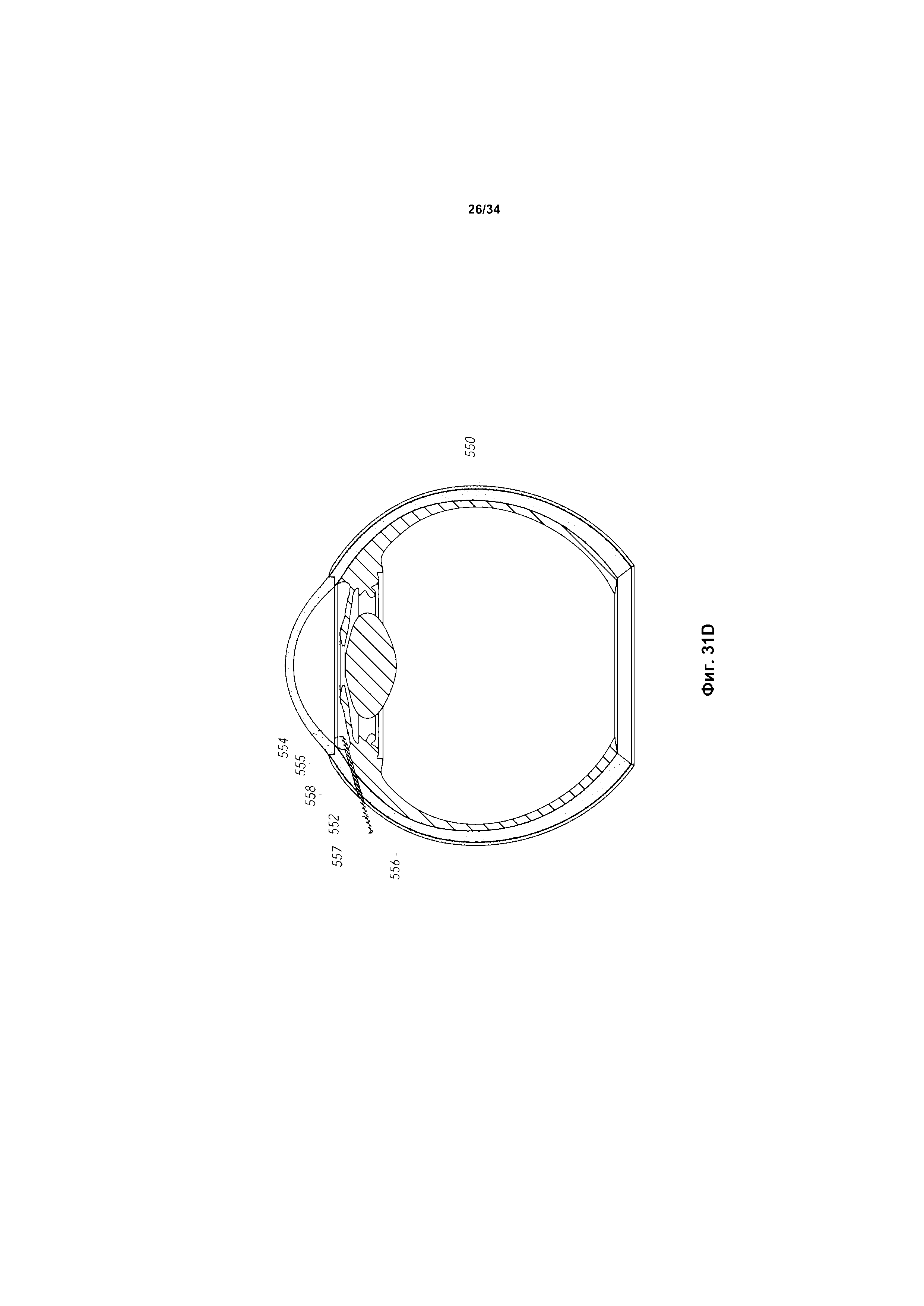
фиг. 27-31F показывают другое стыковочное устройство для инжектора, выполненное за одно целое с инжектором, а также связанную с ним процедуру имплантации внутриглазного шунта в глаз, в соответствии с некоторыми вариантами реализации;
фиг. 32-35D показывают еще одно стыковочное устройство для инжектора, выполненное за одно целое с инжектором, а также связанную с ним процедуру имплантации внутриглазного шунта в глаз, в соответствии с некоторыми вариантами реализации;
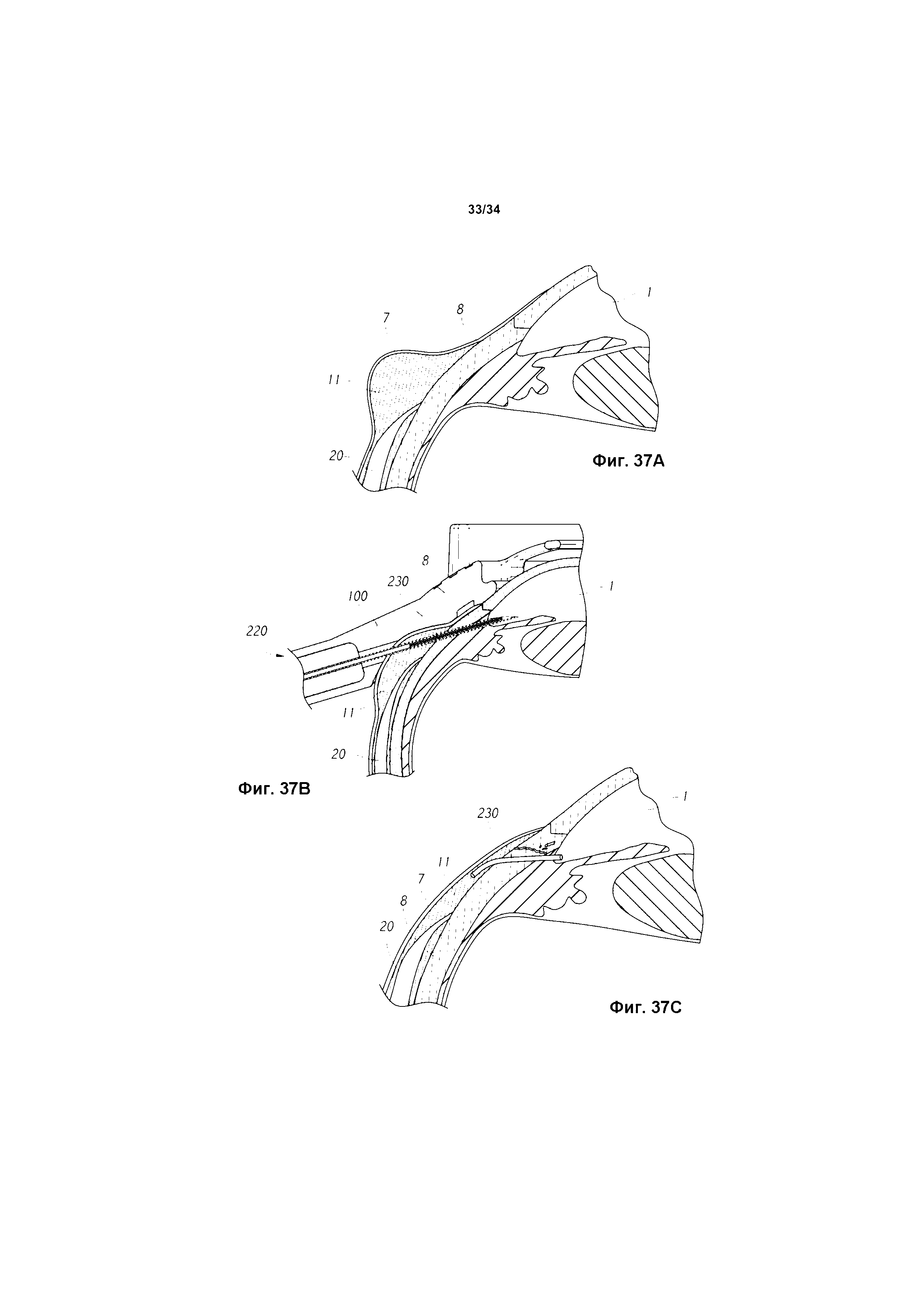
фиг. 36A-38C показывают дополнительные процедуры и положения областей истечения для имплантации внутриглазного шунта в глаз с использованием инжектора и стыковочного устройства для инжектора, изображенных на фиг. 6, в соответствии с некоторыми вариантами реализации.
Осуществление изобретения
В приведенном далее детальном описании представлены многочисленные конкретные детали, позволяющие обеспечить полное понимание технологии по изобретению. Следует понимать, что технология по изобретению может быть осуществлена практически без некоторых из этих конкретных деталей. В других случаях хорошо известные конструкции и методики не были описаны детально, чтобы не мешать пониманию технологии по изобретению.
Кроме того, хотя в данном описании приводятся конкретные детали различных вариантов реализации, следует понимать, что описание является только иллюстративным и не должно рассматриваться как ограничительное каким-либо образом. Дополнительно, предусматривается, что, хотя конкретные варианты реализации могут быть описаны или изображены в контексте процедур ab externo, такие варианты реализации могут быть использованы в процедурах ab interno. Например, хотя в данном документе описаны различные подходы ab externo, любой вариант реализации стыковочных устройств для инжектора и способов, описанный в данном документе, может быть модифицирован для перехода к процедуре ab interno (т.е. введения через роговицу, через переднюю камеру по направлению к целевой области), так чтобы область истечения для шунта устанавливалась положением пузырька. Кроме этого, различные способы применения таких вариантов реализации и их модификаций, которые могут представить себе квалифицированные специалисты в данной области техники, также входят в объем общего замысла, описанного в данном документе.
Настоящая заявка раскрывает подходы ab externo и устройства для позиционирования внутриглазного шунта с одним концом (входной конец для жидкости) в передней камере и другим концом (выходной конец) предпочтительно в целевой области истечения, такой как субконъюнктивальное пространство, без разреза (рассечения) конъюнктивы. Другие возможные участки истечения или целевые области истечения для шунта включают субтеноново пространство (между теноновой капсулой и склерой), интратеноново пространство (между слоями теноновой капсулы, или в области адгезивного контакта интратенонова пространства), надтеноново пространство (между теноновой капсулой и конъюнктивой), супрахориоидальное пространство, интрасклеральное пространство, венозный синус склеры, стекловидное пространство, эписклеральную вену, супрацилиарное пространство или супрасклеральное пространство.
В некоторых вариантах реализации способов и устройств, раскрытых в данном документе, инжектор может иметь конфигурацию, позволяющую установить или ориентировать внутриглазной шунт, такой как гелевый шунт (например, поддерживаемый иглой или трубкой инжектора) под желательным углом («входной угол») относительно поверхности глаза перед имплантацией, чтобы обеспечить возможность размещения выходного конца шунта в желательной целевой области истечения, такой как супрахориоидальное или стекловидное пространство. Например, инжектор может устанавливаться вручную относительно поверхности глаза, чтобы позволить хирургу регулировать входной угол до любого из различных углов перед введением шунта в глаз.
Кроме этого, стыковочное устройство для инжектора также может быть использовано в сочетании с инжектором для обеспечения постоянного входного угла, и хирург может выбрать конкретное стыковочное устройство для инжектора из различных колец, имеющих разные постоянные значения входных углов, на основании желательного входного угла. В некоторых вариантах реализации стыковочное устройство для инжектора может съемно устанавливаться на глаз (например, под действием вакуума) или обеспечивать ровную поверхность, которая может быть установлена или придвинута впритык к глазу без фиксации ее относительного положения. Например, некоторые варианты реализации, раскрытые в данном документе, предусматривают связанное с ними стыковочное устройство для инжектора для поддержания, закрепления или фиксации положения инжектора относительно глаза во время операции на глазу.
Дополнительно, в соответствии с некоторыми вариантами реализации шунт или стент может быть введен в любой из носовых квадрантов глаза с использованием процедуры ab externo. Например, шунт может быть введен в верхний носовой, нижний носовой, верхний височный, или нижний височный квадранты.
Предпочтительно, при использовании некоторых вариантов реализации этой процедуры шунт можно легче поместить в каждый квадрант глаза, потому что игла инжектора больше не должна проходить через всю переднюю камеру (по сравнению с подходами ab interno). Таким образом, в данном документе раскрыты процедуры ab externo, которые позволяют хирургу быстро и точно поместить внутриглазной шунт в любой квадрант глаза и установить выходной конец шунта в одной из множества областей истечения без создания склерального лоскута или рассечения конъюнктивы.
Анатомия глаза
Фиг. 1 представляет собой схематическое изображение общей анатомии глаза. Передняя часть передней камеры 1 глаза представляет собой роговицу 2, а задняя часть передней камеры 1 глаза - радужную оболочку 4. Под радужной оболочкой 4 расположен хрусталик 5. Передняя камера 1 заполнена водянистой влагой 3. Водянистая влага 3 отводится в пространство (пространства) 6 в глубине конъюнктивы 7 по трабекулярной сети (детально не показана) склеры 8. Водянистая влага отводится из пространства (пространств) 6 в глубине конъюнктивы 7 через систему венозного оттока (не показана).
Фиг. 2 представляет собой увеличенный вид схематического изображения, представленного на фиг. 1, в разрезе вдоль линии 2-2. Фиг. 2 изображает детализированный вид склеры 8 и окружающей ткани. Как показано, конъюнктива 7 соединяется со склерой 8 у лимба 9.
В глубине конъюнктивы 7 находится тенонова капсула 10. Тенонова капсула 10 включает два слоя (а именно, поверхностный и глубинный слои) и область адгезивного контакта интратенонова пространства 11, расположенную между поверхностным и глубинным слоями теноновой капсулы 10. Область адгезивного контакта интратенонова пространства 11 окружает глаз по окружности. Область адгезивного контакта интратенонова пространства 11 может простираться вокруг глаза за лимбом 9.
Как видно на фиг. 2, в глубине области адгезивного контакта интратенонова пространства 11 расположена прямая мышца 20. Глаз имеет четыре прямые мышцы (верхняя, нижняя, латеральная и медиальная), которые присоединяются к склере с помощью сухожилия прямой мышцы. Фиг. 2 показывает, что прямая мышца 20 крепится к склере 8 с помощью сухожилия 22 прямой мышцы. В целях иллюстрации, сухожилие 22 прямой мышцы изображено входящим в склеру 8. В некоторых случаях, четкой точки входа сухожилия 22 прямой мышцы в склеру 8 может не быть, а вместо нее будет постепенный переход между сухожилием 22 прямой мышцы и областью адгезивного контакта интратенонова пространства 11.
Дополнительно, как показано на фиг. 1, тенонова капсула 10 и область адгезивного контакта интратенонова пространства 11 изображены проходящими спереди и над прямой мышцей 20. Как также показано, за сухожилием прямой мышцы, тенонова капсула 10 и область адгезивного контакта интратенонова пространства 11 также проходят вглубь и вокруг прямой мышцы 20. В этой области тенонова капсула 10 и область адгезивного контакта интратенонова пространства 11 загибаются от прямой мышцы 20 к глазному яблоку или склере 8. Таким образом, тенонова капсула 10 и область адгезивного контакта интратенонова пространства 11 окружают или обертывают прямую мышцу 20.
Фиг. 2 показывает, что в некоторых местах тенонова капсула 10 и, таким образом, область адгезивного контакта интратенонова пространства 11, окружает прямую мышцу 20. В соответствии с некоторыми вариантами реализации способов, раскрытых в данном документе, доступ к области адгезивного контакта интратенонова пространства 11 может осуществляться из передней камеры 1. Тенонова капсула 10 и область адгезивного контакта интратенонова пространства 11 окружают глаз по окружности.
Фиг. 2 также показывает дренирующие каналы глаза, включая венозный синус 30 склеры и трабекулярную сеть 32, проходящую через склеру 8. Кроме этого, в глубине склеры 8 также изображено ресничное тело 34. Ресничное тело 34 переходит в задней части в хороид 40. В глубине лимба 9 находится склеральная шпора 36. Склеральная шпора 36 проходит по окружности в передней камере 1 глаза. Кроме этого, склеральная шпора 36 расположена спереди угла 38 передней камеры. Кроме того, «ткань угла передней камеры» может относиться к ткани глаза в области, расположенной рядом с роговицей 2, склерой 8, венозным синусом 30 склеры, трабекулярной сетью 32, ресничным телом 34, радужной оболочкой 35 или склеральной шпорой 36 и/или включающей что-то одно или несколько из них.
Соответственно, для определенности, пространство между конъюнктивой 7 и теноновой капсулой 10 или областью адгезивного контакта интратенонова пространства 11 называется в данном документе субконъюнктивальным пространством 60 (изображено здесь как потенциальное пространство). Пространство между склерой 8 и теноновой капсулой 10 или областью адгезивного контакта интратенонова пространства 11 называется в данном документе супрасклеральным пространством 61 (изображено здесь как потенциальное пространство). Кроме того, пространство между глубинным слоем или поверхностью 62 и поверхностным слоем или поверхностью 64 теноновой капсулы 10 называется в данном документе областью адгезивного контакта интратенонова пространства 11. Дополнительно, пространство внутри склеры 8 (т.е. между поверхностным и глубинным слоями или поверхностями склеры 8) называется в данном документе интрасклеральным пространством 66 (изображено здесь как потенциальное пространство). Пространство между склерой 8 и ресничным телом 34 называется в данном документе супрацилиарным пространством 68 (изображено здесь как потенциальное пространство). Наконец, пространство между склерой 8 и хороидом 40 называется супрахориоидальным пространством 70 (изображено здесь как потенциальное пространство). Супрацилиарное пространство 68 может переходить в супрахориоидальное пространство 70.
Инжекторы
В соответствии с некоторыми вариантами реализации различные инжекторы или системы, известные специалистам, могут быть использованы для осуществления способов, раскрытых в данном документе. В определенных вариантах реализации размещение в глазу внутриглазного шунта может быть осуществлено с использованием пустотелой иглы или трубки, предназначенной для размещения в ней шунта, как описано в данном документе. Игла может быть присоединена к инжектору или может быть частью самого инжектора. Некоторые способы, раскрытые в данном документе, позволяют хирургу использовать инжектор в «ручной» процедуре (т.е. без использования стыковочного устройства, крепления или соединительных устройств) для введения шунта в глаз. Однако некоторые способы, раскрытые в данном документе, также позволяют хирургу использовать «направляющее» стыковочное устройство для инжектора. Необязательно, стыковочное устройство для инжектора может быть временно присоединено или прикреплено к глазу или к самому устройству введения во время процедуры. Такие стыковочные устройства для инжектора могут быть переоборудованы под существующие инжекторы или включены в конструкцию инжекторов.
Некоторые инжекторы, пригодные для введения шунтов в соответствии с некоторыми вариантами реализации, включают, без ограничений, инжекторы, описанные в патенте США № 6007511, патенте США № 6544249, публикации патента США №2008/0108933, патенте США № 8663303, патентной заявке США № 12/946222, поданной 15 ноября 2010 г., патентной заявке США № 12/946645, поданной 15 ноября 2010 г., патентной заявке США № 14/541070, поданной 13 ноября 2014 г., и патентной заявке США № 62/170338, поданной 3 июня 2015 г., содержание которых в полном объеме включено в данный документ в качестве ссылки.
В некоторых вариантах реализации может предусматриваться инжектор, в котором стыковочное устройство для инжектора и инжектор выполнены как одно целое, соединены друг с другом или иначе изготовлены в едином цельном корпусе или из одного материала для получения единого портативного устройства. Иначе, стыковочное устройство для инжектора может быть съемно присоединено к инжектору. Например, стыковочное устройство для инжектора может быть приготовлено для использования с инжектором и, в некоторых вариантах реализации, изготовлено в виде модификации существующего инжектора.
Кроме этого, в соответствии с некоторыми вариантами реализации инжекторы, раскрытые в данном документе, могут использовать один, два или больше приводных механизмов, включая кнопки, ползунки, вращательные элементы и их комбинации. Например, инжектор может быть выполнен с двумя кнопками, с кнопкой и ползунком, с двумя ползунками и/или вращательными элементами. Выдвижение или отведение компонента инжектора (такого как шток, игла, муфта или другой компонент) может осуществляться путем воздействия на кнопку и/или ползунок, и может быть ручным или с использованием механизма накопления энергии (например, пружинный приводной механизм, электродвигатель или магнитное перемещение).
«Направляемые» стыковочные устройства для инжектора
Как было описано выше, некоторые варианты реализации, раскрытые в данном документе, предусматривают стыковочное устройство для инжектора для поддержания, закрепления или фиксации положения инжектора относительно глаза во время операции на глазу. Стыковочное устройство для инжектора может направлять или иначе способствовать введению иглы в глаз при осуществлении некоторых вариантов реализации процедур, раскрытых в данном документе. Стыковочное устройство для инжектора может служить креплением или соединительным устройством для облегчения точного выравнивания или иного обеспечения направляемой опоры или вспомогательного средства устройства для размещения или инжектора при введении шунта. Например, стыковочное устройство для инжектора может включать иглу, или направляющее отверстие, или канал для инжектора. Направляющее отверстие для инжектора может обеспечивать место установки инжектора, обеспечивающее достижение точной ориентации. В некоторых вариантах реализации, когда стыковочное устройство для инжектора соединено с глазом или съемно прикреплено к глазу, направляющее отверстие для инжектора может определять угол вхождения иглы в глаз, глубину вхождения иглы и окончательное положение шунта после имплантации.
Таким образом, «направляемое» введение может быть осуществлено путем создания в общем фиксированного пространственного или геометрического расположения глаза и инжектора (и, в некоторых вариантах реализации, со стыковочным устройством, соединенным с глазом или съемно прикрепленным к глазу). Это может позволить хирургу определить предварительно заданную точку вхождения иглы на поверхности глаза, проверить нацеливание и заранее спланированное положение шунта и извлечь выгоду из опоры и наведения, которые обеспечивает для инжектора стыковочное устройство для инжектора при установке инжектора в стыковочное устройство для инжектора или сцеплении с ним. Хирург может осуществлять эту процедуру наведения для перемещения иглы в глазу по точной траектории обеспечения прецизионной установки шунта в глазу. Как отмечалось, в некоторых вариантах реализации процедуры нацеливания стыковочное устройство для инжектора соединено с глазом или съемно прикреплено к глазу с помощью присоски, фрикционного сцепления и/или иного механического сцепления.
Фиг. 3A-18 и 21-38C показывают различные варианты реализации стыковочных устройств для инжектора и их использования. В соответствии с некоторыми вариантами реализации стыковочное устройство для инжектора может включать опорный компонент для иглы и по меньшей мере одну контактирующую с глазом поверхность. Опорный компонент для иглы может иметь проксимальную и дистальную части и продольную ось иглы, проходящую между проксимальной и дистальной частями. Опорный компонент может иметь такую конфигурацию, чтобы при соединении с устройством введения внутриглазного шунта проксимальная или дистальная часть поддерживали устройство введения в положении, в котором игла устройства введения ориентирована по продольной оси иглы. Кроме этого, контактирующая с глазом поверхность может находиться на дистальной части опорного компонента для иглы. Контактирующая с глазом поверхность может быть установлена вплотную к глазу, чтобы позволить клиническому врачу выставить устройство относительно метки или меток глаза, тем самым выравнивая иглу относительно глаза.
Например, фиг. 3A-5 показывают вариант реализации стыковочного устройства 72 для инжектора, имеющего основную часть 73 и опорный компонент 74 для иглы, который проходит от проксимальной части основной части 73 по направлению к ее дистальной части. Дистальная часть стыковочного устройства 72 для инжектора может включать одну или несколько контактирующих с глазом поверхностей 76 для облегчения выравнивания иглы 92 или инжектора 90 относительно глаза 93. В некоторых вариантах реализации основная часть 73 стыковочного устройства 72 может расширяться наружу от проксимальной части или опорного компонента 74 для иглы так, чтобы контактирующие с глазом поверхности 76 имели больший профиль поперечного сечения, чем опорный компонент 74 для иглы устройства 72. Однако в некоторых вариантах реализации основная часть устройства может иметь по существу постоянный профиль поперечного сечения, такой как круглый, многоугольный, квадратный, прямоугольный или другие неконусные профили. Вариант реализации устройства 77, имеющего основную часть с по существу постоянным профилем поперечного сечения, изображен на фиг. 3B. За исключением скоса основной части, технические характеристики устройства 77 могут быть схожими с устройством 72 и для краткости не будут описываться повторно.
Как изображено на фиг. 3A, опорный компонент 74 для иглы может вмещать иглу 92 и/или часть инжектора 90, соединяться с ними или иначе входить в зацепление с ними или поддерживать их. Опорный компонент 74 для иглы может включать отверстие 78, такое как удлиненное отверстие, полость или канал, определяющий ось 94 иглы и проходящий от проксимальной части к дистальной части стыковочного устройства 72 для инжектора. Игла 92, муфта 91 и/или другая часть инжектора 90 могут быть вставлены в стержень 78 со стороны проксимальной части. В некоторых вариантах реализации внутренний профиль опорного компонента 74 для иглы может точно соответствовать наружному профилю иглы 92, муфты 91 или другой части инжектора 90.
Контактирующая с глазом поверхность 76 может иметь форму, пригодную для плотного контакта с наружной поверхностью глаза 93. Фиг. 3A-5 показывают, что контактирующая с глазом поверхность 76 может включать по меньшей мере одну поверхность, которая может входить в плотный контакт с глазом. Например, поверхность может включать вогнутую или дугообразную поверхность, приблизительно соответствующую наружной поверхности глаза, для размещения стыковочного устройства 72 для инжектора впритык к глазу 93. Контактирующая с глазом поверхность может иметь форму, облегчающую выравнивание стыковочного устройства 72 для инжектора по одной или нескольким меткам глаза 93, таким как роговица, лимб роговицы и зрачок.
В некоторых вариантах реализации контактирующая с глазом поверхность 76 может иметь горизонтальный радиус 80 и вертикальный радиус 82. В соответствии с некоторыми вариантами реализации, если контактирующая с глазом поверхность 76 соприкасается с наружной поверхностью глаза 93, горизонтальный радиус 80 может быть направлен в поперечном направлении относительно зрительной оси 95 глаза 93, а вертикальный радиус 82 может быть ориентирован по нормали к зрительной оси 95 глаза 93.
В некоторых вариантах реализации горизонтальный радиус 80 может образовывать изогнутый верхний край 84 стыковочного устройства 72 для инжектора, который может быть состыкован с лимбом 96 роговицы для облегчения выравнивания стыковочного устройства 72 для инжектора относительно зрительной оси 95 глаза 93. В некоторых вариантах реализации вертикальный радиус 82 может облегчать выравнивание стыковочного устройства 72 для инжектора, так чтобы ось 94 иглы пересекала целевую область истечения и угол передней камеры глаза 93. В некоторых вариантах реализации вертикальный радиус 82 может быть направлен под углом примерно от 10 до 60 градусов, примерно от 20 до 50 градусов, примерно от 25 до 45 градусов, примерно от 30 до 40 градусов, или примерно 35 градусов к горизонтали.
Как изображено на фиг. 4, игла 92, муфта 91 или другая часть инжектора 90 может проходить через опорный компонент 74 для иглы от проксимальной части к дистальной части стыковочного устройства 72 для инжектора. В такой конфигурации перед введением игла 92 не выходит за дистальную часть стыковочного устройства 72 для инжектора. Однако, как изображено на фиг. 5, когда контактирующая с глазом поверхность 76 соприкасается с наружной поверхностью глаза 93, игла 92 может быть выдвинута вперед для перехода к конфигурации при введении. При переходе к конфигурации при введении игла 92 может быть выдвинута вперед по направлению к глазу 93, так чтобы игла 92 выступала за дистальную часть стыковочного устройства 72 для инжектора и в глаз 93. После этого шунт может быть высвобожден в глаз с использованием любых процедур высвобождения шунта из любых устройств введения, описанных или упомянутых в данном документе.
В некоторых вариантах реализации стыковочное устройство 72 для инжектора может включать ограничитель продольного перемещения для ограничения перемещения иглы 92 больше, чем на заданное расстояние за дистальную часть стыковочного устройства 72 для инжектора. Заданное расстояние, на которое игла 92 может выступать за дистальную часть, может соответствовать максимальному расстоянию, на которое имплантат или шунт, находящийся внутри иглы 92, должен быть введен в глаз 93.
Например, в конфигурации при введении игла 92 может проходить на предварительно заданное расстояние за место введения, так чтобы входной конец шунта мог быть расположен в передней камере, в то время как выходной конец шунта был расположен внутри желательной области истечения, рядом с желательной областью истечения или был готов к перемещению в желательную область истечения. В некоторых вариантах реализации ограничитель продольного перемещения может включать заплечик, который контактирует с частью иглы 92, муфты 91 или другой частью инжектора 90 при перемещении иглы в конфигурацию при введении. Например, стыковочное устройство 72 для инжектора может включать заплечик, расположенный в полости опорного компонента 74 для иглы. Таким образом, игла 92, муфта 91 или другая часть инжектора 90, перемещающаяся по опорному компоненту 74 для иглы, может быть остановлена заплечиком, так чтобы игла 92 выступала только на определенное или предварительно заданное расстояние за дистальную часть.
В некоторых вариантах реализации все стыковочное устройство 72 для инжектора или по меньшей мере его часть могут быть прозрачными. Например, дистальная часть стыковочного устройства 72 для инжектора может быть прозрачной для облегчения визуальной корректировки положения по метке на глазе, контроля положения иглы 92, муфты 91 или другой части инжектора 90 или для иного облегчения регулировки положения стыковочного устройства 72 для инжектора относительно глаза 93. В некоторых вариантах реализации дистальная часть может включать большую ширину поперечного сечения, чем проксимальная часть стыковочного устройства 72 для инжектора. В некоторых вариантах реализации дистальная часть имеет сужающееся по ширине поперечное сечение.
Фиг. 6-10 показывают вариант реализации стыковочного устройства 100 для инжектора. Стыковочное устройство 100 для инжектора может включать основную часть 102 и опорный компонент 104 для иглы, отходящий от основной части 102. Опорный компонент 104 для иглы может вмещать иглу или часть инжектора, может быть соединен с ними или иначе входить в зацепление с ними или поддерживать их для облегчения выравнивания иглы или инжектора относительно глаза.
Например, опорный компонент 104 для иглы может включать удлиненное отверстие или полость, в которые может быть вставлена игла, муфта или другая часть инжектора. В некоторых вариантах реализации внутренний профиль опорного компонента 104 для иглы может точно соответствовать наружному профилю иглы, муфты или другой части инжектора.
Основная часть 102 может включать контактирующую с глазом часть, которая позволяет основной части 102 соприкасаться с наружной поверхностью глаза. Контактирующая с глазом часть основной части 102 может включать один или несколько зубцов, площадок, полукруглых конструкций, круглых конструкций, кольцевых элементов, полукольцевых элементов, полусферических конструкций или сферических конструкций, и может иметь вогнутую и/или выпуклую форму для контакта с одной или несколькими частями глаза. В некоторых вариантах реализации основная часть 102 может включать склеральную часть 106 и роговичную часть 108.
Кроме этого, как изображено на фиг. 7, основная часть 102 может включать контактирующую с глазом часть 110, сформированную на первой стороне 112 основной части 102. Контактирующая с глазом часть 110 может окружать центральную ось 120 основной части 102. Кроме этого, опорный компонент 104 для иглы может включать направляющее отверстие для иглы или инжектора или канал 122, в который может заходить игла устройства для введения.
В соответствии с некоторыми вариантами реализации центральная ось 120 может быть направлена так, чтобы совпадать с линией прямой видимости глаза (т.е. центральной осью глаза, проходящей через центр роговицы). Направляющее отверстие 122 для инжектора может определять ось 124 иглы, проходящую перпендикулярно к контактирующей с глазом части 110. В некоторых вариантах реализации ось 124 иглы проходит перпендикулярно к центральной оси 120. Например, ось 124 иглы может проходить под углом от примерно 45 градусов до примерно 90 градусов, от примерно 60 градусов до примерно 80 градусов, от примерно 65 градусов до примерно 75 градусов, или примерно 70 градусов к центральной оси 120.
Относительный угол между центральной осью 120 и осью 124 иглы может быть определен для желательной области истечения, на которую нацелено стыковочное устройство для инжектора. В общем, выдвинутая вперед или поверхностная целевая область истечения может иметь больший относительный угол по сравнению со сдвинутой назад или вглубь целевой областью истечения. Например, если область истечения желательно разместить примерно в месте вхождения сухожилия прямой мышцы 22 в склеру 8, относительный угол между центральной осью 120 и осью 124 иглы может быть больше, чем в случае, когда область истечения расположена позади или в глубине этой области (например, при такой целевой области истечения, как супрахориоидальное пространство). Относительный угол между центральной осью 120 и осью 124 иглы может также быть выбран на основании желательной целевой области истечения и требуемого «входного угла» (т.е. относительного угла между осью иглы 124 и поверхностью глаза).
Стыковочное устройство 100 для инжектора может включать прицельное кольцо или юстировочное отверстие 128 для облегчения позиционирования стыковочного устройства 100 для инжектора на глазу. Прицельное кольцо 128 может включать сквозное отверстие, проходящее от верхней поверхности стыковочного устройства 100 для инжектора сквозь него к контактирующей с глазом части 110. Прицельное кольцо 128 может позволять хирургу, глядя в него, видеть глаз и визуально подтвердить правильность положения стыковочного устройства 100 для инжектора относительно глаза. Например, прицельное кольцо 128 может быть использовано для того, чтобы увидеть роговицу и приблизительно центрировать стыковочное устройство 100 для инжектора относительно роговицы. Прицельное кольцо 128 может позволять хирургу видеть любые метки глаза, такие как роговица, лимб роговицы и зрачок, в качестве примеров.
Фиг. 6-10 показывают, что основная часть 102 может иметь сферический внутренний контур в его контактирующей с глазом части 110. Контактирующая с глазом часть 110 может полностью или частично окружать центральную ось 120. Как изображено на Фиг. 6-10, контактирующая с глазом часть 110 полностью окружает центральную ось 120.
Контактирующая с глазом часть 110 может включать одну или несколько областей, предназначенных для контакта с конкретными физиологическими структурами глаза. Например, контактирующая с глазом часть 110 может включать наружную секцию 130 и внутреннюю секцию 132. Наружная секция 130 может быть наложена на склеру глаза, а внутренняя секция 132 может быть наложена на или упираться в лимб роговицы и/или роговицу глаза.
Внутренняя секция 132 стыковочного устройства 100 для инжектора может быть предназначена для контакта с глазом рядом с лимбом роговицы для сцепления с глазом, создания изолирующего контакта впритык к глазу или иного улучшения сцепления контактирующей с глазом части 110 с глазом. Например, внутренняя секция 132 может быть расположена позади, впереди или впритык к лимбу роговицы. В некоторых вариантах реализации внутренняя секция 132 стыковочного устройства 100 для инжектора может иметь наружный диаметр 140 от примерно 9 мм до примерно 20 мм, от примерно 11 мм до примерно 18 мм, от примерно 13 мм до примерно 16 мм, или примерно 15 мм. Кроме того, внутренняя секция 132 может иметь внутренний диаметр 142 от примерно 9 мм до примерно 14 мм, от примерно 10 мм до примерно 13 мм, от примерно 10,5 мм до примерно 12 мм, или примерно 11 мм, 11,5 мм, 12 мм, или 12,5 мм.
Как изображено на фиг. 10, контактирующая с глазом часть 110 стыковочного устройства 100 для инжектора может иметь два разных радиуса кривизны, что может позволять кольцу входить в сцепление со склерой и входить в сцепление с роговицей. Такое двухрадиусное стыковочное устройство обеспечивает возможность самоцентрирования стыковочного устройства 100 при создании разрежения. В противном случае любое незначительное нарушение положения при создании разрежения может вызвать такое смещение устройства 100, чтобы две секции разрежения с разными радиусами создавали оптимальное симметричное смещение. Альтернативно или дополнительно, перекрестие и кольцо 128 на фиг. 9 могут позволить независимо проверять или корректировать центровку путем визуального центрирования по зрачку пациента. Например, наружная секция 130 может иметь радиус кривизны 144 от примерно 11 мм до примерно 14 мм, от примерно 11,6 мм до примерно 13,4 мм, от примерно 11,9 мм до примерно 12,9 мм, или примерно 12,4 мм. В некоторых вариантах реализации радиус кривизны 144 может приблизительно соответствовать радиусу кривизны склеры глаза для лучшего контакта со склерой. Радиус кривизны 144 может находиться в пределах диапазона приемлемых значений радиуса кривизны склеры, как известно специалистам или может быть измерено с использованием известных способов. См., например, Measurement of Anterior Scleral Curvature Using Anterior Segment OCT, Choi et al., Optom Vis Sci. 2014 Jul; 91 (7) :793-802. doi: 10. 1097/OPX. 0000000000000298, которая в полном объеме включена в данный документ в качестве ссылки.
Кроме того, внутренняя секция 132 может иметь радиус кривизны 146 от примерно 6 мм до примерно 10 мм, от примерно 7 мм до примерно 9 мм, от примерно 7,6 мм до примерно 8,2 мм, или примерно 7,8 мм. Радиус кривизны 142 может находиться в пределах диапазона приемлемых значений радиуса кривизны роговицы, как известно специалистам или может быть измерено с использованием известных способов. См., например, Curvature Analyses of the Corneal Front and Back Surface, Vojnikovic et al., Coll. Antropol. 37 (2013) Suppl. 1:93-96, которая в полном объеме включена в данный документ в качестве ссылки.
В некоторых вариантах реализации радиусы кривизны 144, 146 могут также отличаться для задней области и передней области. Например, радиусы кривизны 144, 146 могут увеличиваться в направлении кпереди. Такая изменчивость может предпочтительно обеспечивать лучший контакт наружной секции 130 и внутренней секции 132 со склерой и роговицей соответственно.
Вдобавок, пересечение радиусов кривизны 144, 146 может создавать гребень 148, который может обеспечивать плотный контакт с лимбом роговицы глаза. Кроме этого, гребень 148 может предпочтительно дополнительно способствовать обеспечению концентричности или юстировки стыковочного устройства 100 для инжектора к роговице.
Однако могут быть созданы некоторые варианты реализации, в которых внутренняя и наружная секции 130, 132 имеют общий радиус кривизны и гребень формируется на пересечении внутренней и наружной секций 130, 132. В таких вариантах реализации гребень может проходить вовнутрь по направлению к центральной оси устройства и иметь высоту менее примерно 1 мм, примерно 1 мм, примерно 2 мм или примерно 3 мм. Гребень может проходить по меньшей мере частично или полностью по окружности пересечения внутренней и наружной секций 130, 132.
Стыковочное устройство 100 для инжектора может использовать разрежение и/или один или несколько фрикционных компонентов, таких как шипы или другие средства сцепления для соединения стыковочного устройства для инжектора с глазом. В некоторых вариантах реализации стыковочное устройство 100 для инжектора может включать средства вакуумирования или разрежения, позволяющие стыковочному устройству 100 для инжектора входить в зацепление с глазом. Например, стыковочное устройство 100 для инжектора может включать отверстие или канал для создания разрежения, соединенный каналом с по меньшей мере одним вакуумным карманом или каналом, для улучшения сцепления глаза со стыковочным устройством 100 для инжектора. Отверстие для создания разрежения может быть использовано для создания разрежения в стыковочном устройстве для инжектора с использованием простого шприца, гравитационной трубки или электрического насоса.
Например, стыковочное устройство 100 для инжектора может включать склеральный вакуумный карман или канал и/или роговичный вакуумный карман или канал. В некоторых вариантах реализации отверстие для создания разрежения может быть соединено как со склеральным вакуумным карманом, так и с роговичным вакуумным карманом, так чтобы разрежение можно было создавать через отверстие для создания разрежения в обоих карманах одновременно. Однако отверстие для создания разрежения может также быть соединено только со склеральным вакуумным карманом или только с роговичным вакуумным карманом (например, если присутствует только один тип кармана). В некоторых вариантах реализации склеральный вакуумный карман и роговичный вакуумный карман могут иметь независимые отверстия для создания разрежения для независимого создания разрежения или для создания разрежений разной величины.
Фиг. 6-10 показывают, что стыковочное устройство 100 для инжектора может включать склеральный вакуумный карман или канал 160. Склеральный вакуумный карман 160 может проходить по меньшей мере частично вдоль контактирующей с глазом части 110 стыковочного устройства 100 для инжектора. Например, в некоторых вариантах реализации склеральный вакуумный карман 160 может быть сформирован вдоль наружной части 130 стыковочного устройства 100 для инжектора. Кроме этого, глубина и ширина склерального вакуумного кармана 160 могут определять максимальную деформацию склеры при создании разрежения. В некоторых вариантах реализации склеральный вакуумный карман 160 может иметь глубину от примерно 0,2 мм до примерно 1 мм, от примерно 0,3 мм до примерно 0,7 мм, или примерно 0,5 мм. Кроме того, в некоторых вариантах реализации склеральный вакуумный карман 160 может иметь ширину от примерно 2 мм до примерно 5 мм, от примерно 3 мм до примерно 4 мм, или примерно 3,5 мм.
В некоторых вариантах реализации стыковочное устройство 100 для инжектора может включать вторичный роговичный вакуумный карман или канал, который проходит вдоль роговичной части 108 стыковочного устройства 100 для инжектора. Роговичный вакуумный карман (не показан) может способствовать созданию разрежения и может быть использован в сочетании со склеральным вакуумным карманом 160 или самостоятельно, вместо вакуумного кармана 160. Аналогично склеральному вакуумному карману 160, глубина и ширина роговичного вакуумного кармана может определять максимальную деформацию роговицы при создании разрежения. В некоторых вариантах реализации роговичный вакуумный карман может иметь глубину от примерно 0,2 мм до примерно 1 мм, от примерно 0,3 мм до примерно 0,7 мм, или примерно 0,5 мм. Кроме этого, в некоторых вариантах реализации роговичный вакуумный карман может иметь диаметр от примерно 10 мм до примерно 12 мм, от примерно 10,5 мм до примерно 11,75 мм, или примерно 11,5 мм.
Дополнительно, в некоторых вариантах реализации, включающих как склеральный вакуумный карман 160, так и роговичный вакуумный карман, роговичный вакуумный карман может быть соединён каналом с источником вакуума или отверстием 150 для создания разрежения склерального вакуумного кармана 160. Однако может быть использован также отдельный источник вакуума или отверстие для создания разрежения. Кроме того, если стыковочное устройство 100 для инжектора включает только роговичный вакуумный карман, отверстие для создания разрежения может быть соединено каналом с роговичным вакуумным карманом и может быть расположено в центральной части по длине наружной поверхности основной части 102 стыковочного устройства 100 для инжектора.
В соответствии с некоторыми вариантами реализации стыковочное устройство 100 для инжектора может, таким образом, обеспечивать разрежение на и/или иначе входить в зацепление с роговицей и/или под роговичным лимбом (например, вдоль склеры). Как отмечалось, альтернативой разрежению является обеспечение фрикционной или пригодной для сцепления поверхности, такой как гребни, крючки или шипы, которые могут пронизывать конъюнктиву или иначе входить с ней в зацепление. Такая поверхность может позволить хирургу устанавливать стыковочное устройство для инжектора впритык к глазу и обеспечивать пригодное фрикционное и/или механическое сцепление с глазом. Однако в некоторых вариантах реализации могут быть использованы как разрежение, так и механическое сцепление.
При использовании, прицельное кольцо 128 может быть использовано для центрирования стыковочного устройства 100 для инжектора на роговице перед созданием разрежения и/или механического сцепления стыковочного устройства 100 для инжектора с глазом. После этого может быть создано разрежение с помощью простого шприца, гравитационной трубки или электрического насоса. Разрежение, создаваемое на глазу, может быть достаточно сильным для соединения стыковочного устройства 100 для инжектора с глазом, позволяющего хирургу передвигать глаз с помощью стыковочного устройства 100 для инжектора. Кроме того, в некоторых вариантах реализации разрежение может регулироваться. Например, разрежение может быть отрегулировано путем регулировки отрицательного давления и/или площади поверхности, накрытой вакуумным карманом (карманами). Давление разрежения и площадь поверхности связаны формулой: P=F/A, F=P*A. По существу, увеличение площади поверхности может непосредственно увеличивать всасывающую силу.
Как было отмечено выше, стыковочное устройство 100 для инжектора может служить направляющим устройством точного выравнивания для установки устройства для размещения или инжектора. Соответственно, стыковочное устройство для инжектора может включать опорный компонент 104 для иглы, имеющий направляющее отверстие 122 для инжектора. Направляющее отверстие 122 для инжектора обеспечивает место для установки инжектора с управляемой точностью. Направляющее отверстие 122 для инжектора может определять угол вхождения иглы в глаз на основании угла отклонения оси 124 иглы относительно центральной оси 120. Кроме того, направляющее отверстие 122 для инжектора может иметь глубину или длину, которые ограничивают глубину проникновения иглы или трубки инжектора, а также окончательное положение шунта после имплантации. Размеры направляющего отверстия 122 для инжектора могут быть основаны, по меньшей мере частично, на приведении в действие или движении инжектора при введении и высвобождении шунта. Например, направляющее отверстие 122 для инжектора может включать заплечик 168, в который может упираться дистальный конец муфты или компонента инжектора для ограничения дистального перемещения инжектора относительно направляющего отверстия 122 для инжектора. По существу, перемещение или ход иглы и шунта может определяться механизмом приведения в действие инжектора (включая движение иглы и/или поршня инжектора).
В некоторых вариантах реализации направляющее отверстие 122 для инжектора стыковочного устройства 100 для инжектора может быть длиннее и значительно больше в диаметре, чем его канал 172 для иглы (например, диаметр направляющего отверстия 122 для инжектора может быть примерно в 5, примерно 6, примерно 7, примерно 8, примерно 9, примерно 10, примерно 11 или примерно 12 раз больше диаметра канала 172 для иглы). Кроме того, диаметр канала 172 для иглы может быть значительно больше диаметра иглы инжектора (например, вдвое больше) для обеспечения того, чтобы при введении иглы в канал 172 для иглы, игла не касалась боковой стенки направляющего отверстия 122 для инжектора или канала 172 для иглы (что может привести к повреждению или затуплению иглы).
В соответствии с некоторыми вариантами реализации стыковочное устройство 100 для инжектора может также включать пузырек жидкости или надувной карман 170. Например, в соответствии с некоторыми вариантами реализации способов, раскрытых в данном документе, при создании пузырька жидкости для облегчения размещения выходного конца шунта в целевой области истечения, определяемой по меньшей мере частично пузырьком, карман 170 для пузырька жидкости может быть расположен над пузырьком. Карман 170 для пузырька жидкости может иметь конфигурацию, ограничивающую расширение пузырька жидкости до оптимальной формы до момента введения иглы в конъюнктиву. Кроме того, карман 170 для пузырька жидкости может обеспечивать выдавливание чрезмерно раздутого пузырька жидкости под стыковочное устройство 100 для инжектора или за его пределы. Однако, как будет дополнительно описано в данном документе, некоторые варианты реализации процедуры могут быть осуществлены без создания пузырька жидкости или иного раздувания целевой области истечения перед введением шунта в глаз. Соответственно, некоторые варианты реализации стыковочных устройств для инжектора, раскрытые в данном документе, могут быть сформированы без кармана 170 для пузырька жидкости, включенного в основную часть 102 стыковочного устройства 100 для инжектора.
Предпочтительно, стыковочное устройство 100 для инжектора может быть потенциально ориентировано на все четыре квадранта глаза (верхний носовой, нижний носовой, верхний височный или нижний височный). Таким образом, хирург может избегать проблемных областей глаза пациента, таких как участки проведенных ранее неудачных хирургических операций (которые, например, могут содержать зарубцевавшуюся ткань, или участки неудачной трабекулэктомии). Кроме того, хирург может предпочтительно оценить доступность квадрантов путем вращения глаза пациента и оценить доступ к направляющему отверстию инжектора в зависимости от анатомических особенностей пациента.
Способы «направленной» Ab Externo имплантации
Как описано в данном документе, новые способы ab externo имплантации шунта могут обеспечивать простую и безопасную процедуру, которая может быть проведена во врачебном кабинете. Такие новые ab externo подходы могут использовать стыковочное устройство для инжектора и могут обеспечить возможность размещения выходного конца шунта под/в любой из различных областей истечения без создания склерального лоскута или иной необходимости рассечения конъюнктивы. Хирург может ввести жидкость ab externo в целевую область истечения для создания пузырька жидкости - до и/или после имплантации шунта - для облегчения размещения выходного конца шунта в целевой области истечения. Выходной конец шунта может быть размещен в субконъюнктивальном пространстве или надтеноновом пространстве (между теноновой капсулой и конъюнктивой), супрасклеральномили субтеноновом пространстве (между теноновой капсулой и склерой), интратеноновом пространстве (между слоями теноновой капсулы или в области адгезивного контакта интратенонова пространства), хориоидальном и супрахориоидальном пространстве, интрасклеральном пространстве (между слоями склеры), венозном синусе склеры, стекловидном пространстве, эписклеральной вене или супрацилиарном пространстве.
Некоторые варианты реализации способов и устройств, раскрытых в данном документе, позволяют хирургу использовать стыковочное устройство для инжектора для проведения «направляемой» процедуры, в которой стыковочное устройство для инжектора обеспечивает в общем постоянное пространственное или геометрическое взаимное расположение глаза и инжектора. Такое постоянное взаимное расположение позволяет хирургу использовать стыковочное устройство для инжектора для установления или облегчения определения предварительно заданной точки вхождения иглы на поверхности глаза и обеспечения полезных эффектов опоры и направления, создаваемых стыковочным устройством для инжектора при установке инжектора в стыковочное устройство для инжектора или сцеплении с ним. Хирург может выполнять эту направляемую процедуру для перемещения иглы по точной траектории в глазу и обеспечения точного размещения шунта в глазу.
Фиг. 11-20 показывают стадии процедуры ab externo имплантации шунта в соответствии с некоторыми вариантами реализации. Фиг. 11 показывает размещение стыковочного устройства 100 для инжектора на глазу пациента 202. Кроме того, инжектор 204 изображен вставленным в направляющее отверстие для инжектора стыковочного устройства 100 для инжектора. Фиг. 11 показывает, что направляющее отверстие для инжектора стыковочного устройства 100 для инжектора находится в верхнем носовом положении. Однако, как было отмечено выше, стыковочное устройство для инжектора может быть расположено так, чтобы направляющее отверстие для инжектора было ориентировано в любом из множества направлений, так чтобы хирург мог ввести инжектор в множество разных квадрантов глаза, включая верхний височный, нижний височный и нижний носовой. Кроме того, в зависимости от места размещения или конфигурации стыковочного устройства для инжектора, хирург может установить инжектор так, чтобы игла входила в переднюю камеру глаза под различными углами.
Фиг. 12 показывает начальную стадию установки стыковочного устройства 100 для инжектора на глаз 210. Перед установкой стыковочного устройства 100 для инжектора на глаз 210 может быть сформирован пузырек 212 жидкости. Пузырек 212 жидкости может быть сформирован путем инъекции перед установкой стыковочного устройства 100 для инжектора. Инъекция может включать основной солевой раствор, вязкоупругий материал, антиметаболит, раствор, элюирующий лекарственное средство, воду и/или их комбинацию. После формирования пузырька 212 жидкости стыковочное устройство 100 для инжектора может быть расположено впритык к глазу, с карманом 170 для пузырька жидкости, расположенным над пузырьком 212 жидкости.
В соответствии с некоторыми вариантами реализации формирование пузырька жидкости или раздувание целевой области истечения может быть осуществлено путем позиционирования концевого среза маленькой иглы (например, 27G или 30G) в пространстве целевой области истечения или потенциальном пространстве и медленного введения инъекцией жидкости в пространство. Например, при размещении концевого среза иглы рядом со склерой, впереди тенонова слоя и между конъюнктивой и склерой, конъюнктива может быть отодвинута от склеры. Также, например, если концевой срез иглы расположен внутри теноновой капсулы или в области адгезивного контакта интратенонова пространства, жидкость может быть введена инъекцией в тенонову капсулу и поглощаться в ней. Различные другие пространства или потенциальные пространства могут быть раздуты для облегчения размещения в них выходного конца шунта, в соответствии с некоторыми вариантами реализации, тем самым создавая желательную целевую область истечения.
Необязательно, стыковочное устройство 100 для инжектора может быть перемещено в его конечное положение с использованием прицельного кольца 128 для проверки точности выравнивания с анатомическими структурами глаза, такими как роговица или зрачок. Кроме того, в некоторых вариантах реализации после установки стыковочного устройства 100 для инжектора в его конечное положение может быть подведено разрежение с использованием одного или нескольких склеральных вакуумных карманов или роговичных вакуумных карманов. После этого может быть введён инжектор и подготовлен к приведению в действие. В некоторых вариантах реализации инжектор может включать иглу 27G или другого пригодного калибра.
При установке инжектора в направляющее отверстие 122 для инжектора игла инжектора может находиться в выдвинутом положении или может быть втянутой в муфту или корпус инжектора, так чтобы игла не была выдвинута. Например, как изображено на фиг. 13, инжектор 220 может быть вставлен в направляющее отверстие 122 для инжектора в конфигурации, в которой игла 222 инжектора 220 находится в выдвинутом положении или выступает в дистальном направлении за муфту 224 инжектора 220. Таким образом, игла 222 может быть уже выдвинута так, чтобы хирург ощущал ее непосредственно при одновременном продвижении инжектора 220 дальше в направляющее отверстие 122 для инжектора и иглы 222 в пузырек 212 жидкости.
Как показано на фиг. 14, при выдвижении иглы 222, игла 222 может прижимать конъюнктиву к склере перед осуществлением прокола. Шунт 230 и толкающий шток 232 могут двигаться вперед с иглой 222. Например, как изображено на фиг. 15, шунт 230 и толкающий шток 232 могут двигаться вперед с иглой 222 и проникать в конъюнктиву 228 глаза 210 до достижения конечного положения шунта 230, которое также является положением остановки муфты 224, упирающейся в заплечик 168 направляющего отверстия 122 для инжектора.
В некоторых случаях, когда игла проникает в глаз и продвигается через пузырек жидкости в целевую область истечения, поверхностный слой целевой области истечения (например, конъюнктивы 228 или пузырька 212 жидкости) может быть продавлен, сжат или сдут. Например, при продвижении иглы 222 в пузырек 212 жидкости, пузырек 212 жидкости может быть локально частично или полностью продавлен или прижат (например, к склере) иглой 222. В том случае, когда поверхностный слой целевой области истечения будет продавлен, сжат или выдавлен, отведение иглы 222 может оттянуть назад или вызвать восстановление поверхностного слоя целевой области истечения (например, конъюнктивы 228 или пузырька 212 жидкости) до его предшествующего раздутого размера (например, как изображено на фиг. 12), тем самым обеспечивая размещение проксимального или выходного конца шунта 230 под поверхностным слоем целевой области истечения (например, конъюнктивы 228 или пузырька 212 жидкости).
В некоторых вариантах реализации «вытягиванию» иглы 222 или восстановлению размера пузырька 212 жидкости может дополнительно способствовать завершающая инъекция жидкости в пузырек 212 жидкости или целевую область истечения после полного введения иглы 222 в глаз 210. Например, фиг. 15 также показывает, что после сдавливания пузырька 212 жидкости, хирург может добавить дополнительное количество жидкости для повторного раздувания пузырька 212 жидкости. Такая дополнительная жидкость может быть введена инъекцией с помощью иглы 222 после выдавливания шунта из иглы 222 или путем использования отдельной иглы.
Как показано на фиг. 15-17, шунт 230 может быть продвинут или размещен в конечном целевом положении в глазу 210. Если шунт 230 не расположен уже на дистальном конце иглы 222 (например, во время продвижения вперед иглы 222, как изображено на фиг. 14 и 15), шунт 230 может быть продвинут вперед путем приведения в действие толкающего штока 232 до достижения положения, показанного на фиг. 15.
Когда шунт 230 находится в своем конечном положении, игла 222 может быть частично отведена назад при сохранении положения шунта 230, поддерживаемого толкающим штоком 232. Кроме того, фиг. 16 и 17 показывают, что отведение иглы 222 в проксимальном направлении может оттягивать поверхностный слой целевой области истечения (например, конъюнктивы 228), на небольшой глубине от которого расположен выходной конец 240 шунта 230. Отведение иглы 222 в проксимальном направлении может, таким образом, оттягивать поверхностный слой целевой области истечения под действием сил трения, но если трения будет недостаточно, то дополнительная жидкость может быть введена инъекцией, как было описано выше.
После полного извлечения иглы 222 (как изображено на фиг. 17), толкающий шток 232 и инжектор 220 могут быть вытянуты назад и извлечены, как изображено на фиг. 18. После того, как толкающий шток 232 будет полностью вытянут назад из пузырька 212 жидкости, стыковочное устройство 100 для инжектора может быть снято, как изображено на фиг. 19.
В соответствии с некоторыми вариантами реализации процедуры, после удаления стыковочного устройства для инжектора, пузырек жидкости может необязательно быть сдавлен или продавлен хирургом (например, с использованием губки, ватной палочки или пальца) для того, чтобы осторожно подтолкнуть выходной конец шунта по направлению к глубинному слою целевой области истечения. Например, как изображено на фиг. 20, пузырек 212 жидкости можно протолкнуть вниз от лимба по направлению к верхней части пузырька 212 жидкости, чтобы осторожно подтолкнуть выходной конец 240 шунта 230 по направлению к глубинному слою целевой области истечения. Как изображено, выходной конец 240 шунта 230 может быть уложен плоско на склеру или прижат к ней концом. Сжатие пузырька жидкости может быть необязательным, особенно при использовании основного солевого раствора. Дополнительно, в этот момент может быть проведено повторное позиционирование шунта, при необходимости. Кроме того, пузырек жидкости будет продолжать сдуваться и постепенно будет уменьшаться в размере по сравнению с состоянием, изображенным на фиг. 20. Прокол конъюнктивы 228 может быть закрыт фибриновым клеем или маленьким швом, при необходимости.
В соответствии с некоторыми вариантами реализации, если выходной конец 240 шунта выступает из конъюнктивы 228 на этой стадии процедуры, то хирург может раздуть целевую область истечения путем инъекции дополнительной жидкости в пузырек 212 жидкости. Такое раздувание может привести к охвату целевой областью истечения выходного конца 240 шунта 230. Аналогично, в некоторых вариантах реализации, если стыковочное устройство для инжектора не используется, хирург может сделать инъекцию жидкости в целевую область истечения после извлечения инжектора для того, чтобы обеспечить охват целевой областью истечения выходного конца шунта, как описано ниже.
Способы и устройства Ab Externo имплантации вручную
Как было отмечено выше, различные варианты реализации способов и устройств, раскрытые в данном документе, позволяют хирургу использовать стыковочное устройство для инжектора для проведения «направляемой» процедуры, в которой стыковочное устройство для инжектора обеспечивает в общем постоянное пространственное или геометрическое расположение, что помогает определить точку вхождения иглы на поверхности глаза. Хирург может проводить эту направляемую процедуру для обеспечения точного размещения шунта в глазу. Дополнительно, однако, некоторые варианты реализации способов и устройств, раскрытые в данном документе, могут позволить хирургу проводить выполняемую вручную процедуру, в которой стыковочное устройство для инжектора не используется. Фиг. 21 показывает вариант реализации устройства и процедуры, в которых размещение шунта вручную осуществляется без стыковочного устройства для инжектора.
Фиг. 21 изображает инжектор 300, используемый для доставки шунта в глаз 302. Инжектор 300 может быть любым из множества инжекторов, включая инжекторы известного уровня техники. Однако способы, раскрытые в данном документе, независимо от того, используется ли инжектор известного уровня техники или другой, могут быть предпочтительными и позволять хирургу проводить ab externo размещение шунта без создания склерального лоскута или иной необходимости рассечения конъюнктивы, как было описано выше.
Как изображено на фиг. 21, инжектор 300 может включать иглу 310, корпус 312, привод 314 и приводной механизм, расположенный внутри корпуса 312 и осуществляющий высвобождение шунта из иглы 310 под воздействием привода 314. Как было описано выше, хирург может осуществлять доступ к глазу 302 вручную (например, без использования стыковочного устройства для инжектора, сцепленного с глазом или иначе обеспечивающего неподвижную опору и предварительно определенную точку вхождения в глаз иглы инжектора). Хирург может определить надлежащую область вхождения и входной угол иглы без использования стыковочного устройства для инжектора. Хирург может ввести иглу 310 через конъюнктиву и склеру (например, аналогично траектории иглы при установке трубчатых шунтов по Ахмеду или Бервельдту).
После этого хирург может нажать привод 314 для высвобождения шунта приводным механизмом. Например, приводной механизм может продвигать шток внутри иглы 310 для перемещения шунта в дистальном направлении внутри иглы 310 и/или вытягивать иглу 310 в проксимальном направлении относительно шунта, тем самым высвобождая шунт. Технические решения, используемые в инжекторах, описанных в публикациях родственных патентных заявок США№№ 2010/0100104, 2012/0123430 и 2012/0123436 и международной патентной заявке № PCT/US2014/065515, могут быть включены в некоторые варианты реализации устройств и процедур, раскрытых в данном документе, описания которых в полном объем включены в данный документ в качестве ссылок.
Вдобавок, в соответствии с некоторыми вариантами реализации процедур, раскрытых в данном документе, фиг. 21 показывает, что процедура может быть проведена без создания пузырька жидкости или иного раздувания целевой области истечения перед имплантацией шунта. Соответственно, без создания пузырька жидкости перед имплантацией или раздувания целевой области истечения, после завершения осуществляемой вручную процедуры или «направляемой» процедуры (и после извлечения инжектора), выходной конец шунта будет выступать из глаза. После этого хирург может раздуть целевую область истечения вокруг выходного конца шунта или участок выхода, так чтобы конъюнктива и целевая область истечения полностью охватывали выходной конец шунта, тем самым помещая шунт полностью внутри пузырька жидкости или раздутого шарика (причем выходной конец шунта расположен в целевой области истечения). В этот момент на пузырек жидкости можно надавить и тем самым уложить шунт на поверхность склеры, как описано в данном документе.
Соответственно, некоторые варианты реализации способов ab externo, раскрытых в данном документе, могут быть проведены без какого-либо ориентирования или помощи других устройств и могут полностью полагаться на определение места и введение иглы хирургом. Такие осуществляемые вручную процедуры могут быть проведены в условиях хирургического отделения и могут включать многие признаки способов, раскрытых в данном документе, такие как создание пузырька жидкости или раздувание целевой области истечения до и/или после имплантации.
Дополнительные способы и устройства «направляемой» Ab Externo имплантации
В соответствии с некоторыми вариантами реализации любые способы, раскрытые в данном документе, могут быть реализованы с использованием шунта, имеющего один или несколько цветных признаков для облегчения или подтверждения размещения шунта в глазу. Например, в некоторых вариантах реализации шунт может включать одно или несколько колец или меток в одном или нескольких положениях по длине шунта, например, с дискретными интервалами, такими как через каждые 1 или 2 мм. Кроме того, шунт может быть окрашенным или может содержать окраску для создания визуального контраста со склерой, конъюнктивой и/или другими элементами глаза для улучшения визуализации шунта во время процедуры. Дополнительно, в соответствии с некоторыми вариантами реализации, независимо от того, включает ли шунт один или несколько окрашенных признаков, способ может быть реализован с использованием гониоскопической линзы для проверки размещения или позиционирования шунта в глазу.
Необязательно, в некоторых вариантах реализации инжектор 300 может включать муфту 316, или корпус 312 может иметь такие размеры, чтобы он обеспечивал указание продольного положения, или стопор 318, который входит в контакт с наружной поверхностью глаза 302 после введения иглы на требуемую глубину. Стопором 318 муфты 316 может быть тупой дистальный конец муфты 316. Например, в некоторые варианты реализации устройств и процедур, раскрытых в данном документе, могут быть включены признаки контактных муфт и инжекторов, описанные в родственном патенте США №9192516, описание которого в полном объем включено в данный документ в качестве ссылки. Такие варианты реализации могут, таким образом, быть охарактеризованы как полунаправляемые, поскольку глубина проникновения иглы может быть ограничена муфтой.
Фиг. 22 изображает поперечное сечение инжектора 300, изображенного на фиг. 21, в соответствии с некоторыми вариантами реализации. Инжектор 300 может включать толкающий шток 330, расположенный внутри полости иглы 310. Толкающий шток 330 может упираться в проксимальный конец шунта 332, расположенного внутри иглы 300. Кроме того, положение продольной оси толкающего 330 штока вдоль центральной оси 336 инжектора 300 может быть неподвижным относительно корпуса 312. Кроме того, привод 314 может включать контактный участок 340 привода. При вдавливании привода 314 в корпус 312 контактный участок 340 привода может перемещаться вниз до контакта с компонентом 350 вытягивания иглы. Компонент вытягивания иглы может быть соединён с корпусом 312 на проксимальном конце 352 и с иглой 310 на дистальном конце 354.
При использовании, хирург может надавить на контактный участок 340 привода до его вхождения в контакт с компонентом 350 вытягивания иглы, и длительное нажатие на привод 314 может сместить компонент 350 вытягивания иглы в сторону от центральной оси 336 инжектора 300. Поскольку компонент 350 вытягивания иглы соединен на его проксимальном конце 352 с корпусом 312, такое смещение приведет к перемещению дистального конца 354 компонента 350 вытягивания иглы по направлению к проксимальному концу 352, тем самым вызывая втягивание иглы 310 в проксимальном направлении в корпус 312. При этом толкающий шток 330 может сохранять свое продольное положение относительно центральной оси 336, тем самым приводя к выдавливанию и высвобождению шунта 332 и при втягивании иглы 310 в проксимальном направлении относительно толкающего 330 штока и шунта 332.
В соответствии с некоторыми вариантами реализации муфта 316 может взаимодействовать с модульным стыковочным устройством для инжектора для обеспечения направляющего воздействия на инжектор. Фиг. 23 показывает, что муфта 316 может включать проксимальный контактный участок 380, который может быть соединён с дистальным концом корпуса инжектора. В некоторых вариантах реализации муфта 316 может быть установлена для модернизации существующих инжекторов. Кроме того, муфта 316 включает наружную поверхность 382, которая может быть использована для контакта с сопряженной частью модульного стыковочного устройства для инжектора. Вариант реализации такого модульного стыковочного устройства для инжектора изображен на фиг. 24.
На фиг. 24 изображено модульное стыковочное устройство 400 для инжектора, которое может включать корпусную часть 402 и один или несколько зубцов 404, отходящих от корпусной части 402. Зубцы 404 могут сужаться по направлению к их кончикам 420. Кончики 420 могут быть использованы для контакта с глазом, как описано ниже. В соответствии с некоторыми вариантами реализации зубцы могут включать дугообразную часть 406, которая может быть предназначена для плотного прилегания или сопряжения с поверхностью глаза.
Корпусная часть 402 стыковочного устройства 400 для инжектора может включать полость 412, имеющую внутренний профиль, соответствующий наружному профилю наружной поверхности 382 муфты 316. Как изображено на фиг. 23 и 24, внутренний и наружный профили могут быть в общем круглыми, что обеспечивает возможность свободного вращения стыковочного устройства 400 для инжектора вокруг муфты 316. Однако могут быть использованы другие профили, которые ограничивают или препятствуют относительному вращению между стыковочным устройством 400 для инжектора и муфтой 316. Например, могут быть использованы треугольная, квадратная или другие многоугольные формы. Дополнительно, одна или несколько выемок, желобков или других поверхностных элементов и соответствующих выемок, желобков и поверхностных элементов могут быть выполнены в стыковочном устройстве 400 для инжектора и муфте 316 для препятствования или предотвращения относительному вращательному движению между стыковочным устройством 400 для инжектора и муфтой 316.
При использовании, модульное стыковочное устройство 400 для инжектора может быть соединено с муфтой 316 инжектора 300, как изображено на фиг. 25 и 26. Эти фигуры показывают другую процедуру имплантации внутриглазного шунта в глаз с использованием инжектора и стыковочного устройства для инжектора, изображенных на фиг. 23 и 24, в соответствии с некоторыми вариантами реализации.
Как изображено на фиг. 25, модульное стыковочное устройство 400 для инжектора может быть расположено впритык к глазу 410. В соответствии с некоторыми вариантами реализации зубцы 404 могут быть расположены так, чтобы кончики 420 зубцов 404 были расположены рядом с лимбом 430 роговицы глаза 410. Кончики 420 зубцов 404 могут быть расположены рядом с лимбом роговицы (например, позади, впереди или напротив). Например, в некоторых вариантах реализации кончики 420 могут быть расположены на расстоянии до примерно 4 мм, примерно 3 мм, примерно 2 мм, примерно 1 мм от лимба 430 роговицы или впритык к нему. Однако кончики 420 могут быть расположены в любом пригодном положении, в зависимости от требуемого размещения шунта в желательной целевой области истечения. По существу, хирург может использовать опорные маркеры глаза для выравнивания или иного расположения кончиков 420 впритык к глазу 410.
Поддерживая положение стыковочного устройства 400 для инжектора, хирург может затем ввести иглу 310 в глаз 410. При этом взаимодействие между муфтой 316 и стыковочным устройством 400 для инжектора может позволить хирургу тщательно контролировать траекторию перемещения и положение иглы 310 в глазу 410.
Способ, изображенный на фиг. 25 и 26, также показывает, что пузырек 440 жидкости может быть сформирован в глазу 410 перед имплантацией шунта. Однако, как описано в данном документе, пузырек 440 жидкости может быть сформирован после проводимого сначала размещения шунта в глазу, что позволяет хирургу осуществлять более точный визуальный контроль при проведении процедуры, в которой стыковочное устройство для инжектора не будет соединено или съемно прикреплено к глазу.
Фиг. 27-35D показывают дополнительные варианты реализации инжектора, в которых стыковочное устройство для инжектора и инжектор выполнены как одно целое, соединены друг с другом, или иначе изготовлены в едином цельном корпусе или из цельного куска материала с образованием единого портативного устройства. Кроме того, проиллюстрированы также связанные с ними процедуры имплантации шунта.
Как показано на фиг. 27-29, может быть предложен инжектор 500, включающий корпус 502, напрямую соединенный со стыковочным устройством 504 для инжектора. Стыковочное устройство 504 для инжектора может быть изготовлено путем совместного формования или иначе неразъемно присоединено к корпусу 502. В некоторых вариантах реализации стыковочное устройство для инжектора и корпус инжектора могут быть изготовлены из одного цельного куска материала. Например, корпус 502 может включать верхнюю и нижнюю половины или левую и правую половины, в которых часть каждой половины образует секцию стыковочного устройства 504 для инжектора.
Стыковочное устройство 504 для инжектора может включать по меньшей мере одну контактирующую с глазом часть, положение которой может быть выставлено по опорному маркеру глаза и которая позволяет хирургу вводить в контакт стыковочное устройство 504 для инжектора с глазом во время процедуры имплантации. Например, в некоторых вариантах реализации стыковочное устройство 504 для инжектора может включать кольцеобразное устройство, аналогичное стыковочному устройству для инжектора, изображенному на фиг. 6-10 и 32-35D. Однако в некоторых вариантах реализации, таких как изображённые на фиг. 27-29, стыковочное устройство 504 для инжектора может включать неполное кольцо или компонент в форме полукольца или конструкцию, имеющую два или больше контактных участков, которые могут быть расположены впритык к глазу во время процедуры. Кроме того, в некоторых вариантах реализации компонент в форме полукольца может включать вакуумный карман или канал, с помощью которых секция может быть использована для съемного присоединения стыковочного устройства для инжектора к глазу. Контактные участки конструкции, независимо от того, имеют они форму кольца или нет, могут быть использованы для облегчения выравнивания иглы с глазом и обеспечения нацеливания иглы в процессе имплантации.
В изображенном варианте реализации стыковочное устройство 504 для инжектора может включать противоположный дугообразный компонент 510 в форме полукольца, который может служить контактным участком для первичного выравнивания стыковочного устройства 504 для инжектора с глазом. Стыковочное устройство 504 для инжектора может также включать противоположный участок 512 прилегания, расположенный рядом с выпускным каналом 520 иглы 522, как изображено на фиг. 28 и 29. Противоположный участок 512 прилегания может быть предназначен для контакта с глазом во время процедуры доставки шунта.
В некоторых вариантах реализации компонент 510 в форме полукольца и противоположный участок 512 прилегания могут быть соединены друг с другом перемычкой 514. Перемычка 514 может включать один или несколько (изображено два) удлиненных элемента, которые соединяют между собой части компонента 510 в форме полукольца и противоположного участка 512 прилегания для поддержания пространственной конфигурации компонента 510 в форме полукольца и противоположного участка 512 прилегания. Таким образом, компонент 510 в форме полукольца и противоположный участок 512 прилегания могут быть расположены на противоположных или разных участках глаза, например, на роговице. Кроме того, перемычка 514 может включать отверстие или устройство для нацеливания (такое как прицельное кольцо, описанное в данном документе), которое позволяет хирургу визуально проверить правильность установки стыковочного устройства 504 для инжектора относительно глаза.
Компонент 510 в форме полукольца и противоположный участок 512 прилегания могут включать контактные поверхности с геометрией, комплементарной наружной поверхности глаза, что облегчает установку стыковочного устройства 504 для инжектора на глаз во время процедуры доставки шунта.
В соответствии с некоторыми вариантами реализации компонент 510 в форме полукольца и противоположный участок 512 прилегания могут каждый включать поверхности, проходящие по сферической или эллипсоидальной траектории. В некоторых вариантах реализации компонент 510 в форме полукольца и противоположный участок 512 прилегания могут каждый включать поверхности, которые проходят по общей сферической или эллипсоидальной траектории. Например, поверхности компонента 510 в форме полукольца и/или противоположного участка 512 прилегания могут иметь форму, соответствующую кривизне лимба глаза. В некоторых вариантах реализации поверхности компонента 510 в форме полукольца и/или противоположного участка 512 прилегания могут иметь радиус кривизны 144 (как было указано выше по отношению к фиг. 10; детали описания могут совпадать и не повторяются здесь для краткости изложения). В некоторых вариантах реализации поверхности компонента 510 в форме полукольца и/или противоположного участка 512 прилегания могут иметь кольцевую или округлую форму, которая может впритык подходить к лимбу между роговицей и склерой.
Как изображено на фиг. 28, корпус 502 может проходить вдоль продольной оси 540, а стыковочное устройство 504 для инжектора может проходить вдоль продольной оси 542. Относительная ориентация продольной оси 540 и продольной оси 542 может предпочтительно обеспечивать хирургу доступ к любому квадранту глаза во время процедуры имплантации. Например, продольная ось 540 может быть направлена под углом к продольной оси 542. В некоторых вариантах реализации продольная ось 540 может быть направлена относительно продольной оси 542 под углом 544 от примерно 0 градусов до примерно 60 градусов, от примерно 20 градусов до примерно 50 градусов, от примерно 30 градусов до примерно 40 градусов, или примерно 35 градусов. Такая угловая ориентация может, таким образом, обеспечивать более легкий доступ к разным квадрантам глаза.
Дополнительно, как изображено на фиг. 28 и 29, стыковочное устройство 504 для инжектора может включать секцию шейки 548, вдоль которой игла 522 может двигаться по существу по прямолинейной траектории. Например, игла 522 может двигаться по прямолинейной траектории вдоль продольной оси 544. С проксимальной стороны секции шейки 548, траектория движения иглы 522 может быть слегка криволинейной, а затем игла может двигаться по существу по прямолинейной траектории вдоль продольной оси 540. Прямолинейная траектория иглы 522 в области секции шейки 548 может предпочтительно способствовать поддержанию прямолинейной траектории движения иглы 522 при перемещении иглы 522 в дистальном направлении от секции шейки 548 во время процедуры имплантации.
В соответствии с некоторыми способами процедура доставки шунта может быть осуществлена с помощью стыковочного устройства 504 для инжектора для первичного нацеливания путем размещения одного или обоих из компонента 510 в форме полукольца и противоположного участка 512 прилегания впритык к глазу, например, к по меньшей мере части лимба. В некоторых вариантах реализации компонент 510 в форме полукольца и противоположный участок 512 прилегания могут быть введены в контакт с глазом вдоль лимба. Однако в других вариантах реализации или компонент 510 в форме полукольца, или противоположный участок 512 прилегания может быть введен в контакт с левой или правой стороной лимба, в то время как другой элемент из компонента 510 в форме полукольца или противоположного участка 512 прилегания будет находиться на некотором расстоянии или под наклоном к глазу. Такой первичный контакт может обеспечивать для хирурга первичное подтверждение правильности установки и создавать возможность первичного нацеливания инжектора 500 на целевую точку вхождения в глаз.
После установки инжектора 500 в плотном контакте с глазом, независимо от того, один или оба из компонента 510 в форме полукольца или противоположного участка 512 прилегания находятся в контакте с глазом, хирург может начать перемещать кончик иглы в направлении к целевой точке вхождения в глаз.
На фиг. 30A-31C изображен вариант реализации процедуры доставки шунта. Как показано на фиг. 30A-30C, инжектор 500 может быть расположен впритык к глазу 550, причем компонент 510 в форме полукольца расположен рядом с или в контакте с правой стороной 560 лимба роговицы глаза 550. Например, компонент 510 в форме полукольца может быть расположен позади, впереди, или впритык к лимбу роговицы. Кроме того, игла инжектора 500 расположена рядом с целевой областью истечения глаза 550. В проиллюстрированном варианте реализации компонент 510 в форме полукольца может быть расположен в положении напротив целевой области истечения вдоль лимба роговицы. Компонент 510 в форме полукольца может быть использован для первичного нацеливания инжектора 500. Когда компонент 510 в форме полукольца размещен с правой стороны 560 лимба, инжектор может удерживаться или располагаться под наклоном с противоположной стороны (т.е. с левой стороны лимба 562). Инжектор 500 может быть затем медленно наклонен вниз по направлению к левой стороне глаза 550, так чтобы кончик 570 иглы приблизился к/коснулся склеры 572 в предполагаемой точке вхождения (которая может быть предварительно отмечена для подтверждения). Когда кончик 570 иглы коснется склеры 572 (например, в тот же момент), компонент 510 в форме полукольца может полностью прилегать к правой стороне лимба 560.
В начальном положении, изображенном на фиг. 30A-30C, игла полностью нацелена (положение и угол вхождения иглы), и хирург может приготовиться к введению иглы в глаз по прямому отрезку конечной части траектории иглы. Для этого может потребоваться легкое нажатие под углом кверху, чтобы прижать противоположный участок 512 прилегания к склере 572, как изображено на фиг. 31A-31C.
В соответствии с некоторыми вариантами реализации, при введении кончика 570 иглы компонент 510 в форме полукольца может быть отведен в сторону от глаза 550 и более не сохраняет свою ориентацию или не используется. Однако, как описано в данном документе, и по отношению к вариантам реализации, изображенным на фиг. 32-35D, могут быть реализованы некоторые варианты реализации, в которых как компонент 510 в форме полукольца, так и противоположный участок 512 прилегания вводятся в первичный контакт с глазом 550 и сохраняют этот контакт с глазом 550 на всем протяжении процедуры имплантации.
Например, в некоторых вариантах реализации одна или несколько частей стыковочного устройства 504 для инжектора могут включать прозрачный материал, позволяющий хирургу наблюдать за положением, углом наклона и траекторией иглы, таким образом, хирург может установить компонент 510 в форме полукольца, и противоположный участок 512 прилегания может находиться в полном контакте с глазом 550 на всем протяжении процедуры. В некоторых вариантах реализации, в положении перед введением, кончик 570 иглы может быть углублен в секцию шейки 548 (как изображено в варианте реализации в соответствии с фиг. 32-34) и, после того, как хирург убедится в правильности траектории иглы визуальным наблюдением через прозрачное стыковочное устройство для инжектора, кончик 570 иглы может быть выдвинут вперед в дистальном направлении через или за пределы противоположного участка 512 прилегания.
Стыковочное устройство по любому из вариантов реализации, раскрытых в данном документе, может быть изготовлено из прозрачного материала. Кроме того, стыковочное устройство может иметь один или несколько маркеров, линий или других меток, которые могут быть использованы для ориентации стыковочного устройства для инжектора по отношению к глазу, например, по лимбу, склере, роговице, или другим опорным маркерам глаза.
После визуального подтверждения правильности положения концевого среза иглы (например, с помощью микроскопа), хирург нажимает кнопку или иначе приводит в действие механизм, который автоматически вытягивает иглу, в то же время удерживая шунт неподвижно в глазу 550. Это может делаться медленно или очень быстро (например, менее чем за примерно 0,5 секунды). В некоторых вариантах реализации может быть предпочтительным быстрое извлечение иглы и высвобождение шунта, чтобы свести к минимуму движения глаза. После извлечения иглы из глаза 550 инжектор 500 может быть удален.
После этого, как было описано выше и не будет повторяться тут для краткости изложения, целевая область истечения может быть раздута, чтобы обеспечить попадание выходного конца шунта в целевую область истечения. Например, пузырек жидкости может быть сформирован в точке вхождения иглы для раздувания конъюнктивы, области адгезивного контакта интратенонова пространства, или супрасклерального пространства (других пространств, раскрытых в данном документе), для того, чтобы выходной конец шунта попал в соответствующее пространство. Кроме того, как описано в данном документе, после этого путем осторожного приглаживания шунт 680 может быть уложен плоско в раздутом пространстве или пузырьке жидкости в целевой области истечения, и правильность положения шунта в целевой области истечения может быть визуально подтверждена. При необходимости, положение выходного конца шунта может быть откорректировано вручную с помощью щипцов снаружи глаза 550.
Как изображено на фиг. 31D-31F, после высвобождения шунта 552 из инжектора, дистальная или входная часть шунта 552 может быть расположена в глазу 550, в то время как проксимальная или выходная часть шунта 552 сначала проходит за пределами целевой области истечения. Например, выходная часть шунта 552 может быть расположена внутри или за пределами глаза 550 перед последующим повторным позиционированием в целевой области истечения. Как описано ниже, пузырек жидкости может быть сформирован в целевой области истечения для раздувания целевой области истечения вокруг выходной части шунта 552. Формирование пузырька жидкости или раздувание целевой области истечения позволяет манипулировать целевой областью истечения с целью инкапсулирования или репозиционирования выходной части шунта 552 в целевой области истечения глаза 550.
Кроме того, хотя процедура по настоящему изобретению проиллюстрирована для устройства 500 введения, любые варианты реализации стыковочных устройств для инжектора или инжекторов могут быть реализованы для осуществления первичного размещения шунта в глазу при подготовке к формированию пузырька жидкости после высвобождения шунта в глаз 550.
Например, как изображено на фиг. 31D, размещение шунта 552 проиллюстрировано так, чтобы входной конец 555 шунта 552 был расположен в конечном целевом положении в глазу 550. В некоторых вариантах реализации входной конец 555 шунта 552 расположен в области высокого давления в глазу (например, передней камере 554), а выходной конец 557 шунта 552 расположен вне глаза 550 таким образом, что шунт 552 проходит через склеру 556 и конъюнктиву 558.
Как изображено на фиг. 31E, после того, как шунт 552 будет установлен и будет определено, что он надлежащим образом сцепляется с тканью глаза (например, в случае желатинового шунта, клинический врач может подождать определенное время для гидратации шунта и его расширения в ткани глаза для уменьшения миграции шунта), целевая область истечения может быть раздута. Формирование пузырька жидкости может осуществляться путем использования шприца 562 или другого инструмента для инъекции некоторого количества смеси основного солевого раствора, лидокаина, вязкоупругого материала и/или хилона в целевую область истечения. На фиг. 31E, в качестве целевой области истечения изображено субконъюнктивальное пространство. При формировании пузырька 560 жидкости и для шунта 552, закрепленного в нижележащей ткани глаза, конъюнктива 558 над целевой областью истечения перемещается в проксимальном направлении к выходному концу 557 шунта 552 до тех пор, пока выходной конец 557 шунта 552 не будет поглощен или инкапсулирован в глазу, как изображено на фиг. 31F. Выходной конец 557 может быть подвергнут дополнительным манипуляциям с целью размещения или обеспечения позиционирования выходного конца 557 в целевой области истечения. После этого раздутое пространство или пузырек 560 жидкости могут быть вдавлены (например, вглубь конъюнктивы 558) для укладки шунта 552 плоско в целевой области истечения.
Как изображено на фиг. 32-35D, может быть предложен инжектор 600, имеющий различные признаки, аналогичные описанным выше для инжектора 500. Одно из отличий заключается в том, что инжектор 600 может иметь стыковочное устройство 604 для инжектора, включающее кольцеобразное устройство, которое может поддерживаться в контакте с глазом 608 на протяжении процедуры имплантации шунта. Кроме того, стыковочное устройство 604 для инжектора может также включать вакуумный или всасывающий механизм, аналогичный описанным выше по отношению к варианту реализации, изображенному на фиг. 3A-7.
Как показано на фиг. 32-34, инжектор 600 может включать корпус 602 и секцию шейки 606. Корпус 602 может проходить вдоль продольной оси 610, пересекающейся с продольной осью 612 секции шейки 606 стыковочного устройства 604 для инжектора. Как было отмечено выше для варианта реализации, изображенного на фиг. 28-30, относительная ориентация продольных осей 610, 612 корпуса 602 и секции шейки 606 может предпочтительно обеспечить хирургу доступ к любому квадранту глаза во время процедуры имплантации. Например, продольные оси 610, 612 корпуса 602 и секции шейки 606 могут пересекаться друг с другом под углом 544 от примерно 0 градусов до примерно 60 градусов, от примерно 20 градусов до примерно 50 градусов, от примерно 30 градусов до примерно 40 градусов, или примерно 35 градусов. Такая угловая ориентация может, таким образом, обеспечивать более легкий доступ к разным квадрантам глаза.
Кроме того, как изображено на фиг. 32, секция шейки 606 стыковочного устройства 604 для инжектора может поддерживать движение иглы 620 по существу по прямолинейной траектории. Например, игла 620 может двигаться по прямолинейной траектории вдоль продольной оси 612. Проксимально по отношению к секции шейки 606 траектория движения иглы 620 может слегка искривляться, а затем траектория иглы может быть по существу прямолинейной в направлении продольной оси 610. Прямолинейная траектория иглы 620 в секции шейки 606 может предпочтительно способствовать поддержанию прямолинейной траектории иглы 620 при перемещении иглы 620 в дистальном направлении из секции шейки 606 во время процедуры имплантации.
Как показано на фиг. 34, стыковочное устройство 604 для инжектора может включать кольцеобразное устройство 630, имеющее контактирующую с глазом поверхность 632, комплементарную к геометрии наружной поверхности глаза, что облегчает установку стыковочного устройства 604 для инжектора на глазу во время процедуры доставки шунта. Контактирующая с глазом поверхность 632 кольцеобразного устройства 630 может иметь форму, позволяющую ей накрывать большую часть лимба роговицы при расположении впритык к глазу. В некоторых вариантах реализации контактирующая с глазом поверхность 632 может быть расположена рядом с лимбом роговицы. Например, контактирующая с глазом поверхность 632 может быть расположена позади, впереди, или впритык к лимбу роговицы.
Контактирующая с глазом поверхность 632 кольцеобразного устройства 630 может иметь вогнутую форму, сферическую или эллипсоидальную. Контактирующая с глазом поверхность 632 может соответствовать кривизне склеры глаза. В некоторых вариантах реализации радиус кривизны контактирующей с глазом поверхности 632 может быть приблизительно равен радиусу кривизны склеры глаза для улучшения контакта со склерой. Например, контактирующая с глазом поверхность 632 может иметь радиус кривизны 144 от примерно 11 мм до примерно 14 мм, от примерно 11,6 мм до примерно 13,4 мм, от примерно 11,9 мм до примерно 12,9 мм, или примерно 12,4 мм. Радиус кривизны может находиться в диапазоне приемлемых значений радиуса кривизны склеры, как известно специалистам, или может быть измерен с использованием известных способов, как было описано выше.
В некоторых вариантах реализации кольцеобразное устройство 630 может иметь кольцевую или округлую форму, имеющую внутренний диаметр 640, позволяющий кольцеобразному устройству 630 устанавливать плотный контакт с лимбом между роговицей и склерой. Например, внутренний диаметр 640 может составлять от примерно 11 мм до примерно 14 мм, от примерно 12 мм до примерно 13,5 мм, или примерно 13 мм. Соответственно, в некоторых вариантах реализации кольцеобразное устройство 630 может иметь размеры, позволяющие приблизить его к лимбу глаза без контакта с лимбом или с контактом с существенной частью лимба.
Дополнительно, контактирующая с глазом поверхность 632 может быть предназначена для соединения с глазом 608 или съемного крепления к нему. Как было отмечено выше в других вариантах реализации, стыковочное устройство 604 для инжектора может обеспечивать разрежение на и/или иначе входить в сцепление с роговицей и/или под роговичным лимбом (например, со склерой). Альтернативой разрежению является обеспечение фрикционной или пригодной для сцепления поверхности, такой как гребни, крючки или шипы, которые могут пронизывать конъюнктиву или иначе входить с ней в зацепление. Такая поверхность может позволить хирургу устанавливать стыковочное устройство 604 для инжектора впритык к глазу и обеспечивать пригодное фрикционное и/или механическое сцепление с глазом. Однако в некоторых вариантах реализации могут быть использованы как разрежение, так и механическое сцепление.
Например, как изображено на фиг. 34, контактирующая с глазом поверхность 632 может быть сформирована таким образом, чтобы она включала вакуумный карман или канал 660. Вакуумный карман 660, аналогично другим вакуумным карманам, описанным в данном документе, и другим вариантам реализации, может позволять кольцеобразному устройству 630 стыковочной части 604 входить в зацепление или быть съемно прикрепленной к глазу 608 во время процедуры имплантации. Соответствующее отверстие для создания разрежения может быть расположено на первом или на втором конце 662, 664 вакуумного кармана и может сообщаться с каналом и источником вакуума через корпус 602 инжектора 600.
Как также изображено на фиг. 33 и 34, кольцеобразное устройство 630 может включать зазор или отверстие 670, через которое может проходить игла 620. Таким образом, при размещении контактирующей с глазом поверхности 632 под лимбом глаза 608, игла 620 может входить в глаз 608 в положении ниже лимба, как в общем изображено на фиг. 32. Отверстие 670 может занимать менее чем примерно 1/4, менее чем примерно 1/5, менее чем примерно 1/6, менее чем примерно 1/7, менее чем примерно 1/8, менее чем примерно 1/9, менее чем примерно 1/10, или менее чем примерно 1/12 часть окружности кольцеобразного устройства 630.
В некоторых вариантах реализации, в положении перед введением, игла 620 может быть втянута в секцию шейки 606 и, после того как хирург убедится в правильности траектории иглы, игла 620 может выдвигаться в дистальном направлении через отверстие 670 или за его пределы в глаз 608. Однако в положении перед введением игла 620 может также заходить в отверстие 670. Тем не менее, для обеспечения того, чтобы игла 620 не контактировала с глазом 608, когда контактирующая с глазом поверхность 632 придвигается впритык к глазу 608, игла 620 не должна заходить в отверстие 670 дальше контактирующей с глазом поверхности 632 (например, дальше изогнутой плоскости, имеющей радиус кривизны, близкий к значению для контактирующей с глазом поверхности 632).
В соответствии с некоторыми способами процедура доставки шунта может быть осуществлена с использованием инжектора 600 и стыковочного устройства 604 для инжектора. Такие процедуры очень похожи на описанные выше по отношению к инжектору 500, за исключением того, что кольцеобразное устройство 630 стыковочного устройства 604 для инжектора проходит почти по всей окружности лимба и может быть прикреплено к глазу (например, с помощью разрежения и/или механического сцепления).
Как изображено на фиг. 35A, игла 620 находится внутри шейки 606 и кольцеобразное устройство 630 входит в зацепление по всей окружности лимба 672 глаза 608. В варианте реализации, изображенном на фиг. 35A-35D, целевая область 674 истечения (в данном случае - субконъюнктивальное пространство) была уже раздута, и пузырек жидкости уже сформирован. Однако, как было отмечено выше, могут быть осуществлены некоторые варианты реализации, в которых целевая область 674 истечения раздувается после размещения шунта в глазу.
Как изображено на фиг. 35B, игла 620 может быть выдвинута из корпуса 602 инжектора (шейки 606). Игла 620 предпочтительно выдвигается прямо под изображенным углом, как было описано выше, но может также выдвигаться по траектории с малой кривизной для создания более длинного канала внутри склеры 676. Как было отмечено выше, точка вхождения в конъюнктиву или склеру может быть расположена на примерно 4 мм, примерно 3 мм, или примерно 2 мм ниже лимба. Игла 620 может пройти через целевую область 674 истечения, конъюнктиву, склеру 676 и в угол передней камеры. Игла 620 несет предварительно размещенный в ней шунт 680 и толкающий шток 682 позади шунта 680. Выдвижение иглы 620 может быть осуществлено путем приведения в действие кнопки или ползунка и может быть выполнено вручную или с использованием механизма накопления энергии (например, пружинного приводного механизма, электродвигателя или магнитного движения).
Хирург может убедиться в том, что шунт 680 должным образом расположен в глазу. Например, хирург может визуально убедиться, с помощью хирургического микроскопа, например, что концевой срез иглы 620 находится внутри глаза. Как изображено на фиг. 35C и 35D, после того, как шунт 680 будет должным образом размещен в глазу, хирург может инициировать вытягивание иглы 620, удерживая при этом толкающий шток 682 на месте. Такое вытягивание может быть осуществлено путем приведения в действие кнопки или ползунка, и может быть выполнено вручную или с использованием механизма накопления энергии (например, пружинного приводного механизма, электродвигателя или магнитного движения). Шунт 680 в результате этого остается в его конечном положении, как изображено на фиг. 35D.
В этот момент инжектор 600 может быть извлечен из глаза 608. После этого, как было описано выше и не будет повторяться тут для краткости изложения, при необходимости, целевая область 674 истечения может быть раздута для обеспечения размещения выходного конца шунта 680 в целевой области 674 истечения. Например, в точке вхождения иглы может быть сформирован пузырек жидкости для раздувания конъюнктивы, области адгезивного контакта интратенонова пространства или супрасклерального пространства (или других пространств, раскрытых в данном документе), чтобы поместить выходной конец шунта 680 в соответствующее пространство. Кроме того, как описано в данном документе, раздутое пространство или пузырек жидкости могут быть после этого осторожно вдавлены, чтобы уложить шунт 680 плоско в целевой области истечения, и требуемое положение шунта в целевой области истечения может быть визуально подтверждено. При необходимости, положение выходного конца шунта может быть откорректировано вручную щипцами извне глаза 550.
Хирургические стадии в некоторых вариантах реализации
Приведенное далее описание касается различных стадий, которые могут быть осуществлены в способах ab externo введения шунта или стента в целевую область истечения глаза. Предпочтительно, шунт может быть введен в верхний височный, нижний височный, верхний носовой или нижний носовой квадранты для создания канала или пути оттока из области высокого давления в область низкого давления, такого как из передней камеры в любую из целевых областей истечения, описанных в данном документе. Предпочтительно, при использовании некоторых вариантов реализации этой процедуры шунт может быть с большей легкостью размещен в любом квадранте глаза (по сравнению с подходами ab interno), поскольку игла инжектора больше не должна будет проходить через всю переднюю камеру. Такие стадии могут быть осуществлены с использованием «направляемой» процедуры или ручной процедуры.
Приведенное далее описание касается различных действий, которые могут быть осуществлены при проведении некоторых вариантов реализации процедур, раскрытых в данном документе. Не все из описанных далее действий должны быть обязательно осуществлены в некоторых вариантах реализации, и описанные далее действия могут осуществляться в разном порядке, в соответствии с некоторыми вариантами реализации. Таким образом, присутствие конкретного действие или его конкретное положение в перечне возможных действий не являются указаниями того, что такое действие является обязательным или что такое действие должно быть выполнено до или после другого из данных действий.
При использовании стыковочного устройства для инжектора, хирург может сначала провести измерения глаза или убедиться, что глаз находится в определенном диапазоне размеров, и выбрать кольцо или убедиться, что данное кольцо имеет размеры, необходимые для пациента. В некоторых вариантах реализации стыковочное устройство для инжектора может быть пригодно для некоторого диапазона размеров глаз (определяемого на основании диаметра роговицы) и, в некоторых вариантах реализации одно стыковочное устройство для инжектора может быть пригодным для всех глаз.
Стадия 1. Необязательно, хирург может сделать инъекцию антиметаболита в целевую область истечения для открытия целевой области истечения (например, субконъюнктивального пространства или других пространств, раскрытых в данном документе) и дождаться прохождения диссипации антиметаболита.
Стадия 2. Необязательно, может быть сделана инъекция смеси основного солевого раствора, лидокаина, вязкоупругого материала и/или хилона в целевую область истечения (например, субконъюнктивальное пространство или другие пространства, раскрытые в данном документе) на расстоянии от примерно 2 мм до примерно 10 мм от планируемого места истечения шунта, для создания раздутого объема. Шунт может быть введен в это созданное пространство. Однако инъекция смеси в целевую область истечения может также быть проведена после введения шунта в глаз, как описано в данном документе. Точный уровень или слой (определяемый целевой областью истечения) места инъекции может контролироваться и может определять уровень положения шунта (например, субтеноновый, интратеноновый или надтеноновый, но в любом случае ниже верхнего конъюнктивального слоя). Входное отверстие в конъюнктиве может быть закрыто наложением шва или фибриновым клеем при необходимости, хотя высокий уровень метаболизма конъюнктивы может привести к быстрому затягиванию отверстия, например, в течение часа.
Стадия 3. Необязательно, для более простой и легкой установки шунта в субконъюнктивальном положении хирург может провести маленькое локальное рассечение адгезионной области тенонова пространства в месте планируемой установки шунта. Такое локальное рассечение может быть выполнено с использованием иглы малого калибра (например, 27G или 30G) или маленького скальпеля. Игла или скальпель могут быть введены в целевую область истечения (например, субконъюнктивальное пространство или другие пространства, раскрытые в данном документе) из положения в нескольких миллиметрах (например, от примерно 2 мм до примерно 10 мм) от мелкого угла (например, как при выполнении субконъюнктивальной инъекции). Игла может быть затем смещена вбок со скольжением по верхнему слою склеры и может в результате этого разрезать адгезионный слой тенонова пространства со склерой в этой области. Эта стадия является необязательной, но в случае ее выполнения может быть легко объединена с инъекцией на стадии 2 с использованием той же самой иглы. В некоторых вариантах реализации хирург может сначала выполнить инъекцию, а затем сдвинуть иглу вбок для разрезания адгезионного слоя под областью раздувания. Альтернативно, хирург может одновременно выполнять инъекцию и смещение. Входное отверстие в конъюнктиве может быть закрыто наложением шва или фибриновым клеем при необходимости, хотя высокий уровень метаболизма конъюнктивы может привести к быстрому затягиванию отверстия, например, в течение часа.
Стадия 4. В случае использования, стыковочное устройство для инжектора (с использованием прицельного кольца или других средств) может быть визуально центровано на глазе при установке направляющего отверстия для инжектора вблизи верхнего носового квадранта или другого квадранта, при необходимости. Хирург может использовать маркеры и/или другие опорные метки для точного выравнивания или системы машинного зрения для обеспечения обратной связи или указаний для хирурга.
Стадия 5. При необходимости, пациент должен быть проинструктирован направить взгляд в сторону нижнего височного (при нацеливании направляющего отверстия для инжектора стыковочного устройства для инжектора вблизи верхнего носового квадранта) или другого квадранта, противоположного положению направляющего отверстия для инжектора, при необходимости.
Стадия 6. Необязательно, при использовании стыковочного устройства для инжектора, хирург может получить доступ к максимально высокому положению верхнего размещения, при необходимости, путем поворота канала для иглы стыковочного устройства для инжектора в максимально верхнее положение с носовой стороны, при сохранении зазора для инжектора. Иначе, максимальный зазор для инжектора может быть достигнут при соответствующем размещении канала для иглы.
Стадия 7. Необязательно, при использовании стыковочного устройства для инжектора хирург может убедиться в том, что раздутый объем целевой области истечения имеет больший размер, чем пространство кармана для пузырька жидкости в стыковочном устройстве для инжектора. Это можно проверить визуально путем обеспечения области обзора, превышающей раздутую целевую область истечения вокруг пространства кармана стыковочного устройства для инжектора.
Стадия 8. Необязательно, при использовании стыковочного устройства для инжектора хирург может закрепить или ввести в зацепление стыковочное устройство для инжектора с глазом (например, путем создания вакуума в стыковочном устройстве для инжектора или соединения кольца с глазом с помощью фрикционного соединительного механизма стыковочного устройства для инжектора). В некоторых вариантах реализации стыковочное устройство для инжектора не обязательно должно быть съемно закреплено или соединено с глазом, и может быть вместо этого прижато или расположено впритык к глазу для обеспечения желательного пространственного расположения инжектора относительно глаза или желательного угла входа иглы в глаз.
Стадия 9. При использовании стыковочного устройства для инжектора хирург может ввести инжектор на все расстояние до направляющего отверстия для инжектора стыковочного устройства для инжектора, до упора во внутренний заплечик или ограничитель направляющего отверстия для инжектора. В этот момент муфта инжектора может быть расположена в максимально выдвинутом вперед положении (т.е. игла может быть втянута в муфту). Альтернативно, игла может выступать из муфты при введении инжектора в направляющее отверстие для инжектора, и весь инжектор может двигаться по направлению к глазу при перемещении под контролем муфты - направляющего отверстия, и игла пронзает все слои, как описано в стадии 10.
Стадия 10. Игла может быть приведена в действие для продвижения иглы через слои тканей конъюнктивы, теноновой капсулы, склеры и угла передней камеры в переднюю камеру. В некоторых вариантах реализации это происходит, пока игла полностью направляется с помощью направляющего отверстия стыковочного устройства для инжектора. В некоторых вариантах реализации шунт и толкающий шток позади шунта будут двигаться вперед при введенной внутрь игле. В некоторых вариантах реализации точка вхождения в конъюнктиву или склеру может находиться на примерно 4 мм, примерно 3 мм или примерно 2 мм ниже лимба.
Стадия 11. Хирург может затем убедиться в том, что кончик иглы виден в углу, для обеспечения возможности размещения входного конца шунта в передней камере.
Стадия 12. При необходимости, хирург может сделать дополнительную инъекцию смеси основного солевого раствора, лидокаина, вязкоупругого материала и/или хилона, при необходимости раздуть или расширить целевую область истечения или повторно увеличить ранее раздутую целевую область истечения.
Стадия 13. При необходимости, хирург может продолжать приводить в действие инжектор для продвижения шунта в его конечное положение с входным концом в передней камере и выходным концом в целевой области истечения. Хирург может также убедиться в том, что входной конец шунта расположен в передней камере.
Стадия 14. Хирург может затем вытянуть иглу, удерживая шунт неподвижным в конечном положении (относительно глаза), например, с помощью толкающего штока, расположенного позади шунта с проксимального конца внутри иглы. После этого толкающий шток может быть отведен назад.
Стадия 15. При использовании стыковочного устройства для инжектора хирург может извлечь стыковочное устройство для инжектора.
Стадия 16. Необязательно, хирург может путем массирования переместить пузырек жидкости от роговицы по направлению к положению шунта (например, размассировать или уложить шунт в глуби нижних слоев целевой области истечения). Массирование может также сместить точку истечения шунта в сторону от прокола конъюнктивы иглой и, таким образом, снизить вероятность последующей утечки водянистой влаги). Таким образом, смещение пузырька жидкости путем массирования может переместить выходной конец шунта в желательное положение в целевой области истечения.
Возможны несколько вариантов вышеуказанной последовательности, которые могут быть использованы для размещения выходного конца шунта в любом из различных пространств, раскрытых в данном документе. Дополнительно, некоторые варианты реализации процедуры могут быть выполнены под руководством.
Кроме того, некоторые варианты реализации процедуры, особенно с использованием стыковочного устройства для инжектора, могут быть осуществлены во врачебном кабинете, а не в условиях полной контролируемой стерильности или операционной, при условии использования полностью стерильных комплектующих, контактирующих с глазом (например, стерилизуемые расходные материалы).
Однако если хирургическая операция выполняется в операционной, то стыковочное устройство для инжектора может быть ненужным. В этом случае хирург может осуществлять доступ вручную через конъюнктиву и склеру, аналогично траектории иглы, уже используемой при установке трубчатых шунтов по Ахмеду или Бервельдту. В соответствии с некоторыми вариантами реализации муфта инжектора может иметь такие размеры, чтобы она выполняла роль маркера продольного перемещения/стопора, упираясь в наружную поверхность глаза (конъюнктиву над склерой). Например, такие варианты реализации дополнительно описаны ниже.
Раздувание глаза может быть осуществлено в качестве первой стадии, как описано выше, или, в другом варианте, хирург может установить шунт ab externo без стыковочного устройства для инжектора и без раздувания. При такой процедуре, после высвобождения шунта и удаления инжектора, выходной конец шунта будет выступать из глаза через конъюнктиву, в то время как входной конец шунта будет расположен в передней камере. Хирург может затем раздуть конъюнктиву вокруг выходного конца шунта, так чтобы конъюнктива и целевая область истечения полностью охватывали выходной конец шунта, и чтобы шунт находился полностью внутри новообразованного пузырька. В этот момент, пузырек жидкости может быть сдавлен, и шунт в результате этого может быть уложен на поверхность склеры, как описано выше.
Разные целевые области истечения могут быть раздуты, как было отмечено выше и как изображено на фиг. 36A-38C. Например, фиг. 36A, 37A, и 38A изображают примеры целевых областей истечения в их раздутом состоянии. Фиг. 36A показывает раздувание субконъюнктивального пространства 60, фиг. 37A показывает раздувание области адгезивного контакта интратенонова пространства 11, и фиг. 38A показывает раздувание супрасклерального пространства 61. Придерживаясь процедуры, аналогичной описанной выше, каждое из этих пространств, изображенных на фиг. 36A-38A, а также другие пространства, упоминаемые в данном документе, могут быть раздуты путем инъекции из концевого среза иглы, расположенного рядом с пространством или внутри него.
После этого, как показано на фиг. 36B, 37B и 38B, стыковочное устройство 100 может быть расположено над пузырьком жидкости, созданным с помощью инъекции и раздувания соответствующего пространства. После установки в положение инжектор 220 может осуществлять доставку и высвобождение шунта 230 в глаз с дистальным или входным концом шунта, расположенным в передней камере, и проксимальным или выходным концом шунта, расположенном в соответствующем пространстве, являющемся целевой областью истечения. Наконец, как изображено на фиг. 36C, 37C и 38C, после осуществляемой вручную и/или происходящей со временем диффузии и сдувания пузырька, выходной конец шунта может быть размещен в субконъюнктивальном пространстве 60, области адгезивного контакта интратенонова пространства 11 и супрасклеральном пространстве 61, соответственно. Как отмечалось в данном документе, целевая область истечения может включать любое из нескольких пространств, раскрытых в данном документе, отличных от изображенных на фиг. 36-38C. Например, некоторые способы могут предусматривать формирование пузырька жидкости в других целевых областях истечения или потенциальных пространствах для облегчения размещения в них выходного конца шунта, включая субконъюнктивальное пространство или надтеноново пространство (между теноновой капсулой и конъюнктивой), супрасклеральное или субтеноново пространство (между теноновой капсулой и склерой), интратеноново пространство (между слоями теноновой капсулы, или в области адгезивного контакта интратенонова пространства), хориоидальное и супрахориоидальное пространство, интрасклеральное пространство (между слоями склеры), венозный синус склеры, стекловидное пространство, эписклеральную вену или супрацилиарное пространство.
Материалы шунта
В некоторых вариантах реализации материал, выбранный для шунта, может быть желатином или другим подобным материалом. Например, желатин, используемый для изготовления шунта, может быть желатином типа B из бычьих шкур. Предпочтительным желатином является желатин PB Leiner из бычьих шкур, тип B, прочность геля по методу Блума 225 г, (Фармакопея США). Другой материал, который может быть использован для изготовления шунтов, представляет собой желатин типа A из свиных шкур, также поставляемый фирмой Sigma Chemical. Такой желатин поставляется фирмой Sigma Chemical Company (St. Louis, Mo.) под кодом G-9382. Другие пригодные желатины включают желатин из костей крупного рогатого скота, желатин из свиных костей и человеческие желатины. Помимо желатинов, шунт-микрофистула может быть изготовлен из гидроксипропилметилцеллюлозы (ГПМЦ), коллагена, полимолочной кислоты, полигликолевой кислоты, гиалуроновой кислоты и гликозаминогликанов.
При использовании желатинового шунта, доставка шунта может быть осуществлена путем смачивания изнутри пустотелой трубки устройства для введения сбалансированным солевым раствором (например, фосфатно-солевым буфером по Дульбекко), стероидом или другим лекарственным средством перед имплантацией. Такая поверхностная обработка обеспечивает сохранение эластичности шунта перед имплантацией. Кроме того, некоторое количество основного солевого раствора, стероида или другого лекарственного средства может быть необязательно введено путем инъекции через пустотелую трубку и, в некоторых вариантах реализации, через имплантат, в целевое пространство для создания предварительно обработанного пространства для истечения и для доставки лекарственного средства, такого как антифиброзное средство, в такое новое дренирующее пространство.
Материал шунта может быть сшитым. Например, при использовании желатина сшивка может увеличивать меж- и внутримолекулярные связи желатинового субстрата. Могут быть использованы любые средства для сшивки желатина. В некоторых вариантах реализации сформированные желатиновые шунты могут быть обработаны раствором сшивающего агента, такого как, без ограничений, глутаральдегид. Другие пригодные для сшивания соединения включают 1-этил-3- (3-диметиламинопропил) карбодиимид (EDC). Альтернативно, может быть использовано сшивание облучением, таким как гамма-излучение или электронный пучок.
Шунты, элюирующие лекарственное средство
В соответствии с некоторыми вариантами реализации шунт может содержать лекарственное средство или элюирующую лекарственное средство часть для доставки лекарственного средства в одну или несколько целевых областей в глазу. Элюирующая лекарственное средство часть может быть предусмотрена в сочетании с любыми вариантами реализации, раскрытыми или описанными в данном документе. Таким образом, некоторые варианты реализации также касаются введения фармацевтического или лекарственного средства путем имплантации шунта или патрона, как описано в данном документе, в любой из множества целевых областей, описанных в данном документе.
Например, любые шунты или системы, раскрытые в данном документе, могут быть модифицированы путем включения элюирующей лекарственное средство части. Таким образом, некоторые варианты реализации предусматривают шунт, который также выполняет функцию устройства для введения лекарственного средства внутри глаза.
В некоторых вариантах реализации по меньшей мере секция шунта может включать одно или несколько лекарственных средств для создания элюирующей лекарственное средство части. В некоторых вариантах реализации одно или несколько лекарственных средств могут быть распределены по всей длине шунта. Однако в некоторых вариантах реализации одно или несколько лекарственных средств могут присутствовать не во всех частях шунта или только в части шунта.
Например, лекарственное средство может быть внедрено только в один из концов шунта для создания одного конца, элюирующего лекарственное средство, который может быть помещён в переднюю камеру или в область более низкого давления. Кроме того, помимо введения в концевую часть шунта, элюирующая лекарственное средство часть может также быть сформирована в средней части шунта. Соответственно, варианты реализации могут обеспечивать целевое высвобождение лекарственного средства внутри передней камеры, внутри склеры и/или в субконъюнктивальном пространстве или в другой целевой дренирующей области, в зависимости от положения и конфигурации элюирующей лекарственное средство части (частей).
В некоторых вариантах реализации шунт может включать множество элюирующих лекарственные средства частей, каждая из которых может быть предназначена для обеспечения разных значений времени растворения и/или содержать разные лекарственные средства. Соответственно, в некоторых вариантах реализации доставка двух или больше лекарственных средств может осуществляться одновременно с независимыми временными параметрами высвобождения.
Например, шунт может включать множество растворимых секций, каждая из которых может обеспечивать разное время растворения и/или содержать разные лекарственные средства.
Кроме того, в некоторых вариантах реализации шунт может быть импрегнирован или иметь нанесенное покрытие из одного или нескольких фармацевтических и/или биологических агентов, например лекарственных средств, биопрепаратов, фармацевтических препаратов и/или других химикатов. Агент может быть выбран таким образом, чтобы регулировать реакцию организма на имплантацию шунта и последующий процесс заживления. Агент может быть размещён в шунте для доставки в целевую область (области).
Импрегнирование и/или нанесение покрытия из агента может быть осуществлено полностью или частично по внутренней или наружной части шунта. В некоторых вариантах реализации фармацевтический и/или биологический агент может покрывать и/или импрегнировать всю наружную поверхность шунта, всю внутреннюю поверхность шунта, или обе. Альтернативно, фармацевтический и/или биологический агент может покрывать и/или импрегнировать часть наружной поверхности шунта, часть внутренней поверхности шунта, или обе.
В некоторых вариантах реализации, в которых агент импрегнирован в шунт, сам шунт может быть частично или полностью растворимым. Путем включения биопрепаратов, фармацевтических препаратов, лекарственных средств или других химикатов в жидкий желатин формируемый шунт будет импрегнирован биопрепаратами, фармацевтическими препаратами, лекарственными средствами или другими химикатами.
Как было отмечено выше, независимо от того, импрегнирован агент в тело шунта и/или нанесен на него в виде покрытия, элюирующая лекарственное средство растворимая часть (части) может охватывать всю длину или только часть длины шунта.
Кроме того, в некоторых вариантах реализации замедленное или контролируемое высвобождение лекарственного средства может быть обеспечено посредством импрегнированной части или покрытия, обеспечивающими желательную скорость растворения. Такая элюирующая лекарственное средство часть (части) шунта может обеспечивать доставку лекарственного средства, даже безводного потока.
Например, некоторые способы могут включать лечение лекарственным средством или фармацевтическим препаратом, например, путем имплантации внутриглазного шунта с нанесенным покрытием и/или импрегнированного фармацевтическим и/или биологическим агентом, путем местного введения в глаз фармацевтического и/или биологического агента и/или путем инъекции фармацевтического и/или биологического агента в переднюю камеру и/или целевую область истечения, включая любые целевые области истечения, описанные или упомянутые в данном документе, до или после высвобождения шунта из устройства. Пригодные агенты могут включать, например, любые из описанных в следующих патентах США №№: 8785394; 8062657; 7799336; 7790183; 7033605; 6719991; 6558686; 6162487; 5902283; 5853745; и 5624704; и публикации патента США № 2008/0108933; содержание всех этих публикаций включено в полном объеме в данный документ в качестве ссылок. Дополнительные примеры пригодных агентов включают антимитотические фармацевтические препараты, такие как митомицин-C или 5-фторурацил, анти-VEGF (такие как луцентис, макуген, авастин, VEGF или стероиды), антикоагулянты, антиметаболиты, ингибиторы ангиогенеза, стероиды, противовоспалительные средства, антибиотики, бримонидин, тимолол, аналоги простагландина (такие как травопрост, латанопрост и тафлупрост), простамиды (такие как биматопрост), циклоспорин, пилокарпин, кортикостероиды и другие производные стероидов (такие как гидрокортизон, дексаметазон, бекламетазона дипропионат, триамцинолон, триамцинолон ацетат, кортизол бензоат), или другие агенты для лечения состояний глаза, таких как глаукома, сухость глаз, аллергия, или конъюнктивит, в качестве примеров.
Аспекты, связанные с вариантами реализации шунтов для доставки лекарственного средства описаны в параллельно рассматриваемой публикации заявки США № 2012/0197175, поданной 8 декабря 2008 г., публикации заявки США № 2014/0236066, поданной 19 февраля 2013 г., которые в полном объеме включены в данный документ в качестве ссылок.
Элюирующий лекарственное средство шунт, реализующий любые из признаков, описанных или упомянутых в данном документе, может быть имплантирован в любую область глаза для достижения дренирования в любую из целевых областей, описанных или упомянутых в данном документе. Например, шунт может быть имплантирован в супрахориоидальное пространство (с одним концом в передней камере и другим концом в супрахориоидальном пространстве, или весь шунт полностью супрахориоидальный) со способностью доставки лекарственных средств на любом из концов или на обоих концах или в его средней части. Некоторые способы могут быть реализованы таким образом, что множество шунтов (с одним и тем же или разными лекарственными средствами и с одним и тем же или разными временными параметрами высвобождения) может быть имплантировано в разных местах (например, субконъюнктивальное пространство, супрахориоидальное пространство, передняя камера и т.д.). Другие способы и процедуры могут быть проведены для введения любых шунтов, описанных или упомянутых в данном документе. Кроме того, дополнительные процедуры доставки элюирующих лекарственное средство патронов или шунтов в глазу могут быть осуществлены с использованием одной или нескольких систем, или устройств, раскрытых в данном документе. Например, данное описание может быть использовано в сочетании с любыми шунтами, патронами или способами, описанными в параллельно рассматриваемой патентной заявке США №62/344899, поданной 2 июня 2016 г., которая в полном объеме включена в данный документ в качестве ссылки.
В используемом в данном документе значении «контролируемое высвобождение» или «замедленное высвобождение» может относиться к высвобождению агента, такого как лекарственное средство, из композиции или лекарственной формы, в которых агент высвобождается в соответствии с желательным профилем на протяжении длительного периода времени. Например, такое высвобождение может обеспечивать доставку активного вещества на протяжении длительного периода времени, определяемого в данном документе как составляющее от примерно 60 минут до примерно 2, 4, 6, 8 или даже 12 часов. Профили контролируемого высвобождения могут включать, например, профили длительно поддерживаемого высвобождения, пролонгированного высвобождения, пульсирующего высвобождения и отсроченного высвобождения. Контролируемое высвобождение может также быть определено функционально как высвобождение от более 80 до 90 процентов (%) активного ингредиента после примерно 60 минут и примерно 2, 4, 6или даже 8 часов. Контролируемое высвобождение может также быть определено как обеспечивающее доступность активного ингредиента для пациента или субъекта независимо от его поглощения, поскольку некоторые активные вещества не могут абсорбироваться животными.
В отличие от композиций с немедленным высвобождением, композиции с контролируемым высвобождением могут обеспечивать доставку агента субъекту на протяжении длительного периода временив соответствии с предварительно заданным профилем. Такие скорости высвобождения могут обеспечивать терапевтически эффективные уровни агента в течение длительного периода времени и, таким образом, обеспечивают более длительный период фармакологического или диагностического ответа по сравнению с обычными лекарственными формами с быстрым высвобождением. Такие длительные периоды ответа могут обеспечивать много полезных эффектов, которые не достигаются соответствующими быстродействующими препаратами с немедленным высвобождением.
Целью предшествующего описания было дать квалифицированному специалисту в данной области техники возможность практической реализации различных конфигураций, описанных в данном документе. Хотя технология по изобретению была описана конкретно со ссылками на различные фигуры и конфигурации, следует понимать, что они приведены только для иллюстрации и не должны рассматриваться как ограничивающие объем технологии по изобретению.
Может существовать много других способов реализации технологии по изобретению. Различные функции и элементы, описанные в данном документе, могут быть различным образом выделены из представленных тут без выхода за пределы объем технологии по изобретению. Различные модификации таких конфигураций будут очевидными для квалифицированных специалистов в данной области техники, и общие принципы, определенные в данном документе, могут быть применены к другим конфигурациям. Таким образом, рядовой специалист в данной области техники может выполнить много изменений и модификаций в технологии по изобретению без выхода за пределы объем технологии по изобретению.
Следует понимать, что конкретный порядок или иерархия стадий описанных процессов являются иллюстрациями типичных подходов. Подразумевается, что конкретный порядок или иерархия стадий процессов могут быть преобразованы на основании конструктивных предпочтений. Некоторые стадии могут проводиться одновременно. Приложенные пункты с описанием способа представляют элементы различных стадий в примерном порядке и не должны ограничивать конкретно представленные порядок или иерархию.
Термины, такие как «верх», «низ», «впереди», «сзади» и т.п., используемые в данном описании, должны рассматриваться как относящиеся к произвольной системе отсчета, а не к обычной гравитационной системе координат. Таким образом, верхняя поверхность, нижняя поверхность, передняя поверхность и задняя поверхность могут быть направлены вверх, вниз, по диагонали или горизонтально в гравитационной системе координат.
Кроме того, в той степени, в которой термины «включать», «иметь» и т.п. используются в описании или формуле изобретения, такие термины должны быть инклюзивными, аналогично термину «содержать», как «содержать» интерпретируется при использовании в качестве переходного слова в пунктах формулы.
Слово «типичный» используется в данном документе для обозначения «служащий примером, конкретным случаем или иллюстрацией. «Любой вариант реализации, описанный в данном документе как «типичный», не должен обязательно истолковываться как предпочтительный или благоприятный по сравнению с другими вариантами реализации.
Упоминание элемента в единственном числе должно обозначать не «один и только один», если конкретно не указано иное, а «один или несколько». Местоимения мужского рода (например, его) включают женский и средний рода (например, ее и его) и наоборот. Термин «некоторые» относится к одному или нескольким. Выделенные подчеркиванием и/или курсивом заголовки и подзаголовки используются только для удобства, не ограничивают технологию по изобретению, и не упоминаются в связи с интерпретацией описания технологии по изобретению. Все структурные и функциональные эквиваленты элементов различных конфигураций, описанных в данном документе, являвшиеся известными или впоследствии ставшие известными рядовым специалистам в данной области техники, явным образом включены в данный документ в качестве ссылок и должны рассматриваться как входящие в объем технологии по изобретению. Кроме того, ничто из раскрытого в данном документе не предназначено быть всеобщим достоянием независимо от того, было ли такое раскрытие эксплицитно изложено в приведенном выше описании.
Хотя были описаны определенные аспекты и варианты реализации изобретений, они были представлены только в качестве примера, и не должны ограничивать объем изобретений. Действительно, новые способы и системы, описанные в данном документе, могут быть реализованы в различных других формах без выхода за пределы его сущности. Приложенная формула изобретения и ее эквиваленты должны охватывать такие формы или модификации как входящие в пределы объема и сущности изобретений.
Реферат
Группа изобретений относится к медицине. Стыковочное устройство для инжектора предназначено для поддержания положения инжектора относительно глаза при размещении внутриглазного шунта в глазу и содержит основную часть, содержащую удлиненный контактирующий с глазом компонент, имеющий пару зубцов с по меньшей мере одной контактирующей с глазом частью, причем проксимальные концы пары зубцов разделены зазором; и опорный компонент для иглы, соединенный с проксимальными концами пары зубцов, причем опорный компонент для иглы имеет канал для иглы, проходящий до зазора между этими зубцами, при этом канал для иглы определяет ось иглы, направленную к контактирующей с глазом части. Во втором варианте устройство содержит кольцевой контактирующий с глазом компонент, имеющий зазор. Третий вариант устройства содержит дугообразную основную часть, содержащую первый и второй контактирующие с глазом компоненты, соединенные вместе с помощью перемычки, причем первый контактирующий с глазом компонент имеет полукруглую форму и находится на расстоянии от второго контактирующего с глазом компонента; и опорный компонент для иглы, соединенный с дугообразной основной частью, причем опорный компонент для иглы имеет канал для иглы, при этом канал для иглы определяет ось иглы, проходящую через второй контактирующий с глазом компонент по направлению к первому контактирующему с глазом компоненту. Применение данной группы изобретений позволит осуществлять точное выравнивание направляемой опоры для размещения инжектора при осуществлении введения шунта в глаз. 4 н. и 20 з.п. ф-лы, 38 ил.
Формула
Документы, цитированные в отчёте о поиске
Ультразвуковая рукоятка со смещением

Комментарии