Способ комплексного лечения метаболического синдрома - RU2616125C1
Код документа: RU2616125C1
Описание
Изобретение относится к медицине, в частности к терапии, эндокринологии и кардиологии, и касается лечения метаболического синдрома (МС).
Концепция метаболического синдрома существует достаточно длительное время но, тем не менее, привлекает внимание клиницистов, работающих в различных областях медицины. Термин метаболический синдром был выделен в связи с тем, что его клинический фенотип, в первую очередь увеличение окружности талии, помогает выявить лица, подверженные повышенному риску развития сахарного диабета 2 типа, атеросклеротических и сердечно-сосудистых заболеваний, приводя к ухудшению качества жизни больных и высокой смертности. Эксперты ВОЗ называют метаболический синдром новой пандемией XXI века. Распространенность МС в 2 раза превышает распространенность сахарного диабета 2 типа, и в ближайшие 25 лет ожидается увеличение темпов его роста на 50% (Консенсус российских экспертов по проблеме метаболического синдрома в РФ: определение, диагностические критерии, первичная профилактика и лечение // Актуальные вопросы болезней сердца и сосудов. - 2010. - №2. - С. 4-11; Мкртумян A.M. Уникальные эффекты метформина в лечении метаболического синдрома / A.M. Мкртумян и др. // РМЖ. - 2009. - №.10 Эндокринология. - С. 692-698; Чазова И.Е. Метаболический синдром, сахарный диабет 2 типа и артериальная гипертензия / И.Е. Чазова, В.Б. Мычка // Сердце: журнал для практикующих врачей. - 2003. - Т. 2; №3. - С. 102-144).
Теория развития метаболического синдрома в последние 10-15 лет претерпела определенные изменения, роль инсулинорезистентности и гиперинсулиемии как пусковых механизмов патогенеза метаболических нарушений и сахарного диабета остается неоспоримой. Гиперинсулиемия, воздействуя на гипоталамические центры, приводит к развитию гиперфагической реакции и формированию неправильных стереотипов питания, которые в дальнейшем способствуют прогрессированию висцерального ожирения и основных компонентов метаболического синдрома. На чувствительность тканей к инсулину влияют различные факторы, в том числе возраст, избыточная масса тела и особенно распределение жировой ткани, дислипидемия, артериальное давление, а также курение, общее физическое состояние, тренированность организма и, наконец, семейный анамнез по сахарному диабету 2 типа. Причинами развития инсулинорезистентности могут быть стрессы, гиподинамия, злоупотребление алкоголем, курение, травмы, повышение уровня контринсулярных гормонов. Поэтому в основе выделения метаболического синдрома лежит первичная профилактика сердечно-сосудистых заболеваний и сахарного диабета 2 типа.
Тем не менее используемые на сегодняшний день схемы терапии метаболического синдрома не позволяют достичь желаемого результата. Поэтому разработка эффективных способов лечения метаболического синдрома является актуальной проблемой современной медицины.
Проведенными исследованиями по патентной и научно-медицинской литературе найдены различные способы лечения метаболического синдрома.
Известен способ лечения метаболического синдрома, описанный в работе William W. et al. (The effect of metformin and standard therapy versus standard therapy alone in nondiabetic patients with insulin resistance and nonalcoholic steatohepatitis (NASH): a pilot trial // Therapeutic Advances in Gastroenterology. - 2009. - Vol. 2 (3). - P. 157-163), заключается в назначении больным в течение курса лечения антигипертензивной диеты, индивидуально подобранной аэробной физической нагрузки по 30 минут в день, четыре раза в неделю, и препарата метформин в дозе 500 мг в сутки. Общая длительность курса лечения составляет 12 месяцев. По данным авторов в результате проведенного лечения индекс массы тела снижается на 0,9 кг/м, а индекс инсулинорезистентности Homeostasis Model Assessment (HOMA-IR) снижается на 1,58.
Недостатками данного способа лечения являются низкая эффективность при достаточно длительном лечении, заключающаяся в малом снижении инсулинорезистентности и массы тела больного.
Известен способ лечения метаболического синдрома, патент РФ №2457834, МПК А61K 31/175 (опуб. 10.08.2012). Способ лечения метаболического синдрома, предусматривающий назначение в течение курса лечения антигипертензивной диеты, индивидуально подобранной аэробной физической нагрузки и препарата метформин. Дополнительно в курс лечения с первого дня вводят прием препарата мелаксен на ночь за 30 мин до сна в дозе 1-2 мг в течение первых двух недель курса, в дозе 3 мг в течение последующих десяти недель, метформин назначают по 500 мг два раза в сутки; курс лечения составляет 12 недель.
К недостаткам данного способа лечения можно отнести отсутствие четких диетических рекомендаций по продуктам с низким гликемическим индексом (которые являются ключевыми при формировании инсулинорезистентности); малоэффективные дозы метформина (500 мг 2 раза в сутки) и короткий курс лечения - 12 недель, хотя и в комплексе с мелаксеном недостаточно для значительного уменьшения инсулинорезистентности, снижения массы тела, нормализации показателей углеводного и липидного обменов, а также восстановления адаптационных систем организма к стрессу, возникающих как при самом метаболическом синдроме, так и в ходе выполнения диетических рекомендаций.
Известен способ коррекции кризового течения гипертонической болезни и абдоминального ожирения, патент РФ №2542462, МПК А61K 31/135, опуб. 20.02.2015. Данный способ предусматривает лекарственную терапию ингибитором АПФ лизиноприлом, моксогаммой в дозе 200-400 мг/сут и редуксином в дозе 18-30 мг/сут. Препараты вводят в два приема - в утренние часы и спустя 6-7 ч, сначала вводят моксогамму, а спустя 40-60 мин редуксин.
К недостаткам данного способа лечения можно отнести полное отсутствие четких диетических рекомендаций, которые являются одним из ключевых звеньев терапии абдоминального ожирения и метаболических нарушений, в том числе и гипертонической болезни. Улучшения липидного профиля и уровня тощаковой глюкозы не произошло. Неконтролируемая гипертензия (артериальное давление выше 145/90 мм рт.ст.) согласно инструкции к применению является противопоказанием к назначению препарата редуксин, при этом рекомендуемая доза редуксина 18-30 мг достаточно большая и может вызывать побочные явления со стороны сердечно-сосудистой системы и усугублять течение гипертонической болезни. В указанном способе говориться о снижении инсулинорезистентности, однако расчета индекса инсулинорезистентности до и после лечения не приводится.
В качестве прототипа выбран способ лечения ожирения по патенту РФ №2548709, публ. 20.04.2015. Бюл. №11. МПК А61K 31/138, А61Р 3/04, A23L 1/29), основывающийся на уменьшении проявлений инсулинорезистентности, как основного патофизиологического звена, объединяющего комплекс различных нарушений, возникающих на фоне метаболического синдрома.
Способ лечения абдоминального ожирения при метаболическом синдроме включает диетотерапию пониженной калорийности 1200 ккал с ограничением углеводсодержащих продуктов и жиров. В рацион питания включают углеводсодержащие продукты с гликемическим индексом менее 40 и при снижении исходной массы тела на 5% и стабилизации веса в течение 3 месяцев калорийность питания поднимают до расчетной величины, определяемой для пациента по формуле расчета суточной калорийности, рекомендованной ВОЗ с учетом пола, возраста, роста, веса и физической активности. При этом в рацион питания вводят углеводсодержащие продукты с гликемическим индексом 40-69 до снижения веса до заданного уровня. Диетотерапию пониженной калорийности 1200 ккал рекомендуют женщинам и 1500 ккал - мужчинам, назначают метформин по 850 мг 2 раза в день и при снижении исходной массы тела на 5% и стабилизации веса в течение 2 месяцев калорийность питания поднимают до расчетной величины, прием метформина продолжают в течение 6 месяцев.
Недостатки прототипа:
1. Не учитывалось, что масса тела регулируется комплексом биологических механизмов, влияющих на поглощение и трату энергии, а также на скорость метаболических процессов. Серотонинергическая система является важным звеном, регулирующим чувства голода и насыщения. Она избирательно влияет на потребление высокоуглеводной пищи. Недостаточность серотонинергической системы часто связана с гиперфагической реакцией на стресс и формированием различных нарушений пищевого поведения, приводящих к нарастанию массы тела и развитию висцерального ожирения и инсулинорезистентности.
2. Не учитывалась роль витамина D как в патогенезе инсулинорезистентности, так и влиянии его на ренин-ангиотензиновую систему, недостаток которого оказывает существенное влияние на развитие и прогрессирование основных метаболических нарушений.
3. Не учитывалось наличие циркадианной ритмики систем организма, в частности жировой ткани, а также репродуктивной и сердечно-сосудистой систем, которые могут проявляться вегетативными и астеническими нарушениями, в том числе дневной сонливостью.
4. Не учитывался эмоциональный стресс, связанный с переходом на новый стиль питания со значительными ограничениями в привычном рационе.
Задача настоящего изобретения - повышение терапевтического эффекта в лечении метаболического синдрома за счет комплексного воздействия на инсулинорезистентность, серотонинергическую систему и восстановление адаптационной системы к стрессу.
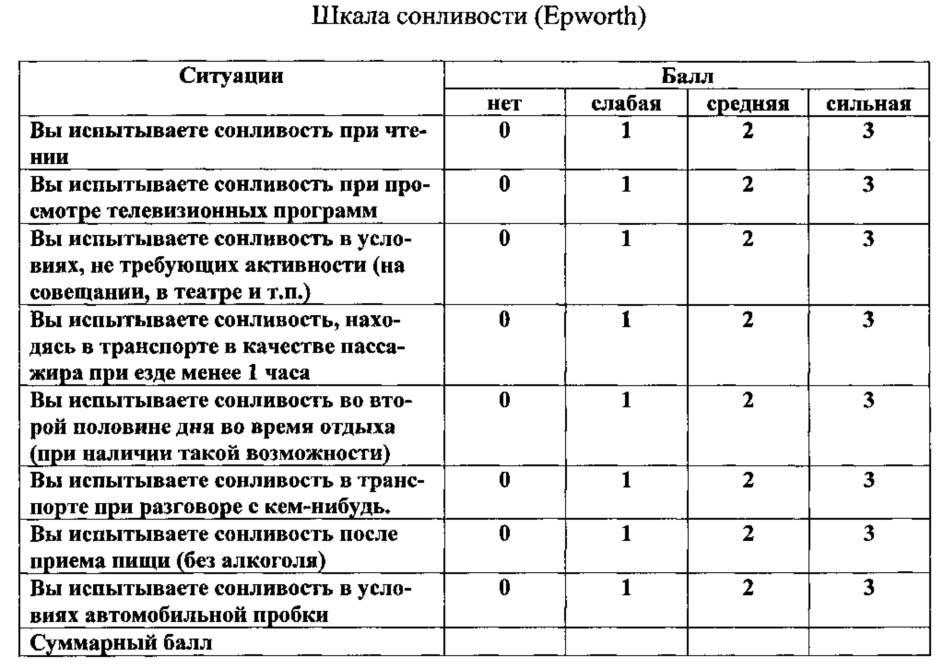
Поставленная задача достигается способом комплексного лечения метаболического синдрома, включающим диетотерапию пониженной калорийности 1200 ккал для женщин и 1500 ккал для мужчин, с ограничением углеводсодержащих продуктов и жиров. Рацион питания включает углеводсодержащие продукты с гликемическим индексом менее 40, назначают метформин и при снижении исходной массы тела на 5% и стабилизации веса в течение 2 месяцев калорийность питания поднимают до расчетной величины, определяемой для пациента по формуле расчета суточной калорийности, рекомендованной ВОЗ с учетом пола, возраста, роста, веса и физической активности. В рацион питания вводят углеводсодержащие продукты с гликемическим индексом 40-69 до снижения веса до заданного уровня. Назначают Редуксин Мет - набор, включающий капсулы: сибутрамин 10 мг плюс микрокристаллическая целлюлоза (МКЦ) 158,5 мг и таблетки метформина 850 мг, которые принимают по 1 капсуле утром, таблетки 2 раза в день, прием Редуксин Мет продолжают в течение 6 месяцев. Проводят оценку состояния пациента по субъективной шкале оценки астении MFI - 20 по субшкале психической астении по вопросам 7, 11, 13, 19, где 7 - когда я занимаюсь чем-либо, я могу сконцентрироваться на этом, 11 - я могу хорошо концентрировать внимание, 13 - мне требуется много усилий для концентрации внимания, 19 - мои мысли легко рассеиваются и по субшкале снижение мотивации по вопросам 4, 9, 15, 18, где 4 - все, что я делаю, доставляет мне удовольствие, 9 - я боюсь дел, которые мне необходимо сделать, 15 - у меня много планов, 18 - мне кажется, что я ничего не делаю, ответы оценивают по пятибалльной системе пункты 4, 15, 7, 11 от «да» - 1 балл до «нет» - 5 баллов, пункты 9, 18, 13, 19 от «да» - 5 баллов до «нет» - 1 балл. Проводят оценку дневной сонливости по шкале сонливости (Epworth), содержащей вопросы о ситуации: 1 - вы испытываете сонливость при чтении, 2 - вы испытываете сонливость при просмотре телевизионных программ, 3 - вы испытываете сонливость в условиях, не требующих активности на совещании, в театре, 4 - испытываете сонливость, находясь в транспорте в качестве пассажира при езде менее 1 часа, 5 - вы испытываете сонливость во второй половине дня во время отдыха, при наличии возможности, 6 - вы испытываете сонливость в транспорте при разговоре с кем-нибудь, 7 - вы испытываете сонливость после приема пищи без алкоголя, 8 - вы испытываете сонливость в условиях автомобильной пробки, которые оценивают: «нет» - 0 баллов, «слабая» - 1 балл, «средняя» - 2 балла, «сильная» - 3 балла. Определяют в сыворотке крови уровень 25 (ОН) - витамина D и при сумме баллов более 12 по субшкале психической астении вопросы 7, 11, 13, 19 или по субшкале снижение мотивации вопросы 4, 9, 15, 18 и при сумме баллов более 11 по шкале сонливости и при снижении содержания 25 (ОН) - витамина D ниже 29 нг/мл назначают аквадетрим в течение первых 6 месяцев в дозе 2000 ME, затем в дозе 1000 ME на протяжении 6 месяцев. Дополнительно в курс лечения с первого дня вводят прием препарата мелаксен на ночь за 30 минут до сна в дозе 1,5 мг в течение первой недели, затем в дозе 3 мг в течение последующих 3 месяцев, затем в дозе 3 мг в течение первых 15 дней каждого месяца, еще в течение 3 месяцев.
Новизна способа
1. В курс лечения с первого дня вводят прием препарата Редуксин Мет, содержащий действующие вещества метформин, сибутрамин и микрокристаллическая целлюлоза. В одной упаковке находятся капсулы, содержащие сибутрамина гидрохлорида моногидрат 10 мг и микрокристаллическую целлюлозу 158,5 мг и таблетки, содержащие метформина 850 мг. Капсулу с сибутрамином 10 мг и МКЦ 158,5 мг принимают утром, таблетку метформина 850 мг принимают 2 раза в день утром и вечером. Прием препарата Редуксин Мет за счет адекватного фармакологического сочетания позволяет усилить и пролонгировать чувство насыщения, воздействуя на серотонинэргическую систему, снижает инсулинорезистентность, способствует снижению абдоминального ожирения, основных компонентов метаболического синдрома, модификации пищевого поведения и длительному поддержанию достигнутых результатов.
2. Дополнительно проводят субъективную оценку астении по шкале MFI-20 (Feuerstein С., 1992) и оценивают по субшкале психической астении по вопросам 7, 11, 13, 19 и по субшкале снижение мотивации по вопросам 4, 9, 15, 18. При сумме баллов больше 12 по субшкале психической астении или субшкале снижение мотивации выявляют соответственно астению. Определяют дневную сонливость по шкале сонливости (Epworth). Суммарный балл 11-15 отражает - избыточную дневную сонливость, 16-24 - выраженную дневную сонливость. Астенические и вегетативные нарушения, снижают адаптационные механизмы организма к стрессу, возникающие как при самом метаболическом синдроме, так и в ходе выполнения диетических рекомендаций, что требует проведения дополнительной терапии.
3. Дополнительно определяют в сыворотке крови уровень 25 (ОН) - витамина D. Оценку результатов осуществляли в соответствии с рекомендациями Международного общества эндокринологов (2011). Оптимальный уровень витамина D в крови соответствует 30-50 нг/мл, недостаточная концентрация 25 (ОН) - витамина D 21-29 нг/мл, а выраженный дефицит витамина D<20 нг/мл. При снижении содержания в сыворотке крови 25 (ОН) - витамина D ниже 29 нг/мл назначают Аквадетрим (действующее вещество холекальциферол - витамин D3) в дозе 2000 ME в сочетании с диетотерапией углеводсодержащих продуктов с низким гликемическим индексом и приемом метформина в дозе 850 мг 2 раза в сутки быстрее повышает чувствительность тканей к инсулину, то есть благоприятно влияет на основное патогенетическое звено метаболического синдрома (инсулинорезистентность), тем самым уменьшает или прекращает прогрессирование его основных компонентов. Аквадетрим назначают в дозе 2000 ME в течение 6 месяцев, затем переходят на 1000 ME.
4. В курс лечения с первого дня вводят прием препарата мелаксен (действующее вещество мелатонин) на ночь за 30 минут до сна в дозе 1,5 мг в течение первой недели, затем в дозе 3 мг в течение последующих 3 месяцев. Затем в дозе 3 мг в течение первых 15 дней каждого месяца, последующих 3 месяцев. Прием мелаксена позволяет снизить астенические и вегетативные нарушения, повысить адаптационные механизмы организма, снизить гиперфагическую реакцию и эмоциональный стресс, возникающий как на фоне метаболических нарушений, так и на фоне диетотерапии, уменьшить инсулинорезистентность, ускорить снижение массы тела, нормализовать углеводный и липидный обмены, оказывать гипотензивное воздействие.
Совокупность существенных признаков изобретения позволяет получить новый технический результат - добиться более выраженной динамики снижения абдоминального ожирения и компонентов метаболического синдрома за счет комплексного воздействия на инсулинорезистентность, серотонинергическую систему и повышение адаптационных механизмов организма к стрессовым реакциям и мотивации к рекомендуемой терапии, с формированием рационального пищевого поведения. Данный способ лечения усиливает и пролонгирует чувство насыщения, уменьшает поступление энергии за счет снижения количества потребляемой пищи, предотвращает эмоциональный дискомфорт, возникающий на фоне диетотерапии, модифицирует пищевое поведение, повышает приверженность к проводимой терапии и адаптационные механизмы организма к стрессовым реакциям, уменьшает вегетативные и астенические нарушения, в том числе дневную сонливость, за счет восстановления циркадных ритмов секреции мелатонина. Комплексная терапия - диетотерапия с пониженным ГИ в сочетании с Редуксин Мет, аквадетрим, мелаксен продемонстрировала существенные преимущества по сравнению только диетотерапии с пониженным ГИ в сочетании с метформином. Наблюдалась более выраженная динамика веса, компенсация метаболических нарушений, снижение гиперфагической реакции на стресс и повышение приверженности к лечению. Данный способ лечения облегчает выполнение рекомендации по изменению образа жизни, предотвращает рецидивы заболевания благодаря грамотному сочетанию фармакотерапии и диетотерапии, побочные действия препаратов нивелируются и достигается максимально благоприятный эффект.
Препарат Редуксин Мет (рег. №: ЛП-002403 от 18.03.14) содержит два отдельных лекарственных средства в одной упаковке: таблетки метформина в дозе 850 мг и капсулы, содержащие в своем составе сибутрамин 10 мг и микрокристаллическую целлюлозу 158,5 мг. Метформин повышает чувствительность периферических рецепторов к инсулину и утилизацию глюкозы клетками. Тормозит глюконеогенез в печени. Задерживает всасывание углеводов в кишечнике. Увеличивает транспортную емкость всех типов мембранных переносчиков глюкозы. Оказывает благоприятный эффект на метаболизм липидов: снижает содержание общего холестерина, липопротеинов низкой плотности и триглицеридов. Сибутрамин селективно тормозит обратный захват серотонина и норадреналина из синаптической щели в нейронах ЦНС. Усиливает и пролонгирует чувство насыщения. Активирует β3- и β4-адренорецепторы адипоцитов, стимулирует процессы термогенеза и увеличивает расход энергии организма. Сибутрамин за счет действия на обе стороны энергетического обмена способствует снижению массы тела и длительному поддержанию достигнутых результатов. Целлюлоза микрокристаллическая является энтеросорбентом, обладает сорбционными свойствами и неспецифическим дезинтоксикационным действием. Связывает и выводит из организма различные микроорганизмы, продукты их жизнедеятельности, токсины экзогенной и эндогенной природы, аллергены, ксенобиотики, а также избыток некоторых продуктов обмена веществ и метаболитов, ответственных за развитие эндогенного токсикоза. Одновременное применение метформина и сибутрамина с целлюлозой микрокристаллической увеличивает терапевтическую эффективность используемой комбинации у пациентов с метаболическим синдромом
Препарат мелаксен, действующее вещество мелатонин. Регистрационный номер: П N015325/01 от 29.08.2008. Фармакотерапевтическая группа: адаптогенное средство. Мелаксен является синтетическим аналогом гормона шишковидной железы - эпифиза, синтезирован из аминокислот растительного происхождения, хорошо проникает через гематоэнцефалический барьер. Мелаксен оказывает благоприятное влияние на сосудистый тонус, повышает продукцию оксида азота, за счет этого снижает показатели артериального давления; благоприятно влияет на липидный спектр крови за счет прооксидантных и антиоксидантных эффектов; физиологически нормализует циркадные ритмы и регулирует цикл сон-бодрствование, способствует нормализации ночного сна, уменьшает вегетативные и астенические нарушения, в том числе дневную сонливость, тем самым благоприятно влияет на адаптацию к стрессовым реакциям, возникающие при метаболическом синдроме (Регистр лекарственных средств России. Энциклопедия лекарств. / Под редакцией Г.Л. Вышковского. - М.: Издательство «РЛС», 2006. - С. 490; Мелатонин: теория и практика / Под ред. С.И. Рапопорта, В.А. Голиченкова - М.: ИД «МЕДПРАКТИКА"М», 2009. - С. 79-90). Введение в курс лечения препарата мелаксен больным с метаболическим синдромом уменьшает инсулинорезистентность, ускоряет снижение массы тела, нормализует углеводный и липидный обмены. Это происходит за счет активации периферических рецепторов к инсулину путем фосфорилирования тирозинкиназы, а также восстановления суточного ритма активности жировой ткани (Anhe G.F. In vivo activation of insulin receptor tyrosine kinase by melatonin in the rat hypothalamus. / G.F. Anhe [et al.] // J. Neurochem. - 2004. - Vol. 90. - P. 559-566;
Препарат Аквадетрим, действующее вещество колекальциферол (Витамин D3), Регистрационный номер: П №014088/01-061008 является естественной формой витамина D (Справочник Видаль. Лекарственные препараты в России. Справочник М.: Астра Фарм Сервис, 2007. - С. 206). Витамин D в отличие от всех других витаминов не является собственно витамином в классическом смысле этого термина, так как он: а) биологически не активен; б) за счет двухступенчатой метаболизации в организме превращается в активную - гормональную форму 25 (ОН) - витамин D и в) оказывает многообразные биологические эффекты за счет взаимодействия со специфическими рецепторами (VDR - Vitamin D Receptors), локализованными в ядрах клеток многих тканей и органов (головного мозга, поджелудочной железы, молочной железы, кишечника, иммунокомпетентных клетках). Эти факты позволяют говорить о наличии в организме единой эндокринной системы гормона D, функции которой состоят в генерировании и модулировании биологических реакций более чем в 40 тканях-мишенях посредством регуляции генной транскрипции в ДНК (медленный геномный механизм) и быстрых негеномных молекулярно-клеточных реакций (Шварц Г.Я. Витамин D и D-гормон. М.: Анахарсис, 2005. 152 с.; Castro L.C. The vitamin D endocrine system / Arq Bras Endocrinol Metabol. - 2011. - Vol. 55(8). - P. 566-575). Пациенты с гиповитаминозом D подвергаются более высокому риску резистентности к инсулину и развитию метаболического синдрома. Наличие витамина D рецепторов (VDR) и витамин D-связывающих белков (ДАД) в ткани поджелудочной железы и отношения между некоторыми аллельными вариациями в генах VDR и ДАД связано с толерантностью к глюкозе и секреции инсулина. Дополнительный прием витамина D может благоприятно влиять на чувствительность клеток к инсулину и функцию β-клеток поджелудочной железы у пациентов с метаболическим синдромом; улучшать электролитные нарушения, поддерживать гомеостаз и артериальное давления, то есть позволяет предотвратить или смягчить гипертонию (Плещева А.В. Витамин D и метаболизм: факты, мифы и предубеждения / А.В. Плещева, Е.А. Пигарова, Л.К. Дзеранова // Ожирение и метаболизм. - 2012. - №2. - С. 33-42; Chiu KC, Chu A, Go VLW et al. Hypovitaminosis D is associated with insulin resistance and β cell dysfunction // Am J Clin Nutr. - 2004. - Vol. 79 - P. 820-825; Talaei A., Mohamadi M., Adgi Z. The effect of vitamin D on insulin resistance in patients with type 2 diabetes // Diabetol Metab Syndr. - 2013. - Vol. 5(1). P.8) Поэтому назначение Аквадетрим (Витамина D3) позволяет дополнительно воздействовать на основные звенья патогенеза метаболического синдрома, тем самым повысить эффективность лечения.
Способ осуществляется следующим образом. На начальном этапе проводим диагностику компонентов МС (Всероссийского научного общества кардиологов, 2009) (Консенсус российских экспертов по проблеме метаболического синдрома в РФ: определение, диагностические критерии, первичная профилактика и лечение // Актуальные вопросы болезней сердца и сосудов. - 2010. - №2. - С. 4-11). Основным критерием МС является центральный (абдоминальный) тип ожирения - окружность талии (ОТ) более 80 см у женщин и более 94 см у мужчин. Дополнительными критериями являются артериальная гипертония (АД≥130/85 мм рт.ст.), повышение уровня триглицеридов (ТГ≥1,7 ммоль/л), снижение уровня холестерина липопротеинов высокой плотности (ХС ЛПВП <1,0 ммоль/л у мужчин, <1,2 ммоль/л у женщин), повышение уровня холестерина липопротеинов низкой плотности (ХС ЛПНП >3,0 ммоль/л), гипергликемия натощак (глюкоза в плазме крови натощак ≥6,1 ммоль/л) и нарушение толерантности к глюкозе (НТГ) (глюкоза в плазме крови через 2 часа после нагрузки глюкозой в пределах ≥7,8 и ≤11,1 ммоль/л). Наличие у больного центрального ожирения и двух из дополнительных критериев являлись основанием для диагностирования у него метаболического синдрома. Избыточную массу тела и ожирение выявляли на основании индекса массы тела (ИМТ) Кетле (1997) (Ожирение: этиология, патогенез, клинические аспекты / Под ред. И.И. Дедова Г.А. Мельниченко. - М.: Медицинское информационное агентство, 2004. - С. 19-21). ИМТ - отношения массы тела (в кг) к росту (в м2). Нормальную массу тела диагностировали при ИМТ от 18,5-24,9 кг/м2, избыточную массу тела при ИМТ, равном 25,0-29,9 кг/м2, ожирение 1 степени при ИМТ - 30,0-34,9 кг/м2, ожирение 2 степени при ИМТ - 35,0-39,9 кг/м2 и ожирение 3 степени при ИМТ 40 кг/м2 и более. Наиболее простым методом оценки резистентности к инсулину является индекс инсулинорезистентности HOMA-IR - Homeostasis Model Assessment of Insulin Resistance). Matthews DR et al. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentrations in man. - Diabetologia, 1985. - Vol. 28 (7). - P. 412-419). Индекс HOMA-IR рассчитывают по формуле: HOMA-IR = глюкоза натощак (ммоль/л) × инсулин натощак (мкЕд/мл)/22,5. За оптимальный показатель HOMA-IR принимается его значение 2,7. При повышении уровня глюкозы или инсулина натощак индекс HOMA-IR соответственно растет. Индекс HOMA-IR не входит в основные диагностические критерии метаболического синдрома, но его используют в качестве дополнительных лабораторных исследований этого профиля. Обеспеченность организма витамина D проводили путем определения содержания 25 (ОН) - витамина D. Оценку результатов осуществляли в соответствии с рекомендациями Международного общества эндокринологов (2011). Оптимальный уровень витамина D в крови соответствует 30-50 нг/мл, недостаточная концентрация 25 (ОН) - витамина D 21-29 нг/мл, а выраженный дефицит витамина D<20 нг/мл. Уровень мелатонина в сыворотке крови определяли в утренние часы в 7.00.
Всем пациентам до рекомендуемого способа лечения метаболического синдрома и после проводимой терапии проводилась субъективная оценка астении, которая оценивалась по шкале MFI-20 (Feuerstein С, 1992). Шкала состоит из 20 утверждений, отражающих разные аспекты астении, сгруппированных в 5 субшкал, содержащих 4 вопроса. Субшкала составлена таким образом, чтобы исключить влияние субъективного фактора, содержит 2 вопроса, подтверждающих астению, и 2 вопроса, опровергающих ее. Каждое утверждение ранжируется по пятибалльной системе. Оценка субшкалы является суммой баллов отдельных составляющих ее вопросов у каждого больного и может варьировать в интервале от 4 до 20 баллов. Использование общего количества баллов всех 20 утверждений не рекомендуется. Итоговые баллы могут использоваться для принятия целостного решения относительно степени тяжести астении. Для более точной дифференциации состояния рекомендуется использовать следующие субшкалы общей астении: общая астения - вопросы 1,5, 12, 16; физическая астения - вопросы - 2, 8, 14, 20; пониженная активность - вопросы 3, 6, 10, 17; снижение мотивации - вопросы 4, 9, 15, 18; психическая астения - вопросы 7, 11, 13, 19. Сумма баллов больше 12 хотя бы по одной шкале подтверждает наличие астении (Приложение 4). Мы используем с диагностической целью субшкалу психической астении вопросы 7, 11, 13, 19, где 7 - когда я занимаюсь чем-либо, я могу сконцентрироваться на этом, 11 - я могу хорошо концентрировать внимание, 13 - мне требуется много усилий для концентрации внимания, 19 - мои мысли легко рассеиваются и субшкалу снижение мотивации вопросы 4, 9, 15, 18, где 4 - все, что я делаю, доставляет мне удовольствие, 9 - я боюсь дел, которые мне необходимо сделать, 15 - у меня много планов, 18 - мне кажется, что я ничего не делаю. Ответы оценивают по пятибалльной системе пункты 4, 15, 7, 11 от «да» - 1 балл до «нет» - 5 баллов, пункты 9, 18, 13, 19 от «да» - 5 баллов до «нет» - 1 балл. При сумме баллов более 12 по субшкале психической астении вопросы 7, 11, 13, 19 или по субшкале снижение мотивации вопросы 4, 9, 15, 18 диагностируем астению. Также определяем дневную сонливость по шкале сонливости (Epworth). Эпвортская шкала считается простым и надежным методом измерения выраженности дневной сонливости (слабой, средней или сильной степени) у взрослых по восьми различным жизненным ситуациям (Johns M.W. // Sleep. - 1991. - Vol. 14, N 6. - P. 540-545). Шкала содержит вопросы о ситуации: 1 - вы испытываете сонливость при чтении, 2 - вы испытываете сонливость при просмотре телевизионных программ, 3 - вы испытываете сонливость в условиях, не требующих активности на совещании, в театре, 4 - испытываете сонливость, находясь в транспорте в качестве пассажира при езде менее 1 часа, 5 - вы испытываете сонливость во второй половине дня во время отдыха, при наличии возможности, 6 - вы испытываете сонливость в транспорте при разговоре с кем-нибудь, 7 - вы испытываете сонливость после приема пищи без алкоголя, 8 - вы испытываете сонливость в условиях автомобильной пробки, которые оценивают: «нет» - 0 баллов, «слабая» - 1 балл, «средняя» - 2 балла, «сильная» - 3 балла. Разброс значений может достигать от 0 до 24. Суммарный балл 0-10 отражает нормальные значения, 11-15- избыточную дневную сонливость, 16-24 - выраженную дневную сонливость (Приложение 5). По шкале сонливости при сумме баллов более 11 определяют избыточную или выраженную дневную сонливость.
После пациентам с метаболическим синдромом составляется диетотерапия и назначается Редуксин Мет набор: капсулы сибутрамин 10 мг плюс микрокристаллическая целлюлоза 158,5 мг и таблетки метформина 850 мг, которые принимают сибутрамин + МКЦ по 1 капсуле утром, метформин по 850 мг 2 раза в день. При снижении исходной массы тела на 5% и стабилизации веса в течение 2 месяцев калорийность питания поднимают до расчетной величины, определяемой для пациента по формуле расчета суточной калорийности, рекомендованной ВОЗ с учетом пола, возраста, роста, веса и физической активности. В рацион питания вводят углеводсодержащие продукты с гликемическим индексом 40-69 до снижения веса до заданного уровня, прием Редуксин Мет продолжают в течение 6 месяцев. При снижении содержания 25 (ОН) - витамина D ниже 29 нг/мл назначают аквадетрим в течение первых 6 месяцев в дозе 2000 ME, затем в дозе 1000 ME на протяжении 6 месяцев. Дополнительно с первого дня терапии назначают мелаксен на ночь за 30 минут до сна в дозе 1,5 мг в течение первой недели, затем в дозе 3 мг в течение последующих 3 месяцев. В течение последующих 3 месяцев переходят на прием препарата мелаксен на ночь за 30 минут до сна в дозе 3 мг в течение первых 15 дней каждого месяца.
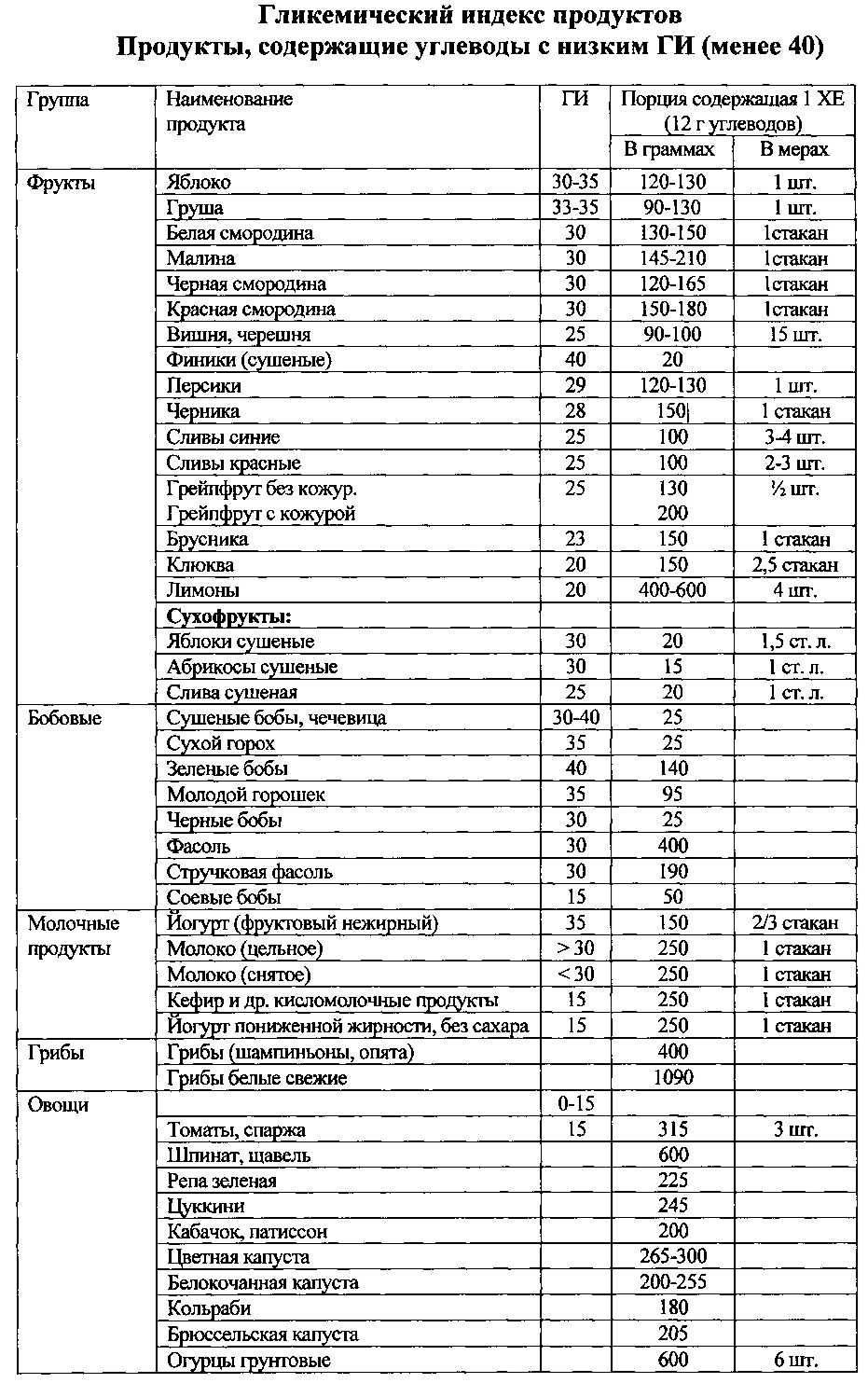
Основная цель диеты - уменьшить энергоемкость рациона питания пациента. Это достигалось за счет снижения общего количества жиров и углеводов. Доля жиров в рационе должна составлять 25%, количество углеводов 55% суточной калорийности. Эндокринолог назначает диетотерапию пониженной калорийности 1200 ккал для женщин и 1500 ккал для мужчин. Подбор углеводсодержащих продуктов осуществлялся в зависимости от гликемического индекса продуктов. Так основу рациона составляют углеводсодержащие продукты с низким гликемическим индексом - менее 40 (полисахариды и клетчатка), незначительно повышающие содержание в плазме инсулина в результате их медленного всасывания, список этих продуктов мы даем пациенту (Приложение 1). Ограничиваем в питании углеводсодержащие продукты со средним гликемическим индексом 40-69 (Приложение 2) и высоким более 70 (Приложение 3). Данные углеводсодержащие продукты, как правило, моно- и дисахариды, в результате быстрого всасывания увеличивают содержание в плазме инсулина, который способствует отложению жира в адипоцитах. При этом эндокринолог объясняет нежелательную роль запрещенных продуктов на углеводный обмен и предоставляет полный перечень этих продуктов. В качестве образца составляется примерный суточный рацион питания. Эндокринолог просит прийти пациента через месяц.
При снижении исходной массы тела на 5% и более от исходного уровня и стабилизации веса в течение 2 месяцев калорийность питания поднимают до расчетной величины, рекомендованной ВОЗ, определяемой для пациента по формуле расчета суточной калорийности, соответствующей норме потребности организма в пищевых веществах и энергии с учетом пола, возраста, роста, веса и физической активности,
для женщин:
18-30 лет (0,0621 × реальная масса тела (кг) + 2,0357)×240 × k,
31-60 лет (0,0342 × реальная масса тела (кг) + 3,5377)×240 × k,
старше 60 лет (0,0377 × реальная масса тела (кг) + 2,7545)×240 × k;
для мужчин:
18-30 лет (0,0630 × реальная масса тела (кг) + 2,8957)×240 × k,
31-60 лет (0,0484 × реальная масса тела (кг) + 3,6534)×240 × k,
старше 60 лет (0,0491 × реальная масса тела (кг) + 2,4587)×240 × k;
где k - поправочный коэффициент на произвольную двигательную активность. При низком уровне физической активности пациента коэффициент равен 1,1, при умеренной физической активности - коэффициент равен 1,3, при высоком уровне физической активности - 1,5.
При этом в рацион питания вводят углеводсодержащие продукты со средним гликемическим индексом 40-69 (Приложение 2) до снижения веса до заданного уровня (World Health Organisation. Prevention and management of the global epidemic of obesity. Report of the WHO consultation on obesity. World Health Organisation. Geneva 1998). Заданный уровень определяется, исходя из формулы индекса массы тела:
индекс массы тела = масса тела (кг)/рост (м)2.
Из этой формулы мы и определяем необходимый показатель веса, к которому будет стремиться пациент: необходимый вес - индекс массы тела (равный 24,9, так как это значение соответствует нормальной массе тела) × рост (м)2 (World Health Organisation. Prevention and management of the global epidemic of obesity. Report of the WHO consultation on obesity. World Health Organisation. Geneva 1998). Включение в диету продуктов со средним гликемическим индексом обеспечивает пациенту больший выбор продуктов питания и тем самым способствует расширению пищевого рациона и делает диету более разнообразной.
При подъеме калорийности питания до расчетной величины пациент продолжает прием Редуксин Мет в течение 6 мес.
Пример 1. Пациент Н.В.А., 35 лет. Последние 2,5-3 месяца отмечает ухудшение состояния в связи с усилением головных болей, связанных с повышением артериального давления, быстрой утомляемостью, слабостью, снижением работоспособности. При росте 180 см вес составляет 113 кг. Прибавку в весе отмечает в течение последних 7 лет, связывает со снижением физической активности, «сидячим» и стрессовым видом работы. Попыток снизить вес не было. Из-за усиления головной боли и повышения артериального давления до 150/90 мм рт.ст. вынужден был обратиться к врачу. У врачей по поводу избыточного веса и повышения артериального давления не наблюдается.
Объективно: центральный (абдоминальный) тип ожирения - объем талии 114 см, индекс массы тела - 34,87. По биохимическим анализам в сыворотке крови уровень триглицеридов 2,5 ммоль/л, уровень ХС ЛПНП 4,5 ммоль/л, уровень ХС ЛПВП 1,0 ммоль/л. Уровень тощаковой гликемии 6,0 ммол/л, уровень тощакового инсулина 25,7 мкЕд/мл, индекс HOMA-IR - 6,85. Показатели свертываемости крови: тромбиновое время (АЧТВ) - 24 с; фибриноген - 4,3 г/л. Содержания 25 (ОН) - витамина D 19 нг/мл, мелатонина - 24 пг/мл.
При субъективной оценке астении была выявлена психическая астения (вопросы 7, 11, 13, 19) и снижение мотивации (вопросы 4, 9, 15, 18). Сумма баллов составила 13 и 14 соответственно. При оценке дневной сонливости выявили выраженную дневную сонливость, суммарный балл составил - 17.
У нашего пациента индекс массы тела 34,87 соответствует первой степени ожирения. На первом этапе лечения мы должны стремиться к снижению до избыточной массы тела. Поэтому определяем вес нашего пациента, соответствующий избыточной массе тела. Необходимый вес равен: индекс массы тела (29,9 - это значение соответствует избыточной массе тела) × рост (м)2 - 29,9×3,24=96,9 кг. Затем определяем массу тела пациента, которая соответствует норме. Необходимый вес равен: индекс массы тела (24,9 - это значение соответствует нормальной массе тела) × рост (м)2 - 24,9×3,24=80,7 кг.
Таким образом, избыточная масса тела нашего пациента будет при 96,9 кг, нормальная масса тела - при 80,7 кг.
Врач-эндокринолог рассказал о выявленных метаболических нарушениях, степени ожирения и предложил метод лечения метаболического синдрома по заявленному способу и разъяснил особенность действия углеводсодержащих продуктов на обмен веществ, действия метформина, сибутрамина, микрокристаллической целлюлозы, аквадетрима и мелаксена на выявленные метаболические нарушения. При этом проведена беседа о негативном влиянии запрещенных продуктов на углеводный обмен и предоставлен полный перечень этих продуктов (см. Приложение 1-3). В качестве образца был составлен примерный суточный рацион питания. Калорийность рациона 1500 ккал, 25% рациона составили жиры, 55% - углеводы. В качестве информации предоставлен пациенту список углеводсодержащих продуктов с низким гликемическим индексом менее 40 (Приложение 1). Назначен прием Редуксин Мет набор: капсулы сибутрамин 10 мг плюс микрокристаллическая целлюлоза 158,5 мг и таблетки метформина 850 мг, которые принимают следующим образом: сибутрамин + МКЦ по 1 капсуле утром, метформин по 850 мг 2 раза в день, аквадетрим в дозе 2000 ME, мелаксен на ночь за 30 минут до сна в дозе 1,5 мг в течение первой недели, затем в дозе 3 мг в течение последующих 3 месяцев. Врач попросил прийти пациента через месяц.
В течение первого месяца рекомендуемого лечения вес снизился на 4,5 кг, объем талии уменьшился на 4 см, уровень артериального давления стабилизировался на 120-128/78-80 мм рт. ст. В течение второго месяца вес снизился на 3,3 кг, объем талии уменьшился на 2,5 см, уровень артериального давления стабилизировался на 120-124/77-76 мм рт.ст. За два месяца применяемого способа лечения метаболического синдрома объем талии уменьшился на 6 см, вес снизился на 7,8 кг (5% от исходного веса).
В течение последующих двух месяцев наблюдалась стабилизации веса в пределах 101-102 кг. После чего пациенту был расширен пищевой рацион за счет включения в пищу углеводсодержащих продуктов, имеющих средний гликемический индекс 40-69. Калорийность рациона увеличили до расчетной величины по формуле расчета суточной калорийности, соответствующей норме потребности организма в пищевых веществах и энергии с учетом пола, возраста, роста, веса и физической активности, рекомендованной ВОЗ: 0,0484 × (реальная масса тела уже после снижения веса на 11 кг составила 102 кг)+3,6534)×240×1,1=2267,8 ккал. Таким образом, калорийность суточного рациона пациента составила 2268 ккал. Рекомендовано продолжить прием Редуксин Мет в течение 6 месяцев. Аквадетрим в дозе 2000 ME пациент принимает первые 6 месяцев, затем переходит на 1000 ME в течение еще 6 мес. Пациент после приема мелаксена на ночь за 30 минут до сна в дозе 3 мг в течение 3 месяцев продолжает прием в дозе 3 мг в течение первых 15 дней каждого месяца еще в течение 3 месяцев.
Таким образом, полный курс лечения составил 12 месяцев. Но уже через 6 месяцев от начала лечения объем талии как основной индикатор абдоминального ожирения соответствовал 100 см, масса тела - 97 кг, то есть наблюдалось уменьшения объема талии на 14 см и снижение массы тела на 16 кг. Артериальное давление было 116-120/70-74 мм рт.ст. При субъективной оценке астении нарушений диагностировано не было (сумма баллов составила 10). При оценке дневной сонливости нарушений не выявили, суммарный балл составил - 3. Пациент хорошо переносил рекомендуемую методику лечения абдоминального ожирения при метаболическом синдроме. За это время пациент отмечает, что сформировались определенные стереотипы в питании: прием пищи в 6-7 раз в день, полноценный завтрак по утрам, полное исключение «перекусов» на работе с заменой их обедом в столовой, включением в рацион овощных салатов, обезжиренных белковых продуктов и кисломолочных продуктов. Пациент отмечает, что после приема пищи сохраняется чувство насыщения на более длительный промежуток времени, чем до лечения.
По биохимическим показателям в сыворотке крови через 6 месяцев на фоне лечения указанным способом выявили нормализацию показателей липидограммы (уровень триглицеридов 1,0 ммоль/л, уровень ХС ЛПНП 1,9 ммоль/л, уровень ХС ЛПВП 1,3 ммоль/л). Улучшение показателей углеводного обмена (уровень тощаковой гликемии 4,3 ммоль/л, уровень тощакового инсулина 7,1 мкЕд/мл) и снижения инсулинорезистентности на 5,5 (индекс HOMA-IR - 1,4). Показатели свертываемости крови: тромбиновое время (АЧТВ) - 30 с; фибриноген - 2,8 г/л. Содержания 25 (ОН) - витамина D 30 нг/мл, мелатонина - 44 пг/мл.
Через 12 месяцев лечения метаболического синдрома по предложенному способу было достигнуто стойкое снижение веса до 90 кг (на 23 кг) и объема талии до 95 см (на 19 см), индекс массы тела составил 27,7 (на 7,2 кг/м2). Артериальное давление было 120/70 мм рт.ст. Жалоб пациент не предъявлял, слабость, снижение трудоспособности и головные боли, связанные с повышением артериального давления, не беспокоили. Сформировались правильные пищевые стереотипы. Контрольное исследование показателей крови через 12 месяцев лечения диагностировало снижение уровня триглицеридов до 0,8 ммоль/л и уровня ХС ЛПНП 1,6 ммоль/л, повышение уровня ХС ЛПВП до 1,6 ммоль/л. Уровень тощаковой гликемии 4,0 ммоль/л, уровень тощакового инсулина 5,1 мкЕд/мл, индекс HOMA-IR - 0,9. Концентрация 25 (ОН) - витамина D 45 нг/мл, мелатонина - 64 пг/мл. Показатели свертываемости крови: тромбиновое время (АЧТВ) - 30 с; фибриноген - 2,9 г/л.
Таким образом, после проведенного лечения у пациента диагностировали снижение индекса массы тела - на 7,2 кг/м2, индекса инсулинорезистентности HOMA-IR - на 5,95. При этом отмечалось снижение уровня триглицеридов на 1,7 ммоль/л, повышение уровня липопротеидов высокой плотности на 0,6 ммоль/л, снижение уровня липопротеидов низкой плотности на 2,9 ммоль/л. Нормализация показателей свертывающей системы крови. Компенсирован выраженный дефицит витамина D до оптимальной концентрации - с 19 до 45 нг/мл, восстановлен уровень мелатонина - с 24 до 64 пг/мл. При субъективной оценке астении нарушений диагностировано не было: сумма баллов психической астении вопросы - 5, по субшкале снижение мотивации - 4). Дневной сонливости по шкале сонливости не диагностировали (сумма баллов 1)
С помощью предлагаемого способа было проведено лечение 98 пациентов (50 женщин и 48 мужчин) в возрасте 20-45 лет с абдоминальным ожирением и различным сочетанием компонентов МС.
Показатели эффективности проводимой терапии представлены в таблице 1, 2, 3.
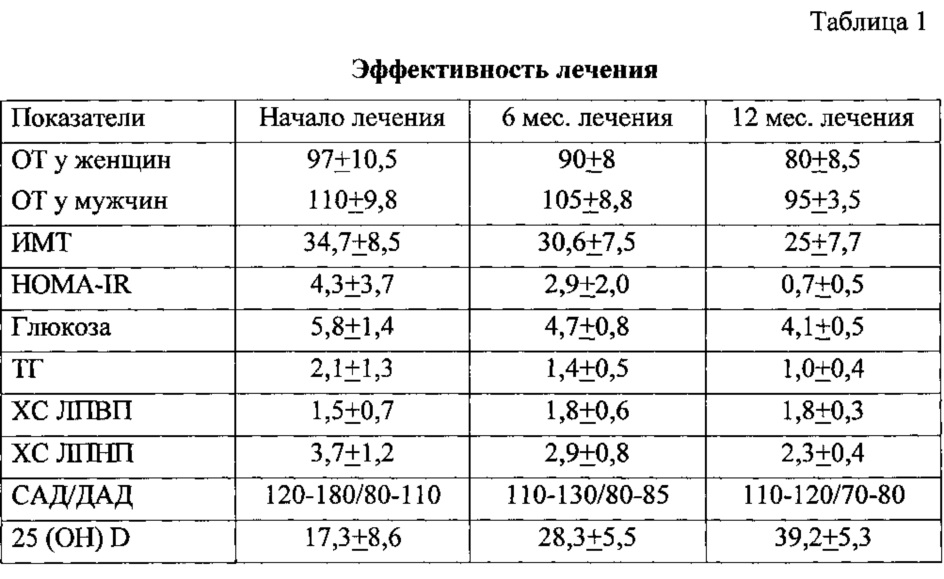


В результате лечения метаболического синдрома по предложенному способу было достигнуто более выраженное и стойкое снижение инсулинорезистентности, антропометрических показателей (объем талии, масса тела), нормализация показателей артериального давления, повышение адаптационных механизмов организма к стрессовым реакциям с модификацией пищевого поведения, исчезновение вегетативных и астенических нарушений, в том числе дневной сонливости, за счет восстановления циркадных ритмов секреции мелатонина, что вместе с комплексным приемом Редусин Мет и аквадетрима уменьшает развитие и прогрессирование метаболических нарушений.
Данный способ лечения усиливает и пролонгирует чувство насыщения, уменьшает поступление энергии за счет снижения количества потребляемой пищи, предотвращает эмоциональный дискомфорт, возникающий на фоне диетотерапии, модифицирует пищевое поведение, повышает приверженность к проводимой терапии и адаптационные механизмы организма к стрессовым реакциям, уменьшает вегетативные и астенические нарушения, в том числе дневную сонливость, за счет восстановления циркадных ритмов секреции мелатонина. Комплексная терапия - диетотерапия с пониженным ГИ в сочетании с Редуксин Мет, аквадетрим, мелаксен продемонстрировала существенные преимущества по сравнению только диетотерапии с пониженным ГИ в сочетании с метформином. Наблюдалась более выраженная динамика веса, компенсация метаболических нарушений, улучшение комплаентности больных. Данный способ лечения облегчает выполнение рекомендации по изменению образа жизни, предотвращает рецидивы заболевания.
Приложение 1
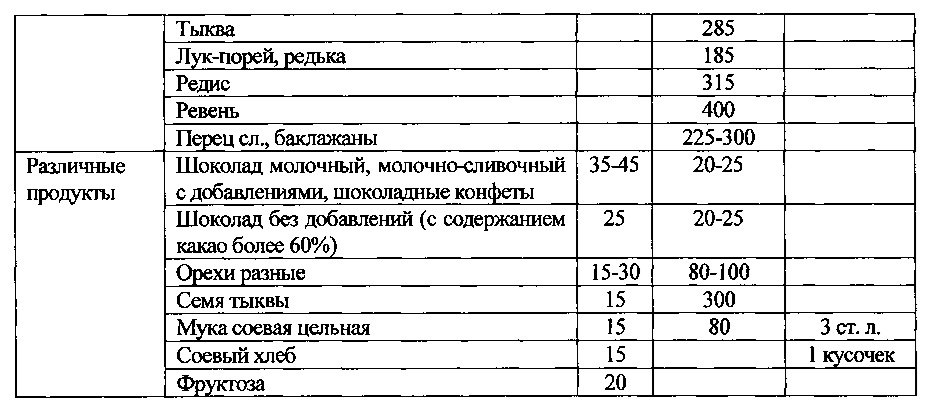
Приложение 2
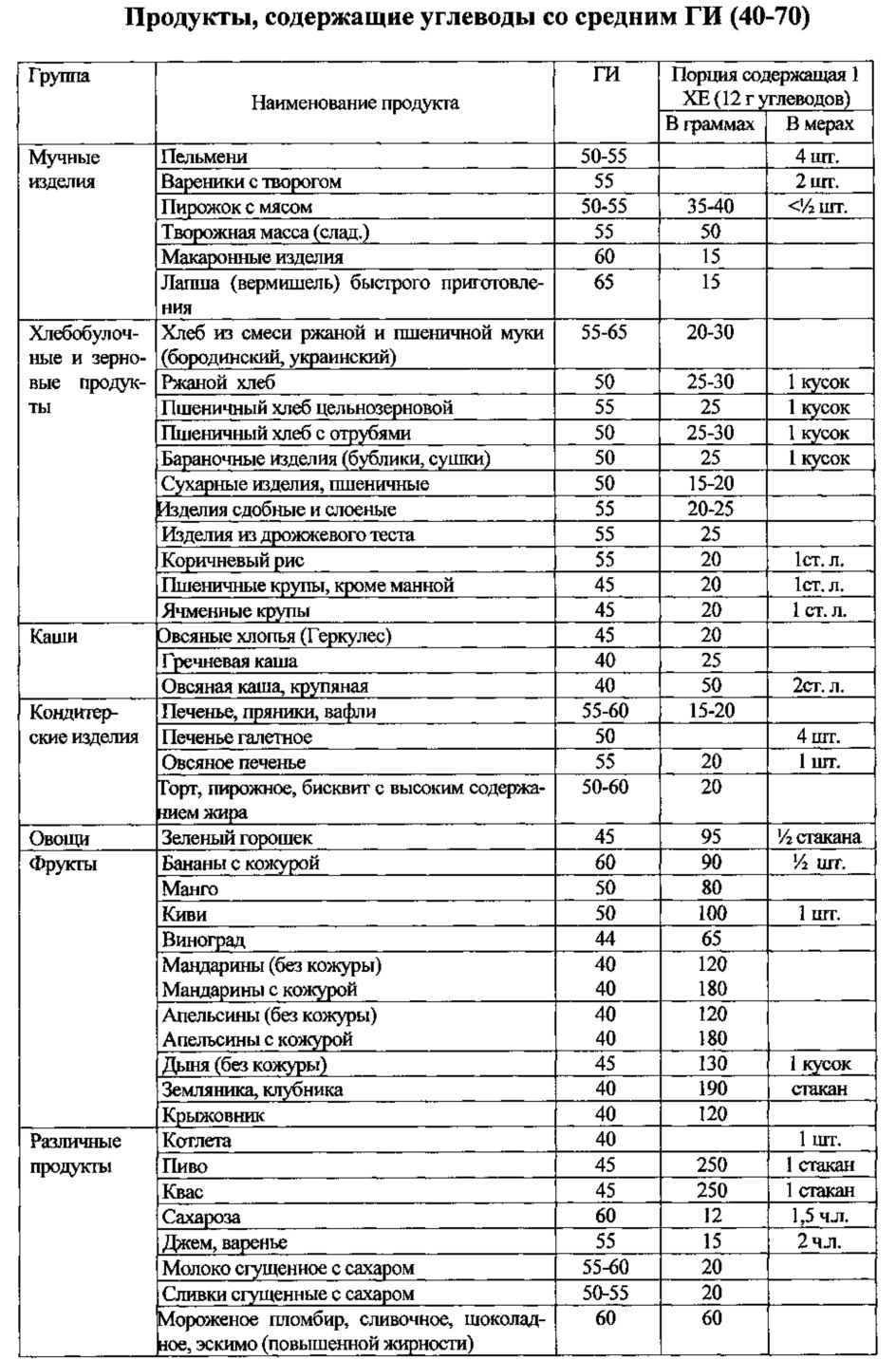
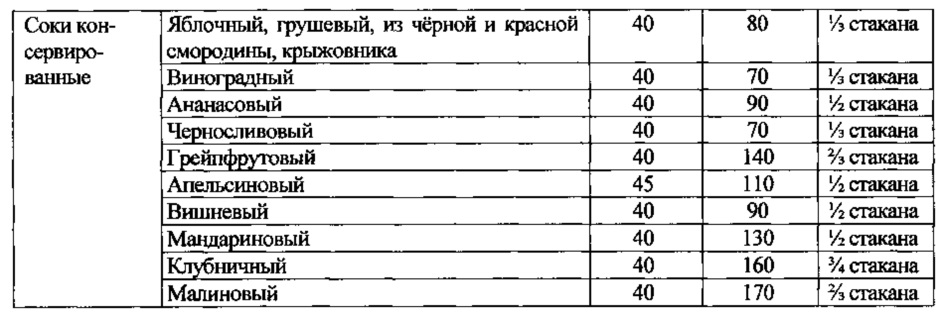
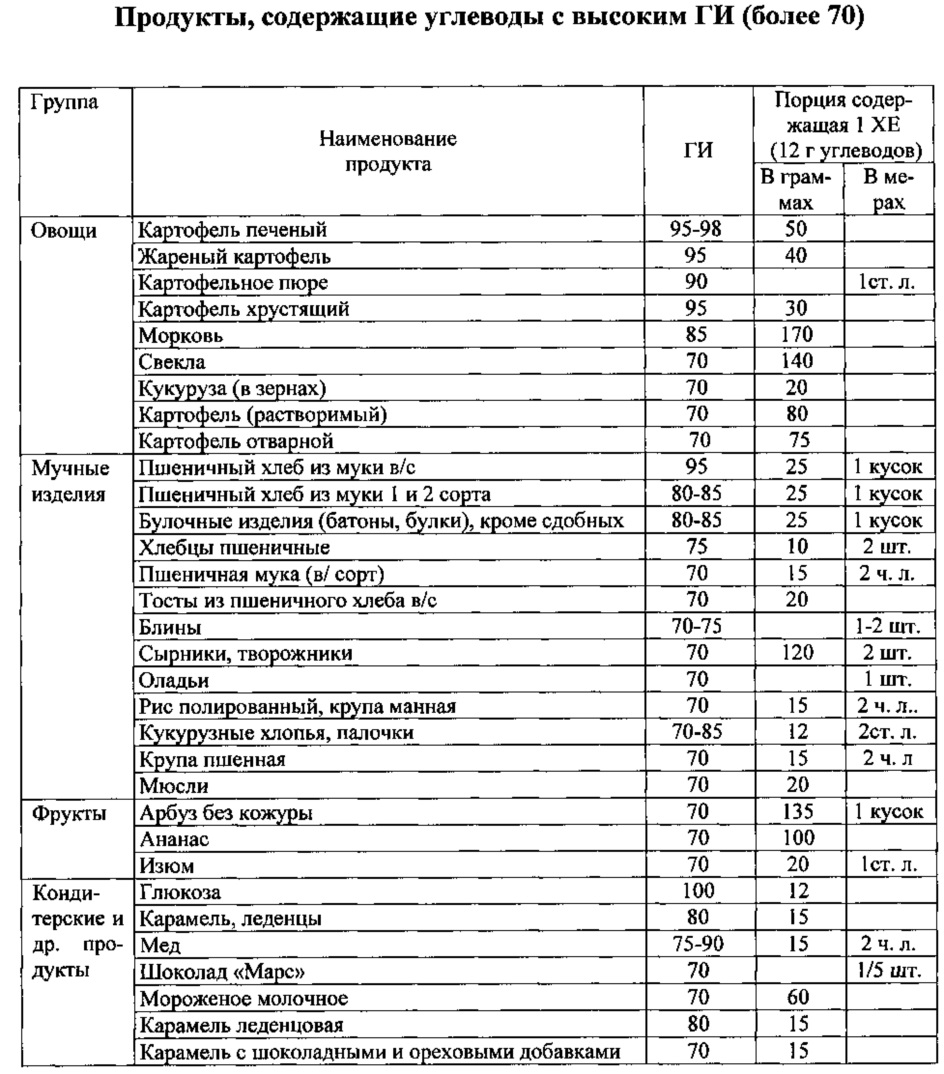
Приложение 3
Приложение 4


Приложение 5
Реферат
Изобретение относится к медицине, а именно к терапии, эндокринологии и кардиологии, и может быть использовано для комплексного лечения метаболического синдрома. Для этого проводят диетотерапию пониженной калорийности 1200 ккал для женщин и 1500 ккал для мужчин с ограничением углеводсодержащих продуктов и жиров. Используют углеводсодержащие продукты с гликемическим индексом менее 40. Также вводят метформин. При снижении исходной массы тела на 5% и стабилизации веса в течение 2 месяцев повышают калорийность питания до расчётной величины, определяемой для пациента по формуле расчета суточной калорийности, рекомендованной ВОЗ. При этом используют углеводсодержащие продукты с гликемическим индексом 40-69 до снижения веса до заданного уровня. Введение метформина продолжают в течение 6 месяцев. В процессе лечения метформин вводят в составе «Редуксин Мет - набора», включающего капсулы, содержащие сибутрамин 10 мг и микрокристаллическую целлюлозу 158,5 мг, и таблетки метформина 850 мг, которые вводят по 1 капсуле утром и по 1 таблетке 2 раза в день соответственно. Дополнительно проводят оценку состояния пациента по субъективной шкале оценки астении MFI-20 по субшкале психической астении по вопросам 7, 11, 13, 19 и по субшкале снижение мотивации по вопросам 4, 9, 15, 18. Ответы оценивают по пятибалльной системе пункты 4, 15, 7, 11 от «да» - 1 балл до «нет» - 5 баллов, пункты 9, 18, 13, 19 от «да» - 5 баллов до «нет» - 1 балл. Проводят также оценку дневной сонливости по шкале сонливости Epworth в баллах. Определяют в сыворотке крови уровень 25 (ОН) - витамина D. При сумме баллов более 12 по субшкале психической астении по вопросам 7, 11, 13, 19 или по субшкале снижение мотивации по вопросам 4, 9, 15, 18 и при сумме баллов более 11 по шкале сонливости, а также при снижении содержания 25 (ОН) - витамина D ниже 29 нг/мл дополнительно вводят аквадетрим в течение первых 6 месяцев в дозе 2000 ME, затем в дозе 1000 ME на протяжении следующих 6 месяцев. В курс лечения с первого дня вводят препарат мелаксен на ночь за 30 минут до сна в дозе 1,5 мг в течение первой недели, затем в дозе 3 мг в течение последующих 3 месяцев, затем в дозе 3 мг в течение первых 15 дней каждого месяца еще в течение 3 месяцев. Способ обеспечивает выраженную динамику снижения абдоминального ожирения и других компонентов метаболического синдрома за счёт комплексного воздействия на инсулинорезистентность, серотонинергическую систему и повышения адаптационных механизмов организма к стрессовым реакциям, формирования рационального пищевого поведения, уменьшения вегетативных и астенических нарушений. 8 табл., 1 пр.

Комментарии